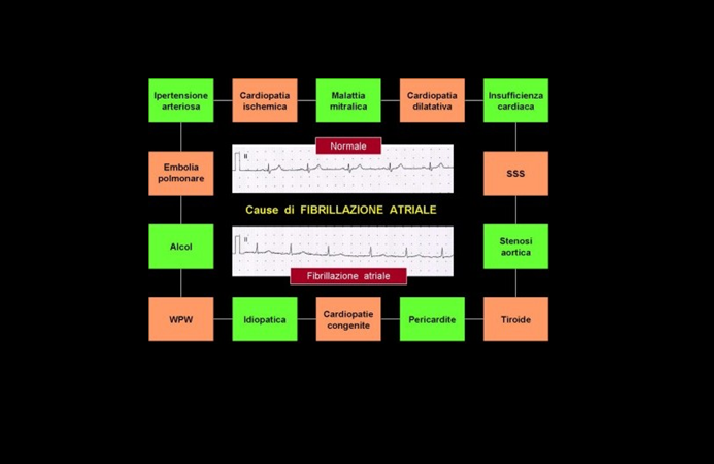
La fibrillazione atriale rappresenta una tachicardia sopra-ventricolare ed è caratterizzata dalla attività atriale caotica e tracciato elettrocardiografico senza onde “p”.
Appartenente alla famiglia delle Tachi-aritmie essa si caratterizza anche da una linea isoelettrica irregolare all’E.C.G. (VEDI)
Si presenta in caso di gravi cardiopatie o per la cosiddetta malattia del nodo del seno.
La fibrillazione atriale può presentarsi sotto 3 forme, in funzione della modalità clinica con la quale si presenta:
- parossistica (risoluzione spontanea),
- persistente (risoluzione grazie a terapia);
- permanente (inefficacia dei tentativi di riconversione elettrica).
La terapia, quindi, può essere farmacologica (ponendo attenzione ai casi di W.P.W.) oppure mediante cardioversione elettrica.
E’ stata effettuata un’analisi retrospettiva in 4.284 pzienti con cardiomiopatia ipertrofica senza fibrillazione atriale. Dei 4284 pazienti presi in esame 1171, ovverossia il 28% aveva in anamnesi Ipertensione Arteriosa.
L’end point primario era il riscontro di fibrillazione atriale parossistica, permanente o persistente rilevata all’ ECG, all’ Holter o interrogazione dell’I.C.D. (Defibrillatore Cardiovertitore Automatico Impiantabile).
Il 17,4% dei pazienti, e cioè 740, hanno raggiunto l’end point primario.
Analisi multivariate di regressione di Cox hanno rivelato un’associazione tra FA (Fibrillazione Atriale) e:
- sesso femminile,
- età,
- diametro atriale sinistro,
- classe NYHA,
- ipertensione,
- malattie vascolari.
La percentuale di pazienti con morte cardiovascolare a 10 anni è stata del 4,9% nel gruppo con ritmo sinusale e del 10,9% nel gruppo con FA (differenza in proporzioni = 5,9%; 95% CI (4,1% al 7,8%)).
La percentuale di pazienti con morte NON cardiovascolare a 10 anni è stata del 3,2% nel gruppo ritmo sinusale e del 5,9% nel gruppo FA (differenza in proporzioni = 2,8%; 95% CI (0,1% al 4,2%)).
Un intention-to-treat propensity score ha dimostrato che i beta bloccanti, calcio-antagonisti e disopiramide inizialmente mantenevano il ritmo sinusale durante il follow-up, ma il loro effetto protettivo diminuiva con il tempo.
La terapia con amiodarone non riduceva l’insorgenza di fibrillazione atriale durante il follow-up.
Risulta in definitiva fondamentale effettuare dei controlli regolari del profilo pressorio e delle cardiopatie così da prevenire l’insorgenza della aritmia in questione e monitorizzare regolarmente l’attività elettrica del cuore.
CALABRESE Michele
Rimani aggiornato con Nurse Times, seguici su:
Telegram – https://t.me/NurseTimes_Channel
Instagram – https://www.instagram.com/nursetimes.it/
Facebook – https://www.facebook.com/NurseTimes. NT
Twitter – https://twitter.com/NurseTimes
Fonte:
Guttmann OP – Heart. 2016 Oct 28. pii: heartjnl-2016-309672. doi: 10.1136/heartjnl-2016-309672.
- Schillaci difende la riforma, ma esplode il caso Enpam: scontro sulla medicina territoriale
- Asl Salerno paga gli infermieri 40 euro l’ora: i medici chiedono di fermare il bando “sono troppi”
- Sanità Puglia, Decaro rassicura: concorsi OSS, assunzioni e stabilizzazioni avanti senza stop
- Riforma dei medici di famiglia, stop della maggioranza: rischio per le Case della Comunità
- Pisa, intervento eccezionale su paziente con colangiocarcinoma giudicato inoperabile












Lascia un commento