A cura di FERRONI FRANCESCO, Infermiere presso l’Azienda Ospedaliero Universitaria delle Marche, Ancona. Infermiere Esperto e Specialista in Area Critica, disciplina Anestesia e Rianimazione. Terapia Intensiva Post-Operatoria del paziente Adulto e Pediatrico. Formazione specialistica in Management Sanitario.
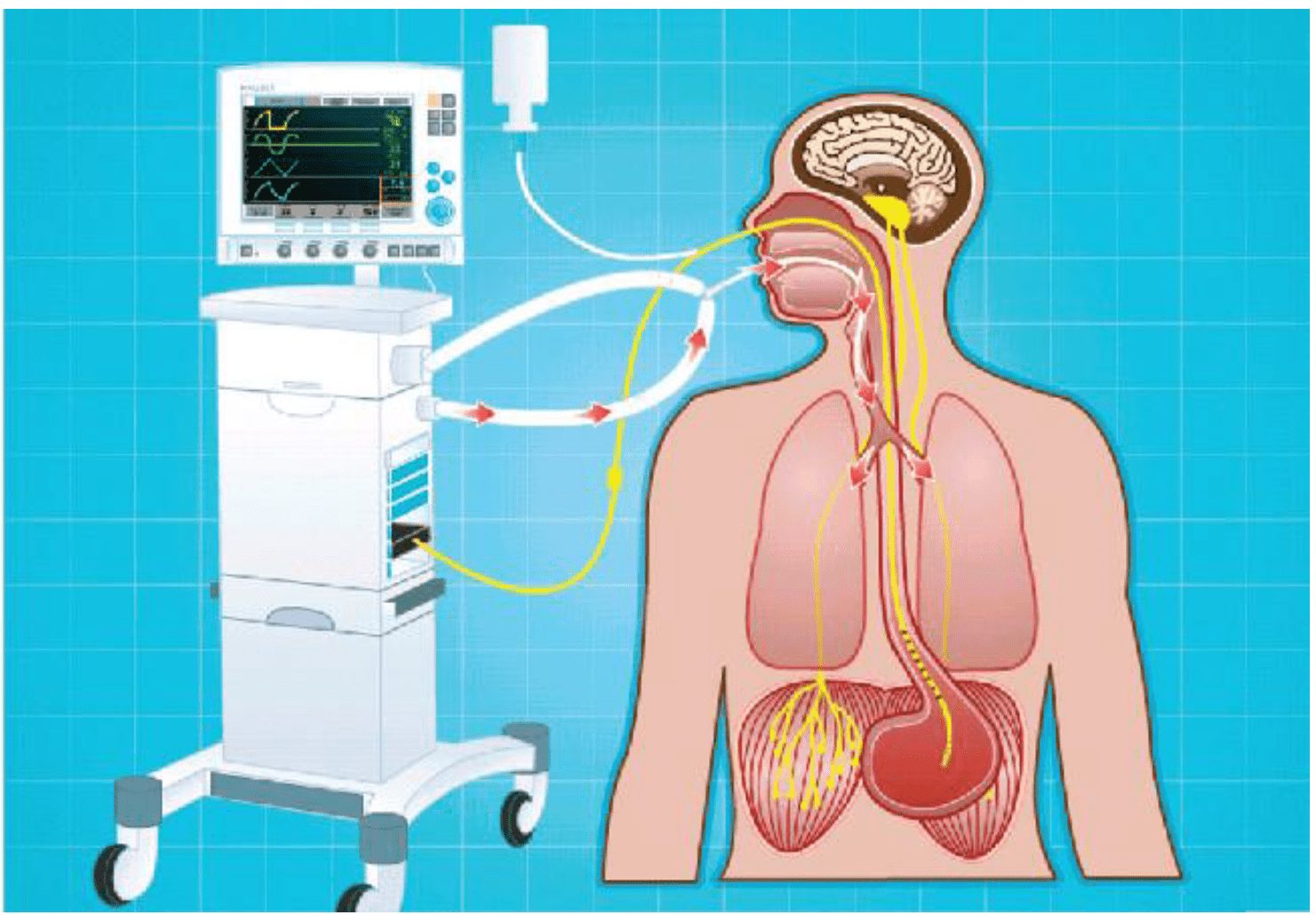
NAVA®, dall’inglese Neurally Adjusted Ventilatory Assist, è una tecnica di monitoraggio e di ventilazione e rappresenta una sofisticata innovazione tecnologica in quanto consente un’assistenza ventilatoria costantemente in armonia con le esigenze del paziente, grazie alla rilevazione diretta dell’attività elettrica del diaframma. Da un punto di vista pratico-operativo, NAVA è un modulo integrativo che si inserisce nelle apparecchiature di ventilazione già esistenti integrandone al meglio le funzionalità.
A tale modulo è collegato un sondino nasogastrico nella cui parte distale vi sono elettrodi bipolari. Il sondino viene inserito nell’esofago vicino al diaframma e permette l’acquisizione del segnale Edi (Diaphragmatic Electrical Activity), relativo all’attività elettrica del diaframma. L’attività di quest’ultimo è strettamente correlata alla dinamica respiratoria del paziente, in quanto il diaframma, contraendosi, determina il flusso d’aria all’interno delle vie aree. Il segnale Edi acquisito viene usato per interfacciarsi con il ventilatore e grazie speciali algoritmi, il segnale guida il ventilatore permettendo un’assistenza ventilatoria proporzionale e sincrona agli sforzi respiratori del paziente.
L’assistenza ventilatoria regolata a livello neurale NAVA®, è un innovativo approccio alla ventilazione meccanica basato sull’emissione respiratoria neurale, disponibile sia in ventilazione invasiva che non invasiva (NAVA NIV).
È un metodo di ventilazione controllata dai segnali del cervello che accresce l’interazione tra paziente e ventilatore. L’azione del respiro viene controllata dal centro respiratorio del cervello, che stabilisce le caratteristiche di ciascun respiro, la durata e l’ampiezza. Il centro respiratorio invia un segnale lungo il nervo frenico e attiva le cellule muscolari del diaframma, causando la loro contrazione e la discesa della cupola diaframmatica. Di conseguenza, la pressione nelle vie aeree scende, causando un flusso di aria nei polmoni. NAVA è in grado di rilevare tale attività elettrica del diaframma (Edi), il primo segnale respiratorio che può essere captato, tramite elettromiografia transesofagea. Il segnale Edi è il risultato della sommatoria, spaziale e temporale, dell’attività elettrica di tutte le unità motorie del diaframma reclutate.
Questo segnale viene prelevato tramite l’inserimento nasogastrico di un catetere provvisto di un array di elettrodi bipolari distali e che, interfacciato con il ventilatore, fornisce un’assistenza proporzionale e sincrona agli sforzi respiratori del paziente, indipendentemente dalla categoria o dalle dimensioni di quest’ultimo. Il livello di assistenza corrisponde alla moltiplicazione del segnale. Il segnale Edi è misurato 62,5 volte al secondo.
Con NAVA quindi, l’attività elettrica diaframmatica viene catturata, inviata al ventilatore ed utilizzata per assistere la respirazione del paziente. Ovviamente, l’impiego dell’Edi come espressione dell’output dei centri respiratori implica l’integrità dei nervi frenici e delle giunzioni neuromuscolari e assume che il diaframma sia il principale muscolo respiratorio.
NAVA® e il processo di respirazione
Schema sintetico delle fasi del processo NAVA:
- Il centro respiratorio del cervello invia un segnale;
- Il segnale viaggia attraverso il nervo frenico;
- Il segnale giunge al diaframma e lo attiva;
- Il catetere Edi, con gli elettrodi posizionati al livello del diaframma, cattura l’attività elettrica del diaframma (Edi);
- Il segnale Edi viene inviato al ventilatore che sincronizza la ventilazione in proporzione agli sforzi dei singoli pazienti.
La pressione del ventilatore è controllata direttamente dal controllo neurale della respirazione del paziente e dal momento che il ventilatore e il diaframma lavorano con il medesimo segnale, l’accoppiamento meccanico tra il diaframma e il ventilatore è praticamente istantaneo, simultaneo e sincronizzato.
La tecnologia convenzionale, invece, si limita a rilevare lo sforzo del paziente nella fase finale del processo respiratorio, condizione che, in molteplici casi, potrebbe non soddisfare le esigenze ventilatorie.
I ventilatori meccanici tradizionali infatti percepiscono lo sforzo del paziente tramite una caduta della pressione nelle vie aeree o un’inversione del flusso. Come possiamo osservare dalla tabella a seguito riportata, questo è l’ultimo gradino di risposta nella catena. degli eventi respiratori, che rende un sistema di ventilazione tradizionale sensibile ai problemi di insufflazione eccessiva (sovra-assistenza).
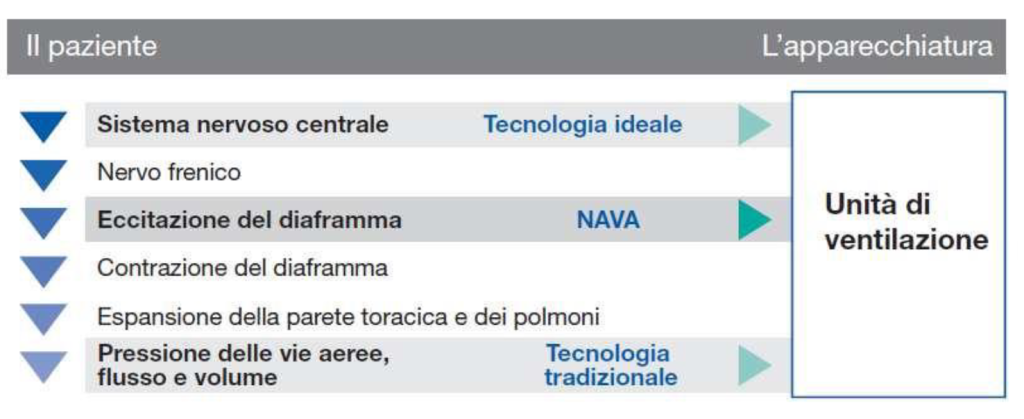
“NAVA apre una nuova finestra nella ventilazione meccanica: registra direttamente l’attività elettrica del diaframma e risponde fornendo una pressione direttamente proporzionale a quella spontaneamente richiesta attraverso l’eccitamento neurale.”
Quando la respirazione aumenta e i centri respiratori stimolano il Diaframma a un maggior sforzo, il segnale Edi rilevato si intensifica, quindi la pressione viene immediatamente fornita dal ventilatore NAVA spontaneamente desiderata. Mentre si acquisisce il segnale di monitoraggio neurale, è possibile valutare quanto deve essere il livello di assistenza, sapere come è stato regolato il drive respiratorio e conoscere le pressioni utilizzate. Ad oggi NAVA risulta l’unica modalità che può fornire queste funzionalità ed offre un controllo maggiore rispetto a qualsiasi altra modalità. Un Pulsossimetro, ad esempio, potrebbe facilmente stimare che la saturazione della PaO2 è scesa all’80% ma sarebbe il medico che dovrebbe effettuare le regolazioni necessarie guardando il monitor. Con NAVA, invece, è il paziente il “responsabile” della regolazione della sua ventilazione. NAVA non compie alcun intervento osserva solo come il paziente sta regolando se stesso.
Il Caterere Edi (Diaphragmatic Electrical Activity)
NAVA utilizza un sondino o catetere nasogastrico munito di elettrodi bipolari che rilevano l’Edi. Dei nove elettrodi disposti nella porzione terminale della sonda, otto sono dedicati alla registrazione del segnale, mentre uno è utilizzato per la messa a terra. Il catere Edi funziona anche come sondino per l’alimentazione nasogastrica, ed è disponibile in dimensioni che vanno da 6 Fr a 16 Fr per soddisfare tutte le categorie di paziente, dai neonati agli adulti. Si applica semplicemente, come qualsiasi normale sondino nasogastrico posizionato nell’esofago al livello del diaframma. Deve essere bagnato con soluzione fisiologica (non con soluzioni lubrificanti, che danneggerebbero gli elettrodi) prima di essere introdotto in esofago. Il posizionamento del catetere Edi assume una particolare importanza per assicurare un segnale Edi forte e letture accurate.
Il sondino è collegato al ventilatore automatico tramite uno speciale cavo e si seleziona l’apposita funzione Edi catheter positioning, che fornisce un’utile guida all’inserimento del sondino nella corretta posizione. Sullo schermo compaiono quattro tracce, che rappresentano il segnale
elettrocardiografico (ECG) e quello elettromiografico. Una volta inserito, si verifica la corretta posizione del sondino controllando prima l’attività cardiaca ECG, poi l’Edi.
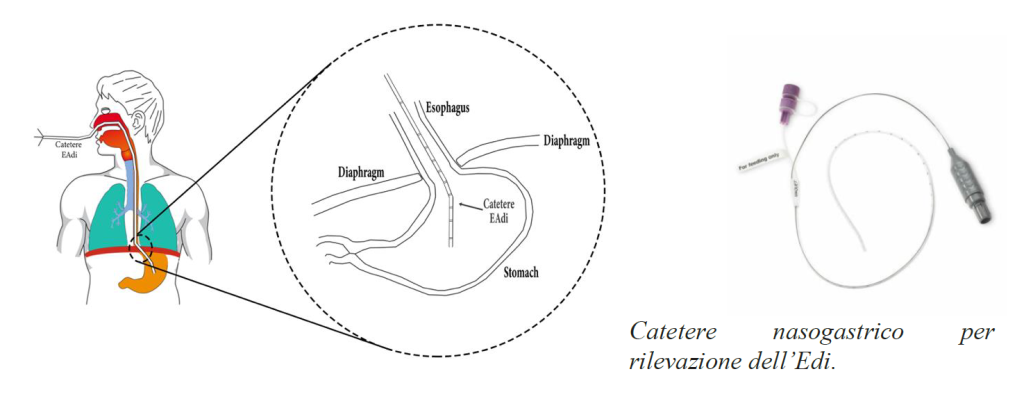
Il segnale Edi viene ottenuto da un array di elettrodi posizionati sulla punta distale di un tradizionale sondino di alimentazione nasogastrica.
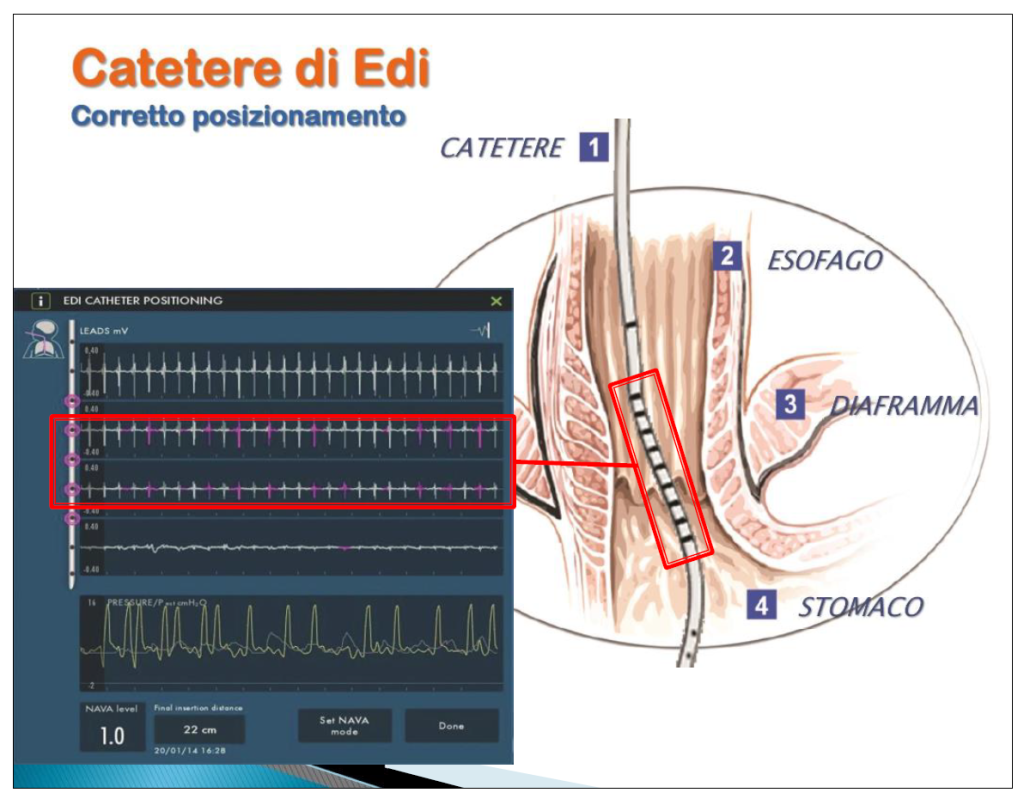
La registrazione del segnale Edi
Fino ad alcuni anni fa non era possibile registrare fedelmente l’Edi a causa di interferenze provenienti dall’attività elettrica del cuore, dalla peristalsi esofagea, dall’attività simultanea di altri muscoli respiratori e dal rumore prodotto dal materiale elettrico presente nell’ambiente; per questo motivo non era possibile neanche farne un uso clinico vantaggioso.
Oggi, invece, si ha la disponibilità di elettrodi miniaturizzati applicabili a una comune sonda nasogastrica e software capaci di rilevare, filtrare, e elaborare l’Edi in tempo reale, in modo da renderlo disponibile per l’uso clinico e pilotare un ventilatore automatico. Il sondino nasogastrico, opportunamente modificato in modo da apporvi il sistema di elettrodi, consente la rilevazione dell’Edi dalla porzione crurale del diaframma, costituita da fibre che sono attaccate ai legamenti lungo le vertebre, con una procedura relativamente semplice.
L’Edi del diaframma crurale è espressione dell’attività globale del muscolo in volontari sani e in pazienti con insufficienza respiratoria acuta e cronica.
Rispetto agli elettrodi di superficie, quelli esofagei presentano il vantaggio di non risentire dell’attività dei muscoli espiratori e posturali (cross-talking) e degli strati sottocutanei. Il segnale elettrico diaframmatico, rilevato dagli elettrodi esofagei, è inviato al ventilatore dove un software dedicato lo trasforma e lo impiega per pilotare il supporto ventilatorio meccanico.
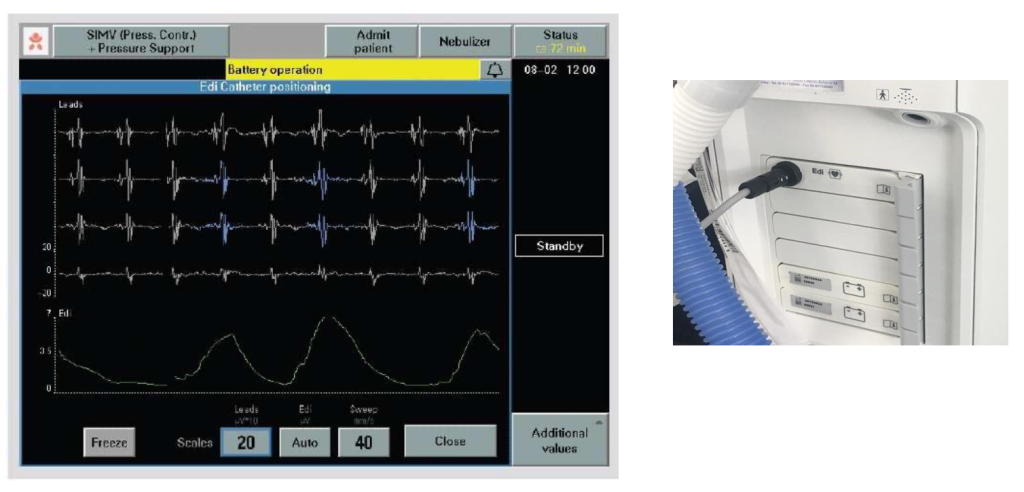
Nelle due tracce centrali (seconda e terza, dall’alto) è presente il segnale elettromiografico “crudo” (cioè non trattato). Nell’ultima traccia, in basso, è mostrato il segnale Edi trattato (filtrazione, amplificazione, rettificazione e integrazione). Si osservi la riduzione dell’ampiezza delle onde P man mano che si procede dalle tracce più alte a quelle più basse. La posizione ottimale del sondino corrisponde a una prevalenza di attività elettromiografica del diaframma nelle due tracce centrali. In questo modo, il supporto erogato dal ventilatore è costantemente sotto il controllo dei centri respiratori del paziente e corrisponde, istante per istante, alla richiesta ventilatoria del paziente, a prescindere dalle proprietà meccaniche del sistema respiratorio e da eventuali variazioni della geometria del muscolo, facendo sì che all’aumentare della richiesta ventilatoria corrisponda un aumento di assistenza meccanica da parte del ventilatore e viceversa.
I parametri da impostare in modalità NAVA sono:
- il NAVA gain
- il valore di PEEP (Positive End Expiratory Pressure)
- la soglia del trigger neurale e di quello pneumatico
- la ventilazione di sicurezza
- la ventilazione di backup.
L’impostazione del trigger neurale implica di stabilire la quota di Edi che, addizionata al rumore di fondo, rappresenta la soglia di avvio del supporto meccanico. Il trigger pneumatico, a flusso o a pressione, è utilizzato come meccanismo di sicurezza, nel caso in cui ci siano interferenze che limitino il funzionamento del trigger neurale.
Trigger neurale e pneumatico lavorano seguendo il principio del first serves first, in base al quale l’assistenza è innescata dal trigger che si attiva per primo. È inoltre richiesta l’impostazione di una ventilazione di sicurezza (in PSV) che entra in azione nel momento in cui il segnale Edi perde in qualità (es., spostamento o usura del sondino). Inoltre, è indispensabile stabilire una ventilazione di back-up a controllo di pressione nel caso compaiano episodi di apnea o di assenza di segnale elettromiografico (es., sedazione eccessiva, curarizzazione). NAVA elimina tutti i limiti legati all’impiego di trigger pneumatici, quali la presenza di pressione positiva di fine espirazione e di perdite d’aria dal circuito. Inoltre le variazioni della domanda ventilatoria da parte del paziente (es., febbre) e delle proprietà meccaniche del sistema respiratorio (es., broncospasmo) sono gestite in maniera ottimale con NAVA.
I benefici di NAVA
NAVA rappresenta un’innovazione unica nel suo campo. Quanto descritto fin ora, frutto di recenti ricerche scientifiche sia in laboratorio siamediante un’osservazione sul campo nei reparti di terapia intensiva, conferma l’indubbia validità della metodologia NAVA quale tecnica innovativa ed efficace di ventilazione assistita. In particolare infatti utilizzando NAVA sono possibili maggiori e diversificati benefici, che con le tecniche di ventilazione convenzionali sono più difficilmente raggiungibili.
Possiamo riassumere tali benefici nei seguenti punti:
- Migliore sincronia: nel sistema NAVA il ciclo del ventilatore si avvia non appena ha inizio l’inspirazione neurale. Inoltre, il livello di assistenza fornito durante l’inspirazione è determinato dalla domanda del centro respiratorio del paziente stesso. Lo stesso accade per la fase di espirazione neurale, l’inspirazione dal ventilatore cessa nell’istante in cui il sistema riceve il segnale dell’inizio della fase di espirazione neurale. Il paziente trae beneficio, poiché l’assistenza respiratoria sincronizzata consente livelli di assistenza più bassi ed elimina la discordanza con la durata pneumatica di inspirazione ed espirazione, evitando il rischio di sforzi inefficaci.
- Capacità di monitoraggio: il segnale Edi è un nuovo parametro unico nella ventilazione meccanica. Può essere utilizzato come strumento diagnostico per monitorare l’attività elettrica del diaframma. In tutti i modi di ventilazione, la curva Edi ed i valori ad essa associati possono dunque essere usati come potente strumento di monitoraggio, che offre informazioni su stimolazione respiratoria, requisiti volumetrici ed effetti delle impostazioni di ventilazione, e per ottenere indicazioni per la sedazione e lo svezzamento, nonché per il continuo monitoraggio dello stato diaframmatico del paziente.
- Supporto decisionale per lo scarico e l’estubazione: il segnale Edi può essere utilizzato come indicatore per stabilire il livello di supporto necessario dal ventilatore. Non appena le condizioni del paziente migliorano, l’ampiezza del segnale Edi diminuisce, determinando una riduzione della pressione fornita dal ventilatore. Questa diminuzione di pressione è un indicatore per prendere in considerazione lo svezzamento e l’estubazione.
- Comfort del paziente: con NAVA i muscoli respiratori e il ventilatore sono azionati dal medesimo segnale. Il livello di assistenza offerta è uguale alle esigenze neurali. Questa sincronia tra il paziente e il ventilatore aiuta a ridurre al minimo il disagio e lo stato di agitazione del paziente, promuovendo la respirazione spontanea e permettendo di ridurre l’eventuale sedazione.
- Per neonati: il segnale Edi offre uno strumento che consente ai medici di interpretare i caotici schemi respiratori che si riscontrano spesso nei pazienti infantili. L’accesso diretto alla gittata del centro respiratorio offre informazioni immediate sull’effetto di qualsiasi intervento relativo alla ventilazione polmonare. Infatti nei bambini e neonati le alte frequenze respiratorie, i piccoli volumi correnti, i tubi endotracheali di piccolo diametro, talvolta non cuffiati, non garantiscono che vi sia una buona interazione paziente-ventilatore se si usano ventilatori convenzionali.
Controindicazioni alla Ventilazione NAVA
- Quelle di ogni SNG:
- Chirurgia recente vie aeree superiori
- Chirurgia recente intestinale esofago/gastrica
- Varici esofagee
- Recente sanguinamento esofago/gastrico
- Frattura base cranica
- Lesioni del Nervo Frenico
- Interferenza con devices elettrici
- Ernia Jatale/diaframmatica
- Indicazioni alla RMN
Conclusioni
Riassumendo NAVA copre in modo intelligente entrambi due aspetti:
- la sincronia paziente-ventilatore.
- il grado desiderato dell’assistenza che non va mai oltre quello naturalmente richiesto.
NAVA permette quindi un meccanismo di difesa fisiologica del corpo che regola il ventilatore. Per esempio, se un paziente avesse una inspirazione insufficiente e un ventilatore meccanico tradizionale iniziasse ad assisterlo, nel momento in cui smettesse di ispirare, si provocherebbe forte stress al paziente e si fornirebbe un livello di assistenza sbagliato. Con la modalità di ventilazione NAVA, la respirazione spontanea è considerata un vero obiettivo e si cerca di interferire il meno possibile. L’assistenza respiratoria infatti deve essere fornita solo quando il paziente lo necessita e si deve arrestare quando il paziente ne ha ricevuta abbastanza.
BIBLIOGRAFIA
- www.simeu.it/ metodica NAVA
- www.getinge.com/ articoli /terapia intensiva/ ventilazione NAVA
- Neurally Adjusted Ventilatory Assist (NAVA) Sanket D. Shah; Fatima Anjum. May 2023
- Minerva Anestesiologica 2010 May;76(5):346-52 Copyright © 2010 EDIZIONI MINERVA MEDICA NAVA ventilation Navalesi P., Colombo D., Della Corte F.
- https://triggerlab.org/2023/11/23/neurally-adjusted-ventilatory-assist-nel-neonato/
- De Nicola A., Sucre M.J. , NAVA (Neurally Adjusted Ventilatory Assist) in un caso di grave trauma toraco-addominale, dicembre 2009, in http://artsalus.myblog.it/archive/2009/12/08/nava-neurally- adjusted-ventilatory-assist-in-un-caso-di-grav.html
- De Nicola A., Sucre M.J. , Useful of implementation of neurally adjusted ventilatory assist in critically ill patients, 1 marzo 2010, in http://ccforum.com/content/14/S1/P205
- Kieffer D., The potential benefits of NAVA, Neurally Adjusted Ventilatory Assisted mechanical ventilation,18 ottobre 2011, in http://www.helium.com/items/2242167-the-potential-benefits-of- nava-neurally-adjusted-ventilatory-assisted-mechanical-ventilation
- Muscolino F., La ventilazione artificiale meccanica, 18 settembre 2011, in http://www.areacritica.net/sito/2011/09/18/la-ventilazione- artificiale-meccanica
Articoli correlati
- Polmonite associata a ventilazione: efficace il trattamento antibiotico breve. Lo studio
- L’importanza del monitoraggio capnografico nella ventilazione meccanica: approfondimento tecnico
- Gestione e prevenzione delle polmoniti da ventilazione meccanica (VAP) in Terapia Intensiva
- Prevenzione delle polmoniti da ventilazione meccanica (VAP) in terapia intensiva: igiene del cavo orale
- Ventilazione meccanica in pillole: una guida per gli infermieri in prima linea contro il Covid-19
- Criteri per l’avvio precoce della ventilazione non invasiva nei pazienti con sclerosi laterale amiotrofica: revisione di letteratura
- Emogasanalisi arteriosa: legislazione, procedura e interpretazione per infermieri
- La puntura dell’arteria radiale ed emogasanalisi: revisione della letteratura
- Emogas: Rapporto PaO2/FIO2 (P/F), cosa è? quando usarlo?
Scopri come guadagnare pubblicando la tua tesi di laurea su NurseTimes
Il progetto NEXT si rinnova e diventa NEXT 2.0: pubblichiamo i questionari e le vostre tesi
Carica la tua tesi di laurea: tesi.nursetimes.org
Carica il tuo questionario: https://tesi.nursetimes.org/questionari












Lascia un commento