L’emogasanalisi è un esame parzialmente invasivo che permette, attraverso la puntura di un’arteria, di rilevare i valori dei gas disciolti nel sangue e l’equilibrio acido-base. Permettendo di valutare il corretto funzionamento respiratorio e dei sistemi tampone. La misurazione dell’ossigeno, dell’anidride carbonica e del pH del sangue fornisce un mezzo per stabilire l’adeguatezza della ventilazione dell’ossigenazione. Permette inoltre di valutare lo stato acido-base dell’organismo, identificando eventuali acidosi o alcalosi, di origine respiratoria o metabolica, compensate o non compensate.
Legislazione
Nel 2005 il Consiglio Superiore di Sanità da parere favorevole riguardo all’effettuazione del prelievo arterioso dall’arteria radiale per emogasanalisi da parte dell’infermiere, ponendo tuttavia due
condizioni essenziale che vincolano l’attuazione di questa procedura specifica:
- L’infermiere deve avere acquisito la completa competenza, secondo normativa vigente (L.
42/1999 art. 1 punto 2 comma 2). - L’esistenza nella struttura di riferimento di un protocollo operativo condiviso ed approvato.
Il documento legislativo, tenuto conto del D.M. 739/94 (Profilo Professionale dell’Infermiere), del
D. M. 2.04.2001 (Ordinamento Didattico del Corso di Laurea per Infermiere), e del Codice
Deontologico 2009 con particolare riferimento all’art. 15, esprime parere favorevole
all’effettuazione del prelievo arterioso dall’arteria radiale per emogasanalisi da parte
dell’infermiere, sia in ospedale, sia in ambulatorio che nell’espletamento del servizio dell’assistenza
domiciliare integrata (ADI) semplice e complessa, a condizione che:
1. l’infermiere sia stato adeguatamente addestrato e ne abbia acquisito la completa competenza, secondo le modalità definite dalle normative vigenti in materia di profilo ed attività professionali, ordinamenti didattici e deontologia.
2. sia sempre presente nell’unità operativa o nella struttura sanitaria di riferimento, un protocollo operativo correttamente redatto, condiviso ed approvato in grado di:
- assicurare l’utilizzo di una tecnica basata sulla best practice del prelievo arterioso dall’arteria radiale per emogasanalisi;
- garantire l’adozione di ogni misura utile a prevenire e gestire le eventuali complicanze e i rischi connessi.
L’emogasanalisi arteriosa può essere effettuata a livello delle arterie:
- Radiale, facilmente accessibile alla palpazione; a livello del polso, nel tratto in cui l’arteria
diviene superficiale, relativamente fissa e di facile palpazione; questo vaso costituisce di
solito la sede più comune e consigliata per il prelievo. Possiede un buon circolo collaterale attraverso l’arco palmare; - Femorale, rappresenta una scelta fondamentale nelle persone in scadenti condizioni
emodinamiche, nelle quali sono difficilmente apprezzabili altri polsi. Ha come svantaggio
quello di presentare un rischio maggiore di infezione e sanguinamento; - Brachiale (omerale), si tratta di un vaso di raro utilizzo nella pratica clinica, poiché la
scarsità del circolo collaterale espone a seri problemi ischemici a carico dell’arto superiore,
in caso di eventi trombotici.
La tecnica del prelievo arterioso per emogasanalisi
- è illustrata allo studente infermiere per la sola osservazione, in quanto ritenuta tecnica avanzata da apprendersi post laurea, nelle specifiche Unità Operative o in successivi percorsi formativi post base come il Master in area critica;
- è appresa dall’infermiere nell’esercizio dalla propria attività, dopo il conseguimento dell’abilitazione alla professione e sul campo, negli specifici reparti, dove questa tecnica è praticata in forma routinaria.
- è praticata dall’infermiere indifferentemente sia a livello femorale che radiale o brachiale, fino ad acquisirne una appropriata manualità, a seguito di adeguato addestramento;
L’addestramento è basato sul superamento di step graduali e sequenziali:
- Osservazione diretta dell’esecuzione della tecnica fatta da un esperto;
- Esecuzione guidata con supervisione dell’ esperto, che istruisce sia sulla procedura che sui potenziali rischi e complicanze (ematoma, occlusione dall’arteria, crisi vagale ecc.) ed al loro eventuale trattamento;
Osservato che:
• il prelievo arterioso dall’arteria radiale per emogasanalisi possa configurarsi come atto non esclusivamente medico ma anche di competenza dell’infermiere;
• la tecnica del prelievo arterioso dall’arteria radiale per emogasanalisi è relativamente semplice e di
grande utilità e, tuttavia, non è scevra da rischi e complicanze;
• la procedura tecnica è spesso descritta in un protocollo condiviso i medici e personale infermieristico;
• la redazione di tale protocollo contempla l’indicazione specifica almeno dei seguenti dati:
a) la tipologia del prelievo arterioso, b) le motivazioni per cui esso viene effettuato, c) la tipologia di paziente, d) le patologie intercorrenti e la terapia in corso che possono aumentarne il rischio, e)
il posizionamento dal paziente, f) le sedi indicate e preferenziali per adulti e neonati, g) le precauzioni
da adottare, h) l’emostasi, i) altre indicazioni ritenute utili.
Test di Allen, si o no?
Il Test di Allen viene si esegue per valutare la presenza del circolo collaterale della mano prima di pungere o incannulare l’arteria radiale.
- Con il braccio del paziente posizionato verticalmente l’esaminatore comprime simultaneamente le arterie radiale e ulnare, occludendole e contestualmente viene chiesto al paziente di aprire e chiudere con forza il pugno al fine di eliminare la maggior quantità possibile di sangue dalla mano. Tale sforzo deve essere mantenuto per circa 30 secondi.
- Mentre la compressione è mantenuta il paziente riapre la mano, che appare pallida (si osservi in particolare il letto ungueale).
- L’esaminatore rilascia la compressione della arteria ulnare valutando il tempo impiegato dalla mano per riprendere colorito.
Normalmente devono passare dai 5 ai 7 secondi affinché la mano si rivascolarizzi completamente e riprenda il suo colorito, se ciò avviene allora l’arteria che viene rilasciata risulta pervia e ben funzionante. Se invece il tempo impiegato supera gli 8 secondi significa che arteria non è del tutto pervia, quindi è sconsigliato pungere o incannulare la radiale da quel lato.
L’utilità della esecuzione del test di Allen è ancora oggi oggetto di discussione nella comunità scientifica. Una correlazione diretta chiara ed inequivocabile tra l’esecuzione del test e la riduzione delle complicanze ischemiche da incannulamento dell’arteria radiale non è mai stata provata. Diversi studi hanno messo in evidenza la possibilità di falsi negativi e di falsi positivi.
Procedura
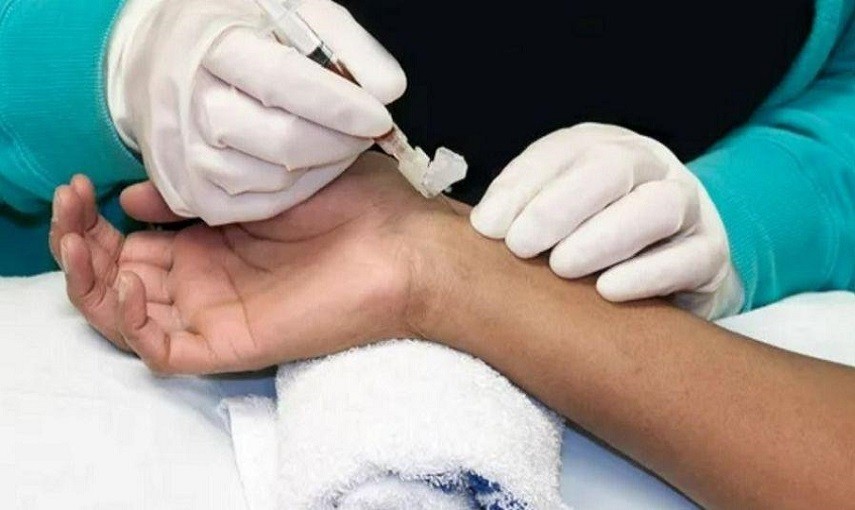
TECNICA PER LA PUNTURA DELL’ARTERIA RADIALE
| Azione | Razionale |
| Identificare il paziente. | Verificare l’identità del paziente assicura che la corretta procedura sia portata a termine nel paziente giusto. |
| Se possibile informare il paziente della procedura e avvisarlo che il prelievo potrebbe essere doloroso. | L’informazione appropriata fornisce rassicurazione, facilita la cooperazione e diminuisce il rischio di una eventuale iperventilazione dovuta all’ansia (la quale influenza il valore del pH e dei gas ematici). |
| Assicurarsi che le condizioni del paziente siano stabili da almeno 15-20 minuti prima del prelievo e correggere l’eventuale presenza di fattori che possano influenzare la misura dell’emogasanalisi: paziente appena sveglio; entro 15 minuti dall’aspirazione tracheale; meno di 20-30minuti dall’inizio dell’ossigeno terapia o dal cambio delle impostazioni del ventilatore; pazienti nei quali l’ossigenoterapia a permanenza prescritta non sia rimasta in loco per almeno 20-30 minuti consecutivi. | Queste valutazioni consentono, a chi esegue il prelievo, di eliminare i fattori che sono all’origine di risultati imprecisi e ottenere un quadro reale delle condizioni cliniche del paziente. |
| Preparare tutto il materiale occorrente vicino al paziente: siringa a riempimento automatico specifica per prelievo arterioso con eparina liofilizzata bilanciata fornita di ago, tappino per siringa da emogasanalisi e Jelli cube (foto) ; guanti monouso; garze sterili; bendaggio elasto-compressivo monouso; disinfettante per la cute (Clorexidina 2%); cerotto adesivo; supporto cilindrico; contenitore per il trasporto dei campioni biologici; etichette appropriate per le provette in accordo all’istituzione di riferimento; contenitore con acqua e ghiaccio. | L’attendibilità del risultato è legata all’utilizzo del materiale corretto. |
| Assistere il paziente ad assumere una posizione confortevole sia supino a letto che seduto in una poltrona con piano reclinabile. Esporre il braccio e posizionarlo su una superficie rigida, con un telino protettivo sotto l’arto e un supporto cilindrico sotto il polso. | Un posizionamento corretto permette un facile accesso all’arto interessato e promuove la sicurezza e il comfort del paziente. Utilizzare un supporto cilindrico sotto il polso permette un migliore accesso al sito di prelievo. |
Effettuare il lavaggio sociale delle mani o la decontaminazione con gel antisettico e indossare guanti monouso non sterili. | Il lavaggio delle mani e previene il rischio di infezioni. |
| Localizzare l’arteria radiale e palparla leggermente per individuare il polso radiale. | L’eccessiva compressione dell’arteria pregiudica la localizzazione del polso. |
| Prima del campionamento regolare il volume desiderato della siringa a riempimento automatico arretrando lo stantuffo. | La quantità di sangue prelevato deve essere giusta per la quantità di eparina predosata presente nello stantuffo: l’eccesso di eparina può influire sul pH del campione di sangue. |
| Disinfettare il sito di inserzione con garze sterili e Clorexidina 2% e permettere alla cute di asciugare. | La disinfezione della cute riduce il rischio di infezioni. Permettere che la cute si asciughi completamente massimizza l’azione antimicrobica e previene il contatto della base alcolica con l’ago riducendo il bruciore associato durante la sua inserzione. |
| Stabilizzare l’arteria da pungere appoggiando il braccio su un supporto cilindrico e iperestendendo leggermente il polso. | Riduce la mobilità dell’arteria, la rende maggiormente esposta e agevola l’introduzione dell’ago. |
| Con le dita indice e medio della mano non dominante palpare l’arteria mentre si tiene la siringa con la mano dominante sul sito di iniezione. Non toccare direttamente l’area che deve essere punta. | Tenere localizzata l’arteria aiuta a eseguire correttamente la puntura. Palpare l’area da pungere contaminerebbe l’area stessa. |
| Tenere il tampone con le stesse dita usate per palpare l’arteria. | Permette di usare subito il tampone quando diviene necessario coprire la zona di puntura. |
| Tenere il becco di flauto dell’ago verso l’alto con un angolo di 45° rispetto all’arteria radiale, dirigendo l’ago in senso prossimale. | L’angolazione consente un migliore flusso di sangue arterioso nell’ago. I fori arteriosi obliqui si chiudono più facilmente. |
| Pungere la cute e l’arteria contemporaneamente. | |
| Arrestare la progressione dell’ago alla comparsa di sangue nell’imboccatura dell’ago o della siringa. | Se si verifica un rapido reflusso di sangue significa che è stato raggiunto il flusso arterioso. Arrestare la progressione dell’ago riduce il rischio dell’attraversamento completo del vaso. |
| Attendere il riempimento dello stantuffo fino alla quantità precedentemente impostata; non tirare ulteriormente lo stantuffo. | Tirare lo stantuffo potrebbe causare emolisi nel campione di sangue. |
| Ritirare la siringa e conficcare l’ago nel cubetto di gomma e contemporaneamente, con la mano non dominante, iniziare a comprimere il sito di puntura con le garze. | Il cubetto di gomma impedisce al campione di entrare in contatto con l’aria e riduce il rischio di puntura accidentale. |
| Applicare una medicazione sterile con bendaggio elasto-compressivo monouso o, in alternativa, medicare con garze sterili piegate in 4 e cerotto. | Applicare una piccola medicazione previene eventuali emorragie e stravasi di sangue. |
| Mantenere in sede la medicazione compressiva per almeno 5-10 minuti; fino a 20 se il paziente è in terapia con anticoagulanti o presenta delle alterazioni della coagulazione. | Se si applica una pressione insufficiente si potrebbe formare un ematoma vasto e dolente, che potrebbe ostacolare successivi prelievi. |
| Eliminare l’ago e smaltirlo. Chiudere la siringa con un tappino Luer Lock. | Il tappino previene che il campione sia contaminato dall’aria ambientale. |
| Eliminare, se presenti, le bolle d’aria tenendo la siringa in verticale ed espellendo un po’ di sangue su una garza. | Le bolle di aria possono innalzare ingannevolmente la PaO2 e ridurre la PaCO2. |
| Ruotare delicatamente e capovolgere in senso verticale la siringa, senza scuoterla, per assicurarsi che l’eparina si distribuisca uniformemente nel campione. | L’eparina non permette la coagulazione del campione. Agitare eccessivamente il campione potrebbe provocarne emolisi. |
| Etichettare la siringa con l’identificativo del paziente. Indicare sempre, nella modulistica, la frazione inspirata di O2 (FiO2). Questa, se si respira in “aria ambiente”, corrisponde al 21%. Se il paziente è in ossigeno terapia la FiO2 varia in base al flusso di O2 supplementare somministrato e al tipo di presidio utilizzato (occhialini nasali, Maschera Venturi) secondo la seguente tabella. Se il paziente è sottoposto a NIV (non invasive ventilation), specificare la FiO2, la modalità e le impostazioni del presidio. | L’identificazione del paziente è fondamentale per evitare errori. Sono informazioni cliniche utili per chi deve interpretare i dati ottenuti al fine di porre una diagnosi corretta. La PaO2 è strettamente dipendente dalla miscela di gas che il paziente respira al momento del prelievo. |
| Mettere la siringa nell’apposito contenitore di plastica (bustina trasparente) idoneo al trasporto di campioni biologici. Se il campione non viene analizzato entro 15’ dal prelievo conservarlo in una miscela di acqua e ghiaccio a una temperatura compresa tra 0- 4°C. | Previene contatti accidentali con il sangue. Riduce il metabolismo delle cellule ematiche (per esempio il consumo di O2 e la produzione di CO2) nel campione. |
| Smaltire i guanti e lavarsi le mani. | Il corretto smaltimento e il lavaggio delle mani riducono il rischio di trasmissione delle infezioni. |
| Inviare il campione di sangue in laboratorio secondo protocollo aziendale. | |
| Continuare a monitorare i parametri vitali del paziente. Controllare l’eventuale comparsa di segni e sintomi di circolo insufficiente o altre complicanze come gonfiore, dolore, formicolio, sanguinamento, pallore, ecc. | Un monitoraggio frequente permette un intervento precoce per eventuali complicanze. |
I valori dell’emogasanalisi
Pa02
La PaO2 è la pressione parziale arteriosa di O2 nel sangue. Si esprime in mmHg e il valore ottimale è compreso fra 80 e 100 mmHg. Questo valore è inversamente proporzionale all’età. Con l’aumento dell’età si assiste ad una fisiologica riduzione della PaO2. In un giovane troveremo di norma valori sui sui 95-100 mmHg, in aria ambiente,.
Rapporto P/F
Il rapporto P/F è il rapporto tra Pa02 e FiO2 ed è indice della respirazione alveolare: P/F = PaO2/Fi02. In un paziente sano il valore si attesta su 450. Un P/F superiore a 350 è considerarsi normale. Un P/F inferiore a 200 indica invece la presenza di una grave insufficienza respiratoria.
Il pH
Il pH indica l’equilibrio acido base. Il valore normale del pH è compreso tra 7,35 e 7,45. Se il pH è:
- Inferiore a 7,35, si parla di acidosi
- Maggiore di 7,45 si parla di alcalosi
In corso di acidosi/ alcalosi l’organismo tende a riportare Il pH entro limiti fisiologici con meccanismi di compenso.
PaCO2
La PaCO2 è la pressione parziale di anidride carbonica. Si misura in mmHg e il valore ottimale si attesta fra 35 e 45 mmHg. Se la paCO2 è:
- Inferiore a 35 mmHg, si parla di alcalosi respiratoria
- Superiore a 45 mmHg, si parla di acidosi respiratoria
I valori del pH e della paCO2 sono strettamente correlati poichè i loro valori presi insieme forniscono un’indicazione sulle condizioni del paziente. Nello specifico:
| Condizioni del paziente | Rapporto pH – paCO2 |
| Acidosi metabolica | pH<7,35 e paC02<35 |
| Acidosi respiratoria | pH<7,35 e paCO2>45 |
| Alcalosi respiratoria | pH>7,45 e paCO2<35 |
| Alcalosi metabolica | pH>7,45 e paCO2>45 |
HCO3
Con HCO3 si indicano i bicarbonati, il loro valore ottimale è compreso tra 22–26 Mmol/l (millimoli per litro). Se gli HCO3:
- Sono inferiori a 22 si parla di acidosi metabolica
- Sono maggiori di 26 si parla di alcalosi metabolica
BE
I BE sono un parametro che valuta l’eccesso di basi. Il valore di riferimento si attesta tra -2 e +2 mmol/l. Quando questo valore diventa negativo significa che c’è una carenza di basi e che il paziente si trova in una condizione di acidosi metabolica.
Questo valore permette di scegliere il trattamento corretto per un paziente in acidosi.
Elettroliti
L’emogasanalisi permette di determinare anche il valore di alcuni elettroliti. Rispetto ad un normale prelievo ematico venoso, l’Ega ha il vantaggio di essere più veloce permettendo di riconoscere e trattare immediatamente un’eventuale scompenso elettrolitico. In particolare possiamo misurare :
- Sodio (Na): il valore ottimale è 135-145 mEq/l
- Potassio (K): 3,5 – 5 mEq/l
- Calcio (Ca): 8,5 – 10,5 mEq/l
- Cloro (Cl): 95 -105 mEq/l
Il controllo degli elettroliti con l’emogasanalisi è particolarmente importante nel paziente dializzato poiché permette di determinare e correggere eventuali squilibri che possono insorgere durante la seduta dialitica.
I lattati
Infine, l’emogasanalisi è in grado di misurare i lattati, il cui valore normale è < 4 mEq/l. L’acido lattico è prodotto dal metabolismo cellulare; in condizioni di ipossia le cellule possono utilizzare una produzione di energia meno efficiente causando una produzione eccessiva o una scarsa eliminazione dei lattati. Un’ iperlattatemia può essere indice di una sofferenza tissutale da alterato rapporto tra offerta e consumo di O2 a livello cellulare.
Altri valori
Vi sono poi altri valori ematici che alcuni emogasanalizzatori riescono a fornire quasi immediatamente permettendo un inquadramento più completo del paziente. I principali sono:
| Parametri misurati | Descrizione | Valori normali |
| tHb | concentrazione totale di emoglobina | 13.5 a 17.5 g/dL |
| sO2 | saturazione di O2 | 95-99% |
| COHb | frazione di carbossiemoglobina nella Hb totale, un complesso stabile formato da monossido di carbonio (CO) ed emoglobina all’interno dei globuli rossi. Le principali fonti di esposizione esogena al monossido di carbonio sono i processi di combustione e il fumo di sigaretta. | 0.5-1.5% |
| Met Hb | frazione della metaemoglobina nella Hb% totale, è una forma di emoglobina metalloproteica, in cui il ferro nel gruppo dell’eme è nello stato Fe3+ (ferrico), non Fe2+ (ferroso) dell’emoglobina normale. Il cambiamento dello stato di ossidazione priva la molecola della sua capacità di legare reversibilmente l’ossigeno, e quindi perde anche la sua funzione fisiologica di trasporto dello stesso. La metaemoglobina non può legare l’ossigeno, il che significa che non può trasportare ossigeno ai tessuti. | 0.0-1.5% |
| O2Hb | emoglobina ossigenata | 95-98% |
| HHb | (deossiemoglobina) forma dell’emoglobina ridotta, non legata all’ossigeno | 0.0-5.0 |
| TCO2 | rappresenta la quantità totale di anidride carbonica nel sangue | 19-24 mmol/L |
| A-aDO2 | il gradiente alveolo-arterioso misura la differenza di concentrazione tra l’ossigeno a livello alveolare e quello presente a livello arterioso. E’ utilizzato per indagare le cause di ipossiemia. | 5–10 mmHg |
| Glu | indica il valore di glucosio nel sangue. | 70-105 mg/dL |
Valori dell’emogasanalisi e condizioni dell’assistito
L’acidosi respiratoria (pH basso e aumento della paCO2) è comunemente causata da:
- Polmonite
- BPCO
- Depressione dei centri respiratori secondaria a intossicazione da oppiacei o benzodiazepine
- ostruzione delle vie aeree (ad es. PNX)
Il paziente può presentarsi con una frequenza respiratoria bassa, disorientato o soporoso e può lamentare cefalea.
L’acidosi metabolica (basso pH e bassa paCO2) è invece comunemente causata da:
- diabete
- insufficienza renale
- intossicazione da alcol
- una perdita anomala di bicarbonato (diarrea, vomito, chetoacidosi diabetica, metabolismo aumentato, digiuno prolungato).
Il paziente si presenta soporoso fino allo stato di coma, iperventila al fine di compensare e può essere astenico.
L’alcalosi respiratoria (aumento del pH e riduzione della paCO2) è causata da:
- esercizio fisico severo, ipossia o anossia, iperventilazione
- dolore o stress
- trauma cerebrale
- danni del centro del respiro (meningite, encefalite)
- febbre
- overdose da farmaci.
Il paziente è tachipnoico, con lo stato di coscienza alterato e può presentare convulsioni.
L’alcalosi metabolica (pH alto e paCO2 alta) è causata invece da:
- vomito protratto
- ipocaliemia
- cirrosi
- riassorbimento di bicarbonato (uso di diuretici, vomito, ritenzione di sodio)
- eccessiva ingestione di alcali (bicarbonato di sodio).
Il paziente si presenta bradipnoico e con un respiro superficiale. Ha vertigini, ipertono muscolare, è irritabile e disorientato.
Redazione Nurse Times
Rimani aggiornato con Nurse Times, seguici su:
Telegram https://t.me/NurseTimes_Channel
Instagram https://www.instagram.com/nursetimes.it/
Facebook https://www.facebook.com/NurseTimes.NT
- Pisa, intervento eccezionale su paziente con colangiocarcinoma giudicato inoperabile
- Sanità Puglia: il deficit non è nei conti, ma nella programmazione
- Nuovo composto antibiotico uccide i batteri resistenti ai farmaci. Lo studio canadese
- Sanità Puglia, si riapre il dibattito su mensa e buoni pasto. Scalera (Lega): “In Asl Taranto si nega un diritto che altrove è garantito”
- Infermieri, voli scontati del 15% con ITA Airways: nuova convenzione per l’estate 2026
- Unisciti a noi su Telegram https://t.me/NurseTimes_Channel
- Scopri come guadagnare pubblicando la tua tesi di laurea su NurseTimes
- Il progetto NEXT si rinnova e diventa NEXT 2.0: pubblichiamo i questionari e le vostre tesi
- Carica la tua tesi di laurea: tesi.nursetimes.org
- Carica il tuo questionario: https://tesi.nursetimes.org/questionari











Buonasera, sono una studentessa di infermieristica, mi piacerebbe conoscere la bibliografia dalla quale sono state prese le informazioni per la stesura dell’articolo; in primo luogo per utilizzare il materiale come spunto per informazioni ulteriori e più approfondite, in secondo luogo per dare credibilità e trasparenza all’articolo. Grazie per l’ottimo lavoro.