Traduzione del bundle GAVeCeLT per l’inserimento del port-a-cath (PICC-port): il protocollo SIP-Port
AUTORI: Fabrizio Brescia, Maria Giuseppina Annetta, Fulvio Pinelli, Mauro Pittiruti
Introduzione
L’inserimento di dispositivi di accesso venoso totalmente impiantabili con serbatoio sottocutaneo (port) è una procedura ampiamente utilizzata nella pratica clinica. I port sono generalmente preferiti nei pazienti oncologici sottoposti a chemioterapia che richiedono accessi meno frequenti (meno di una volta alla settimana).
Negli ultimi quattro decenni, i port sono stati inseriti principalmente mediante cannulazione diretta delle vene profonde dell’area sopra/infraclaveare, con posizionamento sottocutaneo del serbatoio sopra il muscolo pettorale principale (cosiddetto “chest-port”). Sin dalla sua introduzione nella pratica clinica negli anni ’80, l’inserimento del chest-port è stato considerato una procedura relativamente invasiva potenzialmente associata a complicanze immediate (pneumotorace, emotorace, puntura arteriosa, aritmie, embolia) e complicanze tardive (trombosi, occlusione, infezione, pinch-off del catetere).
Pertanto, negli anni ’90, è stato sviluppato un nuovo tipo di port con l’intento di ridurre l’invasività del chest-port.
Questo nuovo dispositivo doveva essere impiantato nel braccio ed era chiamato “brachial port” o “arm port”. Inizialmente, i brachial ports hanno guadagnato popolarità tra pazienti e infermieri, poiché erano meno invasivi e associati a buoni risultati estetici.
Tuttavia, poiché il catetere veniva inserito mediante punture dirette delle vene superficiali dell’area antecubitale o mediante punture guidate da fluoroscopia delle vene profonde del braccio o anche mediante incisione venosa, i brachial ports erano inevitabilmente associati a un aumento del rischio di trombosi venosa e a un alto rischio di fallimento della cannulazione venosa, come dimostrato da diverse meta-analisi.
Molto presto, l’uso dei brachial ports è stato ampiamente abbandonato nella maggior parte degli ospedali oncologici, ad eccezione di pochi centri in Germania, Giappone e Francia.
Negli ultimi dieci anni, un nuovo tipo di brachial port è stato introdotto nella pratica clinica, il cosiddetto “PICC-port”.
Come suggerisce il nome, definiamo “PICC-port” un brachial port inserito secondo le metodologie attualmente adottate per i cateteri centrali inseriti perifericamente (PICC): valutazione ecografica pre-procedurale delle vene profonde del braccio per scegliere una vena di calibro appropriato; puntura venosa guidata da ecografia mediante kit microintroduttore; inserimento di un catetere di piccolo calibro (5Fr) utilizzando la tecnica di Seldinger modificata; valutazione intraprocedurale della posizione dell’estremità del catetere (preferibilmente mediante ECG intracavitario o ecocardiografia); creazione della tasca per il serbatoio sopra il muscolo bicipite.
Diversi studi hanno dimostrato che l’inserimento dei PICC-ports è sicuro (poiché non è associato a complicanze immediate rilevanti), produce ottimi risultati estetici, è associato a un’aderenza ottimale del paziente ed è relativamente economico (poiché non richiede fluoroscopia e può essere eseguito in anestesia locale in una sala operatoria a basso costo).
Inoltre, l’incidenza complessiva di complicanze tardive (trombosi, infezione, occlusione, ecc.) è simile per i PICC-ports e i chest-ports.
Negli ultimi 20 anni, il GAVeCeLT (Gruppo Italiano di Dispositivi di Accesso Venoso a Lungo Termine) ha sviluppato numerosi protocolli e bundle, basati sulle migliori evidenze disponibili, per standardizzare diverse procedure di accesso venoso.
Sono stati proposti bundle specifici per l’inserimento di cateteri centrali inseriti centralmente (CICC), di cateteri centrali inseriti dalla femorale (FICC) e di PICC.
L’obiettivo di questo articolo è presentare un nuovo protocollo di inserimento per il PICC-port, chiamato “Safe Insertion of PICC Port (SIP-Port)”. Consiste in otto diversi passaggi che corrispondono a raccomandazioni basate su evidenze e che, se applicate correttamente e sistematicamente, possono garantire una procedura sicura, di successo ed economica (Tabella 1).
Valutazione pre-procedurale
Una corretta valutazione pre-procedurale inizia con una valutazione anamnestica adeguata.
È importante conoscere se i pazienti hanno avuto dispositivi di accesso venoso precedenti, o una storia di difficile cannulazione venosa, o trombosi venosa precedente.
Lo stato di coagulazione del paziente, nonché l’uso di terapie antitrombotiche, dovrebbero essere considerati prima di inserire il port. Dovrebbero essere escluse anche specifiche controindicazioni all’inserimento del PICC-port. Come per l’inserimento del PICC, le controindicazioni bilaterali includono la presenza di ostruzione/compressione della vena cava superiore (o di entrambe le vene innominate), o la presenza di malattia renale cronica di stadio 3b, 4 o 5.
Le controindicazioni locali (paralisi del braccio, dissezione precedente dei linfatici ascellari, anomalie ortopediche significative, ecc.) sono le stesse dei PICC. La vena più appropriata per la cannulazione dovrebbe essere scelta dopo una valutazione ecografica sistematica delle vene profonde del braccio.
A questo proposito, suggeriamo di utilizzare lo stesso protocollo adottato prima dell’inserimento del PICC, la Valutazione Veloce delle Vene Periferiche (RaPeVA): si tratta di una valutazione ecografica sistematica delle vene degli arti e dell’area cervico-toracica (bilateralmente), ed è stata descritta in precedenza.
La valutazione ecografica delle vene superficiali e profonde dell’avambraccio e del braccio viene eseguita utilizzando un transduttore lineare da 7-12MHz. La sonda viene posizionata trasversalmente all’asse principale del braccio, in modo da ottenere una visione panoramica delle vene e di altre strutture rilevanti come arterie e nervi.
La RaPeVA viene eseguita secondo un approccio sistematico, composto da sette passaggi:
- visualizzazione della vena cefalica nell’area antecubitale;
- scorrimento della sonda dal lato radiale al lato ulnare, identificazione dell’arteria brachiale e delle vene brachiali, e della confluenza tra vena antecubitale e vena basilica;
- scorrimento della sonda verso l’alto, identificazione della vena basilica nella scanalatura bicipitale-omerale;
- esame del fascio nervo-vascolare del braccio;
- spostamento lateralmente sopra il muscolo bicipite, visualizzazione della vena cefalica a metà braccio;
- visualizzazione della vena ascellare nell’area infraclaveare;
- visualizzazione delle vene giugulare interna, succlavia e brachiocefalica nell’area sopraclaveare.
Il protocollo RaPeVA assicura che il medico consideri sistematicamente tutte le opzioni venose possibili, scegliendo la miglior vena e sito di puntura, basandosi su una valutazione in tempo reale. Secondo le suggerimenti di Nifong e McDevitt, il rapporto tra calibro del catetere e calibro della vena dovrebbe essere 1:3 o inferiore. Considerando che il catetere del PICC-port è di solito di 5Fr, dovrebbe essere scelta una vena di almeno 5 mm.
Come descritto di seguito (passo 3), saranno utilizzati il Metodo di Inserimento nella Zona e il protocollo RAVESTO (RAVESTO=Rapida Valutazione del Sito di Uscita Venosa e Opzioni di Tunneling) per valutare il miglior sito per la tasca sottocutanea.
TABELLA I. Gli otto passaggi del protocollo SIP-P.
STEP 1 . Valutazione pre-procedurale: esame ecografico sistematico delle vene delle braccia (secondo il protocollo RaPeVA) per scegliere la vena più appropriata e la migliore posizione per il serbatoio.
STEP 2. Tecnica antisettica appropriata: rigorosa politica di igiene delle mani, antisepsi cutanea con clor-esidina al 2% in alcol isopropilico al 70% e uso di precauzioni barriera massime.
STEP 3. Scelta della dimensione della vena e delle opzioni di tunneling: valutazione del diametro della vena (considerando che il rapporto ideale catetere-vena dovrebbe essere di 1:3 o meno) e valutazione della possibilità di tunnelare il catetere (considerando che il serbatoio dovrebbe trovarsi nella zona verde o al confine tra la zona gialla e verde, secondo il protocollo ZIM di Dawson: quindi, se la vena più appropriata è nella zona gialla, il catetere deve essere tunnelato).
STEP 4. Identificazione chiara del nervo mediano e dell’arteria brachiale: identificare ogni struttura prima della venipuntura, utilizzando l’ecografia.
STEP 5. Venipuntura guidata da ultrasuoni: puntura e cannulazione guidate da ultrasuoni di una vena profonda del braccio (basilica, brachiale o ascellare), preferibilmente adottando l’approccio asse corto/out-of-plane, utilizzando sempre un kit di microintroduzione.
STEP 6. Navigazione della punta basata su ultrasuoni: valutare la corretta direzione della guida con un’ecografia sovraclaveare (vedere il protocollo ECHOTIP).
STEP 7. Valutazione intra-procedurale della posizione della punta: utilizzare l’ECG intracavitario e/o l’ecografia (vista subcostale o apicale, utilizzando il “bubble test”: vedere il protocollo ECHOTIP).
STEP 8. Posizionamento appropriato del serbatoio: posizionamento sottocutaneo del serbatoio sopra il muscolo bicipite, creando il taschino mediante idro-dissociazione con anestetico locale e soluzione fisiologica normale, chiudendo l’incisione con suture assorbibili intradermiche e colla cianoacrilata.
L’appropriata tecnica asettica
Il secondo passo del protocollo riguarda la tecnica antisettica necessaria durante la collocazione di un catetere PICC-port. L’igiene delle mani dovrebbe essere preferibilmente eseguita con gel idroalcolico. In casi speciali, o quando le mani sono visibilmente sporche, il gel idroalcolico deve essere preceduto dal lavaggio con sapone antisettico e acqua, secondo le attuali linee guida internazionali sulla prevenzione delle infezioni. Per l’antisepsi cutanea prima dell’inserimento del dispositivo, si consiglia l’uso di clorexidina al 2% in alcool isopropilico al 70%.
La povidone iodio, in soluzione acquosa o alcolica, può avere un ruolo solo in caso di allergia nota alla clorexidina. Riguardo alla tecnica di applicazione dell’antisettico, non è stata dimostrata alcuna differenza clinica nella riduzione dei microrganismi tra le tecniche a cerchio concentrico e avanti e indietro quando entrambe le tecniche sono utilizzate in modo equo su pelle pulita e sana.
Come raccomandato da tutte le attuali linee guida, il rischio di contaminazione batterica deve essere ridotto adottando massime precauzioni di barriera.
Queste consistono in un cappuccio e una mascherina non sterili, camice e guanti sterili, un drappo sterile a grandezza naturale sul paziente, oltre a una copertura sterile per la sonda ad ultrasuoni (sufficientemente lunga da coprire sia la sonda che il cavo quando sono sul campo sterile).
Questi tre pilastri della prevenzione delle infezioni durante l’inserimento di dispositivi di accesso venoso sono gli stessi raccomandati negli altri pacchetti di inserimento sviluppati da GAVeCeLT.
Scelta della dimensione della vena e opzioni di tunnelizzazione
La scelta della vena ottimale da cannulare è cruciale. Per l’inserimento del PICC, un parametro essenziale da considerare è il diametro interno della vena (misurato senza l’uso di un laccio emostatico), che dovrebbe essere almeno tre volte il diametro esterno del catetere.
L’intento è mantenere un rapporto ideale catetere-vena (1:3 o meno), al fine di ridurre il rischio di trombosi correlate al catetere. Considerando che il catetere dei PICC-ports è solitamente di 5 Fr, è richiesta una vena di 5 mm (= 15 Fr). Tuttavia, una vena di 5 mm potrebbe non essere disponibile a metà braccio. In questo caso, si accede a una vena più grande (basilica o ascellare) nella zona gialla, e il catetere viene tunnelizzato nella zona verde. Il sito di creazione della tasca può trovarsi sia nella zona verde che sul confine tra la zona gialla e la zona verde secondo il protocollo ZIM di Dawson (Figura 1).
Dovrebbe essere preferito un tunnellizzatore ottuso per il tunneling del catetere. I kit di inserimento per i PICC-ports di solito forniscono questo tipo di tunnellizzatore.
Questo approccio è simile a quello adottato per i PICC (vedi il protocollo RAVESTO): la decisione se tunnelizzare o meno il catetere dipende dalla presenza della migliore vena disponibile nella zona gialla o nella zona verde. Se non è disponibile una vena di almeno 5 mm nel braccio, si può considerare l’altro braccio. In caso di controindicazioni bilaterali all’inserimento del PICC-port, un’opzione alternativa potrebbe essere un port-a-cath toracico o un port-a-cath “torace-braccio”, ossia la creazione di un lungo tunnel da un sito di puntura sovra/infraclavicolare a una tasca sottocutanea a metà braccio.
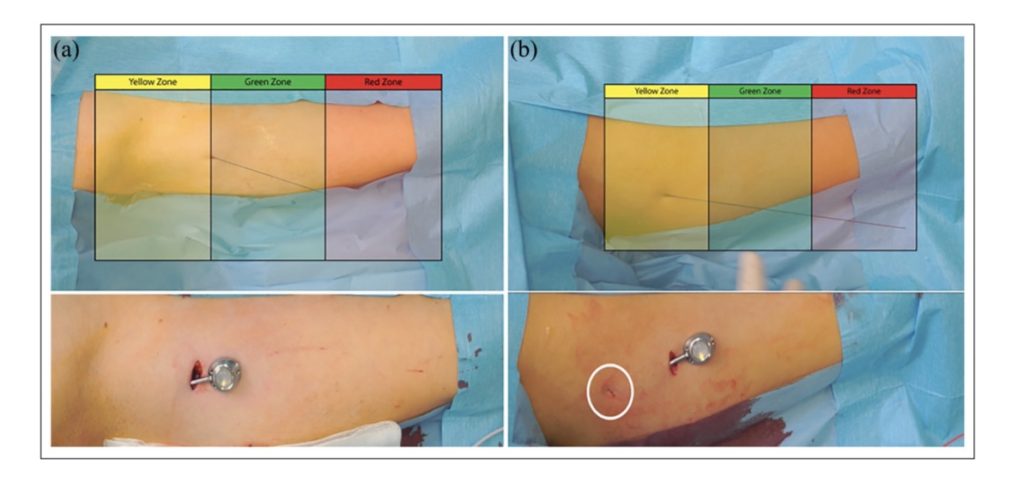
Figura 1. (a) Se nella zona verde è disponibile una vena di calibro adeguato, è possibile creare la tasca sottocutanea direttamente a livello sito di venipuntura e (b) se una vena di calibro adeguato è disponibile solo nella zona gialla, il catetere viene tunnellizzato in modo da raggiungere la tasca sottocutanea creata nella zona verde.
Identificazione chiara del nervo mediano e dell’arteria brachiale
Nel contesto dell’inserimento del catetere PICC, una chiara identificazione ecografica del nervo mediano e dell’arteria brachiale è un passo importante durante la valutazione preliminare e durante la venipuntura.
Il nervo mediano di solito si trova vicino all’arteria brachiale (spesso al di sopra di essa) e appare come una struttura iperecogena, non compressibile, con un tessuto interno multiloculare. Le punture arteriose accidentali possono essere associate a ematomi locali di vario grado, ma sempre reversibili, mentre un danno accidentale al nervo mediano può essere associato a gravi conseguenze, anche permanenti. L’identificazione ecografica di queste strutture richiede strumentazione ecografica adeguata (specialmente per la corretta visualizzazione del nervo) e un adeguato addestramento. (Figura 2)
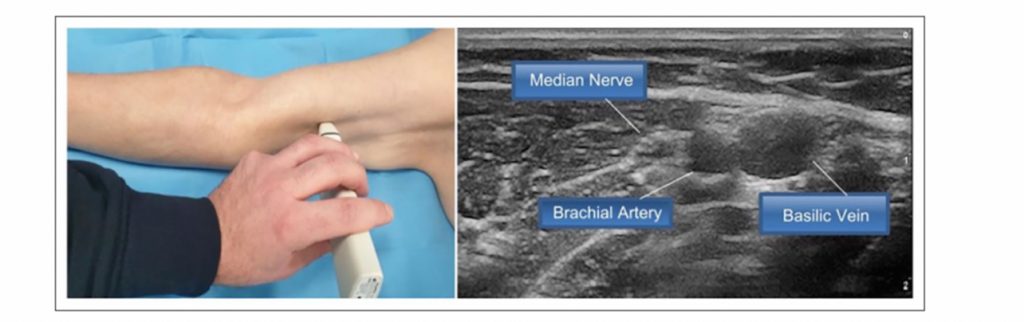
Figura 2. Chiara identificazione del nervo mediano e dell’arteria brachiale.
Venipuntura guidata da ultrasuoni
La venipuntura guidata da ultrasuoni è ora considerata il gold standard per qualsiasi cateterizzazione di vene profonde in adulti e bambini.
Per quanto riguarda l’inserimento guidato da ultrasuoni di cateteri PICC-port, una vista assiale corta della vena con una venipuntura fuori piano è la tecnica preferita, essendo associata a una visione panoramica ottimale di tutte le strutture circostanti.
La cannulazione venosa viene eseguita utilizzando la tecnica modificata di Seldinger (“catetere attraverso introduttore”). L’uso di un kit di micro-introduttore, composto da ago ecogeno 21G, guida a punta di nitinolo da 0,018″, e microintroduttore/dilatatore delle dimensioni (5,5Fr) e della lunghezza corrette (5-7 cm), è fortemente raccomandato, poiché consente un approccio minimamente invasivo durante la puntura dei vasi e la dilatazione dei tessuti (Figura 3).
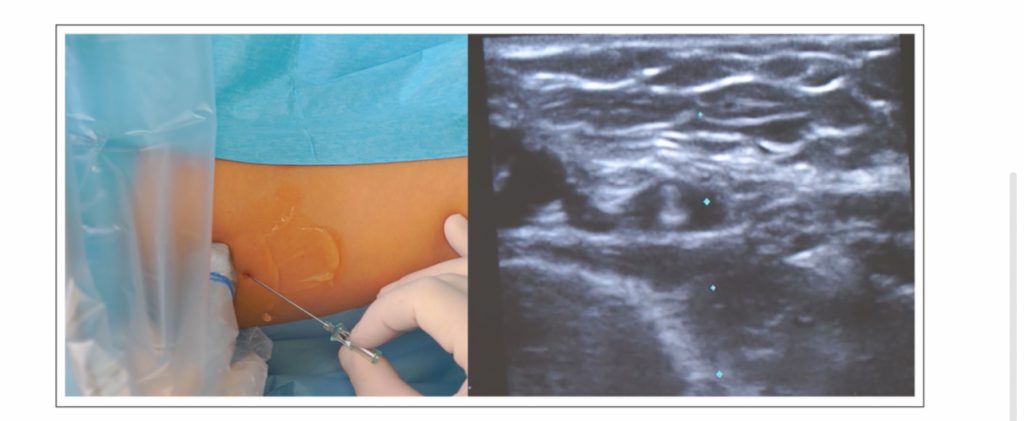
Figura 3. Vista ad asse corto della vena e tecnica di venipuntura fuori piano
Navigazione basata sull’ultrasuono della punta
Dopo l’inserimento del catetere nel micro-introduttore, l’ultrasuono viene utilizzato anche per valutare la corretta direzione del catetere verso la vena brachiocefalica ipsilaterale (“navigazione basata sull’ultrasuono della punta”), scandendo le vene dell’area sopraclaveare.
Questa manovra può essere eseguita con lo stesso trasduttore lineare utilizzato per la venipuntura, come descritto nel protocollo ECHOTIP.
La navigazione della punta con ultrasuoni si è dimostrata più sicura, più facile, più ampiamente applicabile e meno costosa rispetto alla fluoroscopia o alla navigazione della punta elettromagnetica.
La navigazione della punta potrebbe non essere sempre necessaria: se la posizione della punta viene verificata rapidamente, ad esempio mediante elettrocardiografia intracavitaria (vedi sotto), la navigazione della punta potrebbe essere ridondante e richiedere tempo. Al contrario, se la posizione della punta non è immediata, è prudente verificare che il catetere abbia preso la giusta direzione verso la vena brachiocefalica.
Posizionamento intra-procedurale della punta
La posizione centrale della punta del catetere deve essere valutata durante la procedura di inserimento: la verifica post-procedurale e l’aggiustamento secondario della punta del catetere sono apertamente sconsigliati dalle linee guida attuali e sono considerati uno spreco di tempo e risorse, non escludendo potenziali danni al paziente. Il metodo intra-procedurale più sicuro, semplice, economico ed accurato per la localizzazione della punta è l’elettrocardiografia intracavitaria (IC-ECG).
La localizzazione basata sulla fluoroscopia è inaccurata, costosa, logisticamente difficile e inevitabilmente pericolosa perché implica l’esposizione a radiazioni ionizzanti.
L’applicabilità del metodo IC-ECG è stata recentemente estesa anche ai pazienti con fibrillazione atriale. Nei pazienti con assenza di onda P non dovuta a fibrillazione atriale ma ad altre cause (pacemaker e/o cardioverter-defibrillatore impiantabile; alcune rare aritmie; ecc.), un metodo intra-procedurale efficace, economico e non invasivo per la localizzazione della punta è l’ecocardiografia transtoracica, preferibilmente utilizzando il “test delle bolle”, secondo una tecnica precedentemente descritta in molti studi.
La localizzazione basata sull’ultrasuono della punta richiede un trasduttore convesso o a matrice fasicolare, utilizzando una vista subcostale o apicale.
Tuttavia, questa tecnica non può sostituire l’IC-ECG nella pratica clinica di routine, poiché è in qualche modo meno accurata dell’IC-ECG e richiede più addestramento; inoltre, la sua applicabilità/flessibilità è sub-ottimale nei pazienti adulti.
Posizionamento appropriato del serbatoio del PICC-port
Per questa manovra, consigliamo l’uso di kit di inserimento personalizzati, forniti con strumenti chirurgici monouso, al fine di ridurre manipolazioni, rischi di contaminazione batterica e costi.
Deve essere creato un taschino sottocutaneo adeguato sopra il muscolo deltoide, mediante idrodissezione (infusione sottocutanea di anestetico locale a lunga durata d’azione e/o soluzione fisiologica). Il taschino dovrebbe essere sempre creato con una tecnica “blunt”, evitando strumenti appuntiti, per minimizzare il rischio di lesioni alle strutture locali e sanguinamenti. Le dimensioni del serbatoio, sebbene prevalentemente nell’intervallo di “profilo molto basso” (circa 8 mm di altezza), dovrebbero essere scelte in base alle dimensioni del braccio. Un serbatoio molto piccolo può essere appropriato in un braccio magro, per ridurre l’impatto estetico del dispositivo; serbatoi più grandi possono essere appropriati in un braccio grasso, per facilitare l’identificazione e la puntura del setto.
Dopo aver posizionato il serbatoio nella tasca sottocutanea, il catetere viene collegato al serbatoio, e la corretta funzione del dispositivo (facile infusione di soluzione salina e facile aspirazione di sangue) viene verificata accedendo al serbatoio con un ago di Huber.
Si consiglia di tagliare il catetere 2 cm più lungo rispetto alla distanza registrata dall’IC-ECG, poiché 1 cm di catetere sarà utilizzato per il collegamento al serbatoio. L’altro cm extra terrà conto del fatto che uno scivolamento approssimativo di 1 cm della punta del catetere lontano dal cuore si verifica sempre quando il paziente passa dalla posizione supina a quella eretta.
La pelle sopra il serbatoio viene chiusa con suturazione intradermica assorbibile, invertita e con colla cianoacrilica. L’uso di suturazione intradermica assorbibile e invertita produce un risultato estetico migliore della cicatrice e riduce il rischio di infezione. La chiusura della pelle e la sigillatura con colla sono risultate efficaci in diverse popolazioni di pazienti, dai neonati agli adulti, sia in termini di risultato estetico che di attività emostatica e antimicrobica. (Figura 4).
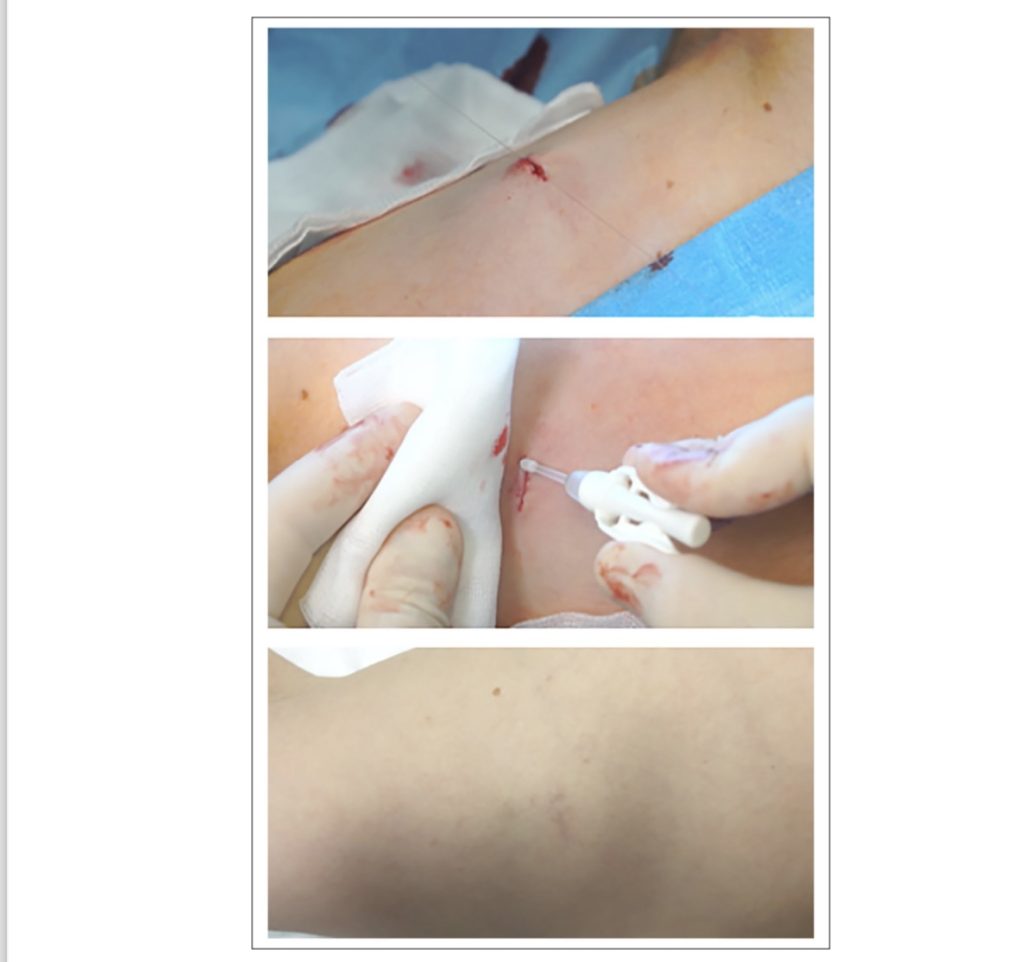
Figura 4. La pelle sopra il serbatoio viene chiusa con suture intradermiche assorbibili e colla cianoacrilata.
L’N-butile-2 cianoacrilato (NBCA) è documentato come più veloce nella solidificazione e con una resistenza alla trazione più elevata rispetto all’2-ottile cianoacrilato (OCA). Uno studio recente sui port ha indagato l’esito della chiusura della pelle con sutura cutanea rispetto alla colla cianoacrilica, trovando che quest’ultima tecnica non aumentava il rischio di complicazioni locali.
Alla fine della procedura, consigliamo l’applicazione locale di ghiaccio secco per ridurre il rischio di ecchimosi locale, un evento frequente ma clinicamente innocuo dopo il posizionamento di un PICC-port. Nonostante non ci siano prove forti a sostegno, consigliamo comunemente ai pazienti di tenere coperta la ferita per 3 giorni e di evitare l’immersione in acqua per almeno 10 giorni.
Conclusioni
I PICC-port sono attualmente considerati un’alternativa sicura ed economica ai port tradizionali. Un protocollo di inserimento come quello proposto sopra, che consiste in un insieme di strategie basate su evidenze, può facilitare l’appropriatezza delle manovre e proteggere il paziente da complicanze legate all’inserimento, sia immediate (fallimento della puntura, lesione arteriosa, ematoma, lesione nervosa, ecc.) che tardive (infezione, trombosi venosa, ecc.).
Inoltre, la definizione di tale insieme di protocolli è essenziale per discriminare cosa si intende per “PICC-port” rispetto a un tradizionale port brachiale. Tale differenziazione è molto necessaria, poiché le prestazioni complessive dei PICC-port (soprattutto in termini di complicanze tardive e durata) sono nettamente superiori alle prestazioni dei vecchi port brachiali.
L’implantazione corretta del PICC-port rispettando tutte queste strategie consente l’uso immediato del dispositivo per qualsiasi tipo di infusione. L’uso di un insieme standardizzato di protocolli di inserimento è sempre una strategia amica del clinico: risparmia tempo e risorse, migliora la sicurezza e garantisce la redditività.
Una costante adozione sistematica di tutte e otto le raccomandazioni del protocollo SIP-Port può migliorare le prestazioni del clinico fornendo allo stesso tempo uno strumento educativo utile ed evidence-based quando si insegnano i fondamentali dell’inserimento del PICC-Port.
Redazione Nurse Times
Fonte: https://gavecelt.it
Articoli correlati
- PICC-port: conosciamolo meglio
- Il cateterismo venoso: PICC vs. Midline
- Ruolo infermieristico nella scelta dell’accesso, impianto e gestione del dispositivo venoso centrale
- Ambulatorio di accessi vascolari: come creare un PICC-team, risultati attesi
Scopri come guadagnare pubblicando la tua tesi di laurea su NurseTimes
Il progetto NEXT si rinnova e diventa NEXT 2.0: pubblichiamo i questionari e le vostre tesi
Carica la tua tesi di laurea: tesi.nursetimes.org
Carica il tuo questionario: https://tesi.nursetimes.org/questionari
Scopri come guadagnare pubblicando la tua tesi di laurea su NurseTimes
Il progetto NEXT si rinnova e diventa NEXT 2.0: pubblichiamo i questionari e le vostre tesi
Carica la tua tesi di laurea: tesi.nursetimes.org
Carica il tuo questionario: https://tesi.nursetimes.org/questionari












Lascia un commento