C’è sempre un punto di rottura nelle storie che riguardano le infezioni ospedaliere. Nel caso della bambina morta nel 2021 – oggi al centro di una nuova denuncia legata all’ospedale Monaldi di Napoli – quel punto non coincide con la malattia iniziale, né con la scelta terapeutica. Coincide con qualcosa che, almeno in teoria, non avrebbe dovuto esserci: un’infezione contratta durante il ricovero.
È da qui che bisogna partire. Non solo dalla cronaca, ma dal significato clinico e organizzativo di ciò che chiamiamo, ancora oggi, “infezioni nosocomiali”.
Il termine “infezioni nosocomiali” è ormai affiancato – e in ambito scientifico spesso sostituito – da una definizione più ampia e corretta: infezioni correlate all’assistenza (ICA).
Si tratta di infezioni che insorgono durante o dopo un ricovero o una procedura sanitaria e che non erano presenti né in incubazione al momento dell’ingresso. Non riguardano solo l’ospedale, ma l’intero percorso assistenziale, comprese RSA, ambulatori e assistenza domiciliare.
Dal punto di vista clinico, le principali tipologie sono ben note:
- polmoniti associate a ventilazione,
- infezioni urinarie da catetere,
- batteriemie correlate a catetere venoso centrale,
- infezioni del sito chirurgico.
Non sono eventi eccezionali. Sono eventi attesi, ma non per questo accettabili.
In Italia rappresentano una delle complicanze più frequenti dell’assistenza sanitaria. Circa un paziente su dodici ricoverati sviluppa un’infezione correlata all’assistenza. Si stimano oltre 500.000 casi ogni anno e circa 10.000–11.000 decessi attribuibili. Le più frequenti sono le infezioni respiratorie, seguite da quelle urinarie, del sito chirurgico e del sangue.
Numeri che, letti così, rischiano di restare astratti. Ma diventano concreti quando si trasformano in storie.
Le infezioni correlate all’assistenza si sviluppano soprattutto nei contesti dove la medicina è più avanzata e più invasiva allo stesso tempo: terapie intensive, reparti chirurgici, aree ad alta complessità.
I fattori di rischio sono noti:
- dispositivi invasivi,
- fragilità del paziente,
- durata della degenza,
- esposizione agli antibiotici.
È un equilibrio delicato: più aumentano le possibilità di cura, più cresce la necessità di controllo.
C’è però un elemento che attraversa tutte queste dinamiche e che oggi rappresenta una delle principali criticità: l’uso degli antibiotici.
Per anni sono stati percepiti come una soluzione quasi automatica. Si è consolidata una cultura diffusa del “meglio darlo comunque”, spesso per sicurezza, per pressione dei pazienti o per timore di complicanze. A questo si è aggiunta una tendenza più recente: l’utilizzo sempre più frequente di antibiotici ad ampio spettro o di ultima generazione, anche quando non strettamente necessario.
Il risultato è sotto gli occhi degli operatori sanitari: batteri sempre più resistenti, infezioni sempre più difficili da trattare. Il meccanismo è semplice quanto pericoloso: più si utilizzano antibiotici in modo inappropriato, più si selezionano microrganismi resistenti. E quando questi circolano negli ospedali, il rischio aumenta in modo esponenziale.
Si crea così un circolo vizioso: infezioni più complesse richiedono antibiotici più potenti, che a loro volta alimentano nuova resistenza. Fino al punto in cui le opzioni terapeutiche si riducono drasticamente.
Eppure, a differenza di molte altre complicanze, per le infezioni correlate all’assistenza le strategie di prevenzione sono note e consolidate.
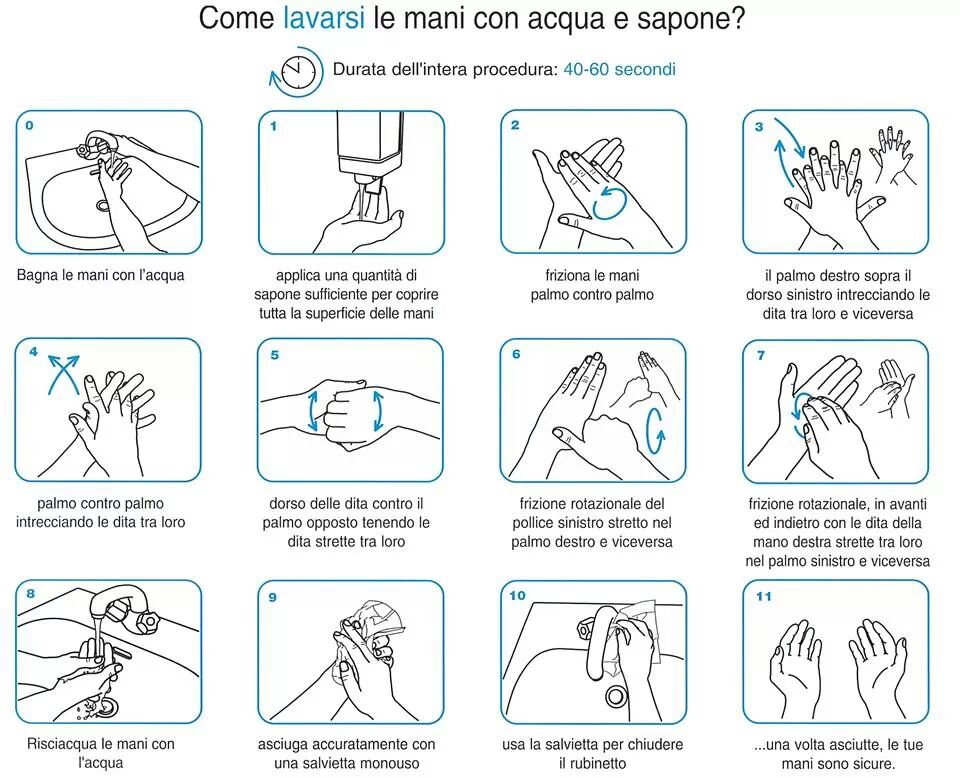
L’igiene delle mani resta l’intervento singolo più efficace. A questa si affiancano i bundle assistenziali per la gestione dei dispositivi invasivi, la sorveglianza attiva delle infezioni, i programmi di antimicrobial stewardship (ovvero l’insieme di pratiche e strategie per usare gli antibiotici in modo appropriato, efficace e sicuro, evitando resistenze batteriche) e la formazione continua del personale.
Quando queste misure vengono applicate in modo sistematico, i risultati sono evidenti. Il problema, ancora una volta, sta nello scarto tra ciò che sappiamo e ciò che riusciamo a fare ogni giorno.
Le criticità sono strutturali:
- Carenza di personale,
- carichi di lavoro elevati,
- tempi ridotti,
- adesione non sempre costante alle linee guida,
- infrastrutture non sempre adeguate,
- sistemi di sorveglianza frammentati.
In questo contesto, anche procedure semplici rischiano di perdere continuità.
Il ruolo infermieristico, in questo scenario, è centrale. È l’infermiere che gestisce i dispositivi invasivi, applica i protocolli, monitora il paziente, intercetta precocemente i segni di infezione. La prevenzione passa concretamente dalle mani dell’assistenza. Ma senza condizioni adeguate, anche le competenze più solide rischiano di non tradursi in pratica efficace.
Senza un’organizzazione precisa che segue rigidamente protocolli e linee guida e senza numero adeguato di personale e Ospedali finalmente strutturati con “percorsi puliti e percorsi sporchi” ben distinti (in alcune strutture ospedaliere in un solo percorso, con un unico ascensore, transitano vivande, pazienti, salme, rifiuti pericolosi e chi più ne ha più ne metta!) nemmeno il personale più consapevole può fare la differenza.
La vicenda della povera bambina al Monaldi non può essere letta solo come un caso giudiziario. È un punto di osservazione che obbliga a una riflessione più ampia. Ogni infezione correlata all’assistenza porta con sé una domanda inevitabile: era evitabile?
Non sempre la risposta è semplice. Ma quando resta anche solo il dubbio, il problema non è più solo clinico. Diventa organizzativo, etico, professionale.
L’obiettivo realistico per la sanità italiana non è eliminare completamente le infezioni, ma ridurre in modo significativo quelle prevenibili. Questo richiede una cultura della sicurezza più solida, un uso più appropriato degli antibiotici, investimenti nel personale, sistemi di monitoraggio più efficaci e trasparenti.
Serve anche un cambiamento culturale più profondo: accettare che non sempre è necessario un antibiotico, che non sempre intervenire di più significa curare meglio, che la qualità dell’assistenza si costruisce nei dettagli quotidiani.
Le infezioni correlate all’assistenza non fanno notizia ogni giorno. Ma esistono ogni giorno, in ogni ospedale.
E ogni volta che emergono nella cronaca ricordano qualcosa di essenziale: la qualità della sanità non si misura solo dalla capacità di curare, ma dalla capacità di prevenire ciò che non dovrebbe accadere.
Perché la differenza tra una complicanza inevitabile e una evitabile non è solo clinica. È, prima di tutto, una questione di responsabilità.
Valeria Pischetola
- Unisciti a noi su Telegram https://t.me/NurseTimes_Channel
- Scopri come guadagnare pubblicando la tua tesi di laurea su NurseTimes
- Il progetto NEXT si rinnova e diventa NEXT 2.0: pubblichiamo i questionari e le vostre tesi
- Carica la tua tesi di laurea: tesi.nursetimes.org
- Carica il tuo questionario: https://tesi.nursetimes.org/questionari












Lascia un commento