Di seguito un interessante contributo a cura di Francesco Ferroni, infermiere di Anestesia e rianimazione pediatrica presso l’Azienda Ospedaliera Universitaria delle Marche (Ancona), con master in Infermieristica in area critica, nonché dottore magistrale in Management sanitario e referente locale ANIARTI Centro-Italia.
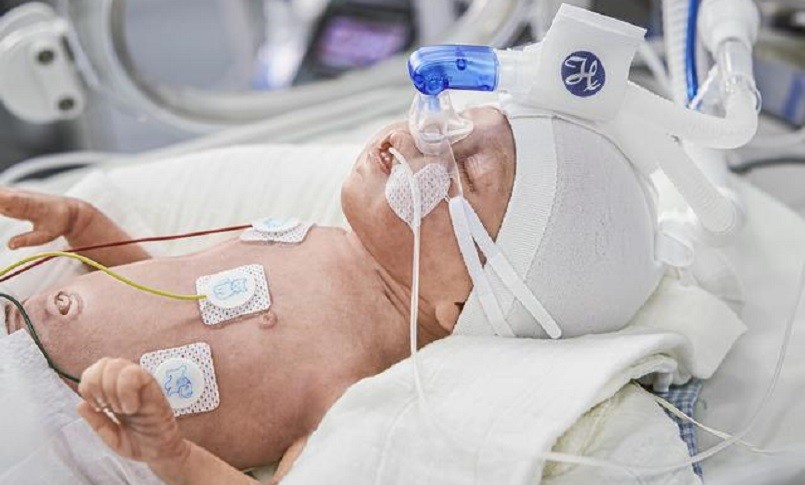
La Bubble CPAP (bCPAP), conosciuta anche come CPAP neonatale, è un sistema unico che genera bolle e fornisce un’erogazione costante e accurata della pressione positiva continua delle vie aeree e dei gas inspiratori riscaldati e umidificati ai neonati che respirano spontaneamente e ai bambini che necessitano di supporto respiratorio. L’uso della pressione positiva continua delle vie aeree (CPAP) è uno degli interventi raccomandati per ridurre la morbilità e la mortalità nei neonati prematuri.
La pressione positiva continua delle vie aeree (CPAP) viene spesso utilizzata per fornire supporto respiratorio non invasivo nei neonati con sindrome da distress respiratorio. Il reclutamento del polmone atelettasico e un adeguato mantenimento del volume polmonare sono vitali per il successo del trattamento CPAP. Dalla sua introduzione oltre 30 anni fa, la Bubble CPAP è diventata una parte importante della gestione della sindrome da distress respiratorio neonatale.
Simili ai dispositivi CPAP “derivati dal ventilatore” o “derivati dalla macchina”, i dispositivi CPAP a bolle applicano pressione al sistema respiratorio neonatale tramite cannule nasali o maschere nasali posizionate nelle narici del bambino, formando una tenuta ermetica per ridurre al minimo le perdite.
D’altro canto, i dispositivi CPAP a bolle sono molto più semplici rispetto ai CPAP derivati dal ventilatore, spesso consistono solo in un flusso bias umidificato erogato nel ramo inspiratorio e nel livello di CPAP impostato in base alla distanza in cui il ramo espiratorio del circuito è immerso in un camera di tenuta dell’acqua. La semplicità di questo sistema lo rende attraente per molti centri, in particolare per le unità neonatali con risorse limitate nei paesi in via di sviluppo.
Il Bubble CPAP differisce anche dal punto di vista meccanico dal CPAP derivato dal ventilatore. La pressione media applicata alle vie aeree del neonato nella Bubble CPAP non è costante, come nei sistemi derivati dal ventilatore, ma piuttosto è risonante, con la pressione delle vie aeree che fluttua effettivamente di circa 4 cm H2O attorno alla media.
Questa risonanza deriva dal gorgogliamento che si verifica quando il ‘flusso bias’ raggiunge la camera della tenuta idraulica. Ad esempio, in un sistema CPAP a bolle in cui il tratto espiratorio del circuito è immerso a 5 cm H2O, la pressione applicata alle vie aeree può effettivamente “oscillare” tra 3 e 7 cm H2O. Queste oscillazioni di pressione sono causate dalle ampiezze di pressione create dal gorgogliamento nella camera della tenuta idraulica che si riflette attraverso il tratto espiratorio del circuito.
Diversi studi hanno suggerito che questo “rumore” contribuisce al reclutamento alveolare e al mantenimento della pervietà delle vie aeree, ed è quindi probabilmente responsabile di alcuni degli effetti benefici della Bubble CPAP sullo scambio di gas, sui volumi polmonari e sugli esiti che sono stati riportati nei neonati con problemi respiratori neonatali.
Sindrome da distress – La forma d’onda di pressione rumorosa della Bubble CPAP sovrapposta alle fluttuazioni di pressione come risultato della respirazione spontanea può favorire eventi di apertura delle vie aeree come risultato della risonanza stocastica. L’entità e la frequenza del rumore sovrapposto sono fondamentali per questo processo. Inoltre, questo effetto sembra essere più pronunciato subito dopo la nascita, quando la compliance è bassa e le ampiezze oscillanti della pressione sono minimamente smorzate mentre vengono trasmesse attraverso il sistema respiratorio. Come nota in letteratura, molti dispositivi CPAP a bolle non hanno il livello di caratteristiche di sicurezza e allarmi presenti nei dispositivi CPAP derivati dal ventilatore.
Gli esperti consigliano l’aggiunta di una valvola limitatrice di pressione nel circuito CPAP a bolle può attenuare le grandi oscillazioni di pressione causate dalla condensa accumulata. Questi dispositivi, tuttavia, non dovrebbero sostituirsi alla stretta sorveglianza del circuito Bubble CPAP. La semplice osservazione oraria e, se necessario, lo svuotamento del condensato dal tratto espiratorio del circuito da parte dell’infermiere o del terapista della respirazione dovrebbero limitare efficacemente questo “rumore” aggiuntivo indesiderato.
COMPONENTI SISTEMA bCPAP
Il sistema Bubble CPAP è costituito da tre componenti principali:
- Fonte di gas: per fornire una concentrazione adeguata di ossigeno inspirato (FiO2) viene utilizzato un miscelatore di ossigeno collegato a una fonte di ossigeno e aria compressa. L’ossigeno miscelato umidificato viene quindi fatto circolare attraverso un tubo corrugato.
- Generatore di pressione: la pressione nel sistema Bubble CPAP viene creata posizionando il tubo espiratorio distale in acqua. La pressione designata è determinata dalla profondità del tubo immerso.
- Interfaccia paziente: le cannule nasali/maschere nasali vengono utilizzate come interfaccia nasale tra il circuito e le vie aeree del neonato. Le cannule nasali corte e larghe consentono una bassa resistenza al flusso d’aria. È importante che l’interfaccia nasale venga applicata al neonato senza perdite d’aria mentre si adottano misure per prevenire traumi nasali.
MANAGEMENT INFERMIERISTICO
L’applicazione efficace della Bubble CPAP richiede un’assistenza infermieristica elaborata. Esiste una curva di apprendimento per l’implementazione dell’approccio respiratorio Bubble CPAP che richiede un lavoro di squadra. I terapisti respiratori sono membri importanti del team multidisplinare.
- Il sistema deve essere adattato perfettamente e posizionato sulla testa del bambino. Le punte nasali possono essere fissate indossando un cappello di dimensioni adeguate che poggi sulla parte inferiore delle orecchie del bambino e sulla fronte. Il tubo può essere fissato con l’aiuto di spille da balia ed elastici.
- Le cannule nasali o maschere nasali devono essere posizionate correttamente per evitare perdite d’aria. L’applicazione di baffi in velcro posizionati sopra un pezzo di medicazione idrocolloidale sul filtro può prevenire l’incarcerazione accidentale della punta sul setto nasale.
- Una delicata aspirazione nasale è importante per mantenere le vie aeree libere.
- La decompressione frequente dello stomaco del neonato con un sondino oro-gastrico è necessaria per favorire il comfort e per evitare che uno stomaco disteso si stecch il diaframma e comprometta la respirazione.
Francesco Ferroni
BIBLIOGRAFIA
- Basic principles of neonatal bubble CPAP: effects on CPAP delivery and imposed work of breathing when altering the original design, Markus Falk – Baldvin Jonsson – Snorri Donaldsson
- Successful use of an improvised bubble CPAP device for severe respiratory distress caused by pulmonary tuberculosis. Author links open overlay panel Tabitha Nadishani Meyer , Gareth Dudley Meyer , Hans Jurgen Hendriks
- Evaluation of a Low-Cost Bubble CPAP System Designed for Resource-Limited Settings Desmond J Bennett, Ryan W Carroll and Robert M Kacmare Respiratory Care April 2018, 63 (4) 395-403; DOI: https://doi.org/10.4187/respcare.05762
- Effects of Flow Rate on Delivery of Bubble Continuous Positive Airway Pressure in an In Vitro Model. Tsyr-Yuh Ho, Shan-Fu Ou, Shih-Hui Huang, Chi-Ning Lee, Luo-Ping Ger, Kai-Sheng Hsieh, Hui-Ying Cheng, Wei Yang Lee, Ken-Pen Weng
- Efficacy of a Low-Cost Bubble CPAP System in Treatment of Respiratory Distress in a Neonatal Ward in Malawi. Kondwani Kawaza,https://doi.org/10.1371/journal.pone.0086327
- www.draeger.com Bubble CPAP system
Scopri come guadagnare pubblicando la tua tesi di laurea su NurseTimes
Il progetto NEXT si rinnova e diventa NEXT 2.0: pubblichiamo i questionari e le vostre tesi
Carica la tua tesi di laurea: tesi.nursetimes.org
Carica il tuo questionario: https://tesi.nursetimes.org/questionari









Lascia un commento