La Terapia di Resincronizzazione Cardiaca (CRT), ha come scopo principale quello di ottenere la sincronia tra le pareti intracardiache
Si applica a pazienti affetti da una severa disfunzione sistolica (caratterizzata da una Frazione di Eiezione del ventricolo sinistro inferiore al 35%) cui si accompagna un ritardo di conduzione ventricolare che provoca un allargamento del complesso QRS all’elettrocardiogramma, ed una dissincronia meccanica tra le pareti intracardiache.
Tale dissincronia riduce quindi l’efficienza della contrazione ventricolare e peggiora conseguentemente lo stroke volume (SV); cioè la quantità di sangue pompato da un ventricolo ad ogni sistole ventricolare.
Inizialmente si presupponeva che tale dissincronia fosse deleteria principalmente perchè creava un “ritardo interventricolare”; cioè un ritardo di contrazione tra ventricolo destro e sinistro.
Studi più recenti hanno evidenziato come in realtà sia il ritardo di contrazione tra le pareti del ventricolo sinistro stesso cioè il cosidetto “ritardo intraventricolare” a giocare un ruolo primario nella riduzione dell’efficienza di pompa, in particolare la dissincronia tra il setto (precoce) e la parete laterale (tardiva).
Ma andiamo nello specifico, come funziona la CRT?
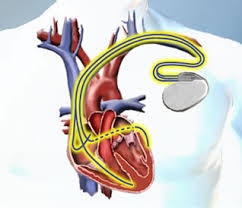
La CRT prevede l’impianto di pacemaker biventricolari, identificati come CRT-P, o defibrillatori biventricolari, identificati invece come CRT-D.
Essi hanno funzionamento e modi di stimolazione analoghi a quelli dei PM/ICD convenzionali ed una durata di circa 6 anni (CRT-P) o 4-5 anni (CRT-D).
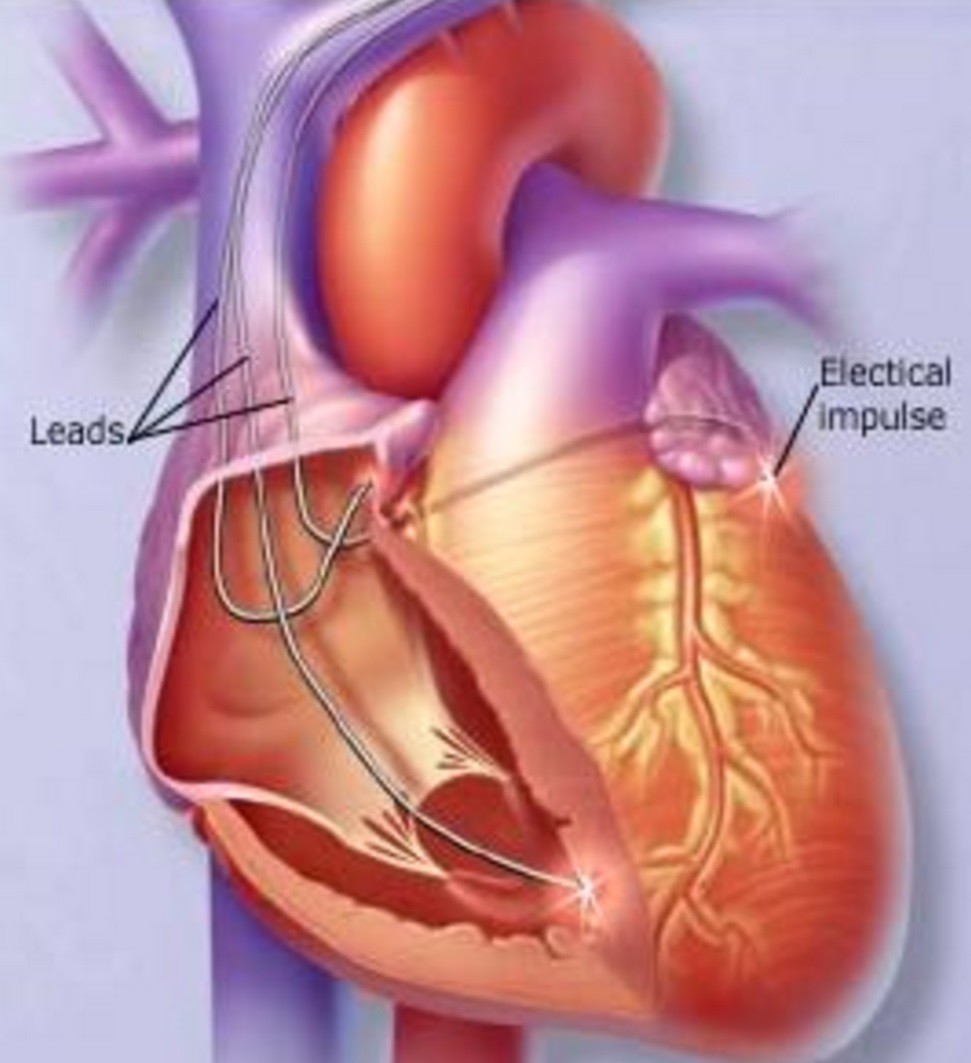
Come già accennato nell’introduzione la Terapia di Resincronizzazione Cardiaca consiste nella stimolazione contemporanea del ventricolo destro e del ventricolo sinistro.
Ciò avviene attraverso due distinti elettrocateteri posizionati l’uno in ventricolo destro (spesso in apice ma recentemente anche sul setto interventricolare) e l’altro sulla parete laterale o postero-laterale del ventricolo sinistro, che generalmente è la più ritardata.
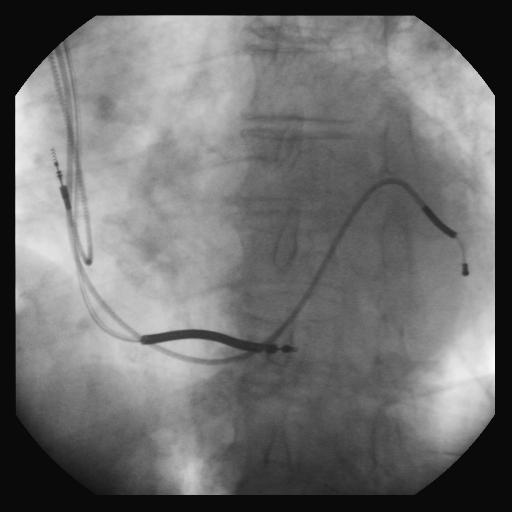 Il posizionamento del catetere sinistro avviene per via endovenosa, percorrendo a ritroso l’albero venoso coronarico; si incannula il seno coronarico a partire dall’atrio destro, si percorre il tronco del seno coronarico fino alla zona laterale da cui si incannula una vena che porti in posizione laterale media o postero-laterale.
Il posizionamento del catetere sinistro avviene per via endovenosa, percorrendo a ritroso l’albero venoso coronarico; si incannula il seno coronarico a partire dall’atrio destro, si percorre il tronco del seno coronarico fino alla zona laterale da cui si incannula una vena che porti in posizione laterale media o postero-laterale.
La punta dell’elettro-catetere verrà quindi a trovarsi in una posizione epicardica della parete libera del ventricolo sinistro. La procedura viene monitorata, come per i dispositivi tradizionali, mediante raggi X.
E’ facile supporre che il posizionamento ottimale del catetere sinistro è condizionato da molteplici fattori anatomici e non: in primis, la presenza di un seno coronarico accessibile e percorribile con l’elettrocatetere; secondariamente, la presenza di almeno una vena nella zona target (laterale/posterolaterale) anch’essa accessibile e percorribile; infine, l’assenza di tessuto cicatriziale nella zona target per permettere la stimolazione elettrica.
Per ovviare alle difficoltà di impianto di questo elettrocatetere, la tecnologia ha sviluppato nuovi prodotti; in particolare, elettrodi sempre più sottili o cateteri guida più manovrabili.
Per quali pazienti è indiacata la terapia di Resincronizzazione?
Le recenti linee guida comuni dell’European Society of Cardiology indicano, in classe I, l’utilizzo della Terapia di Resincronizzazione per pazienti con le seguenti caratteristiche:
- Scompenso cardiaco cronico nonostante terapia medica ottimale;
- Classe funzionale NYHA III-IV;
- Frazione di Eiezione del ventricolo sinistro ≤ 35%;
- Durata del QRS ≥ 120ms.
Quante volte, vi è capitato che dopo CRT-P o CRT-D il paziente accusi malessere riconducibile a stimolazione diaframmatica?
La posizione finale dell’elettrodo sinistro può essere vicina al nervo frenico o al diaframma e di conseguenza può dare luogo ad una stimolazione diaframmatica, molto fastidiosa per il paziente, ciò avviene in particolare nel caso in cui la programmazione dell’uscita (l’energia erogata attraverso i cateteri nelle camere cardiache per stimolarle) sia elevata.
La corretta programmazione dell’uscita sinistra, che è cruciale per permettere la stimolazione biventricolare, deve perciò basarsi sul bilanciamento tra l’esigenza di stimolare in qualsivoglia condizione e quella di limitare l’ampiezza dell’impulso per evitare la stimolazione diaframmatica.
Al momento dell’impianto di un elettrodo in ventricolo sinistro, vengono generalmente testate due soglie: quella di stimolazione, sopra la quale bisogna porsi per ottenere la stimolazione sinistra e quella diaframmatica, al di sotto della quale bisognerà porsi per evitare contrazioni diaframmatiche.
Se tra le due esiste un margine sufficiente, il catetere è in una buona posizione, altrimenti dovrà essere spostato.
Normalmente la soglia di stimolazione si attesta permettendo un sufficiente margine di programmazione anche in caso di successive variazioni nel tempo, attraverso test e controllo periodici.
Nei più recenti dispositivi, la soglia di stimolazione viene automaticamente calcolata dal dispositivo giorno per giorno; in base a tale test, il dispositivo varia autonomamente l’uscita programmata e grazie a questa tecnologia si facilita la gestione della soglia diaframmatica.
Federica Olivazzi
Sitografia













Lascia un commento