L’insufficienza mitralica è la valvulopatia più comune nei paesi occidentali e la sua prevalenza cresce fortemente con l’età
La valvola mitralica è una struttura anatomica che divide atrio e ventricolo sinistro. La sua funzione è quella di far passare il sangue ossigenato proveniente dalla circolazione polmonare tra le due cavità durante la sistole atriale; ma sopratutto far si che durante la sistole ventricolare il sangue fluisca esclusivamente in aorta senza ritornare in atrio. Per assolvere a questa importante funzione è dotata di una particolare struttura: è formata da due lembi, uno posteriore più grande e uno anteriore; entrambi attaccati ad una base detta anello valvolare.
Alla base dei due margini liberi dei lembi valvolari sono ancorate le corde tendinee a loro volta adese ai muscoli papillari. La contrazione di questi ultimi pochi millisecondi prima della sistole ventricolare permette alla valvola di restare ben chiusa durante lo svuotamento del ventricolo stesso. Quando questo complesso meccanismo viene a mancare si parla di insufficienza mitralica.
Esistono sostanzialmente due tipi di insufficienza mitralica: acuta e cronica.
La prima è quella emodinamicamente meno stabile. Generalmente causata da infezioni batteriche, da ischemie che interessano i muscoli papillari o vere e proprie rotture delle corde tendinee. Avendo un’esordio così improvviso, il cuore non può mettere in atto “meccanismi di compenso” con la conseguenza che il rigurgito di sangue a livello atriale crea uno scompenso retrogrado sovraccaricando anche la circolazione polmonare. Dispnea ed edema polmonare acuto sono i principali segni patognomonici.
Nel corso di un’insufficienza mitralica che si sviluppa lentamente, le sezioni sinistre cardiache vanno incontro ad una progressiva e graduale dilatazione con ispessimento parietale ventricolare per sopperire all’aumento di sangue da pompare (sangue normalmente pompato più quello rigurgitato). Con il passare del tempo però, questo genera uno scompenso ventricolare con conseguente riduzione della frazione d’eiezione. Diagnosticare e agire tempestivamente sono dunque la cosa fondamentale.
La diagnosi è sopratutto ecocardiografica e permette di misurare il grado di rigurgito e la gravità dell’insufficienza (lieve, moderata e grave) a cui corrisponderà un preciso iter terapeutico.
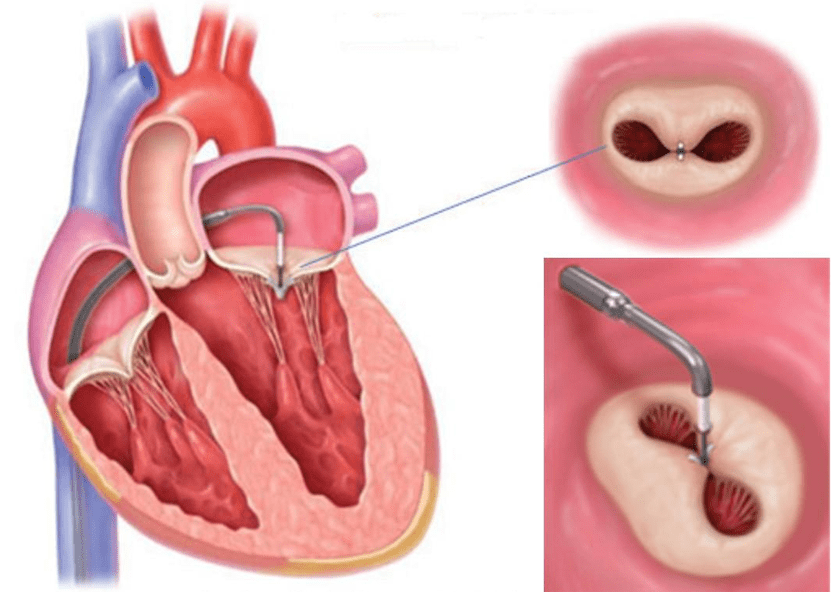
Fino a pochi decenni fa, nei casi più gravi la riparazione o la sostituzione valvolare tramite accesso diretto alla cavità sternale e a cuore fermo era l’unica alternativa. Oggi, grazie ad una nuova metodica è possibile in alcuni casi evitare un’intervento così invasivo, permettendo di ridurre i costi e soprattutto garantendo la possibilità di intervenire anche su pazienti che non potrebbero, per il loro stato di salute, essere sottoposti ad un intervento simile (come ad esempio pazienti con cardiopatia dilatativa con bassa frazione d’eiezione in attesa di trapianto).
Questa metodica è chiamata MITRACLIP
 Come si intuisce dal nome, tale procedura consiste nel “clippare”, “pinzare” i lembi liberi valvolari e far si che da un unico grande passaggio si ottengano due fori di diametro molto inferiore, che riducono notevolmente la quantità di sangue che può rigurgitare a ogni singola sistole ventricolare.
Come si intuisce dal nome, tale procedura consiste nel “clippare”, “pinzare” i lembi liberi valvolari e far si che da un unico grande passaggio si ottengano due fori di diametro molto inferiore, che riducono notevolmente la quantità di sangue che può rigurgitare a ogni singola sistole ventricolare.
La procedura si effettua, dopo un attento esame ecocardiografico, in anestesia generale. Il paziente viene quindi intubato. Viene introdotta la sonda per l’ecografia trans -esofagea che servirà da guida nel corso della procedura. Tramite vena femorale viene introdotto un catetere orientabile di 24 fr fin dentro all’atrio destro, risalendo la vena cava inferiore. Viene dunque eseguita una puntura del setto interatriale e si raggiunge cosi la valvola mitralica. In loco viene iniettata una modesta dose di eparina per evitare la formazione di coaguli in corso di procedura. Con l’ausilio della radioscopia (post iniezione in camera atriale di mezzo radiopaco) ed ecografia trans-esofagea, viene allineato il sistema di rilascio ed afferrati i due lembi valvolari. Viene dunque posizionata una prima clip, formata da due braccia in cromo\cobalto rivestita da poliestere. Tramite esame ecocardiografico si valuta l’efficacia immediata del trattamento e nella gran parte delle volte viene posizionata una seconda clip.
Prima della fuoriuscita del device di posizionamento viene iniettato solfato di protamina come antagonista dell’eparina. Viene infine posizionata una medicazione compressiva nel sito di accesso femorale che resta in loco per 12\24 ore.
I dati degli studi iniziali EVEREST I e II hanno mostrato che la riparazione percutanea dell’insufficienza mitralica con MitraClip è fattibile, sicura ed associata ad un basso tasso di morbilità e mortalità post-operatoria e nel follow-up (3, 6 e 12 mesi). Sono stati riportati risultati significativi in termini di riduzione in acuto del rigurgito mitralico e persistente libertà da morte, necessità di chirurgia cardiaca o recidiva di insufficienza mitralica.
Strettamente necessaria nel corso di procedura è la gestione infermieristica sia nelle fasi pre-operatorie con la preparazione del paziente, sia nel corso di procedura con il monitoraggio avanzato delle funzioni vitali, della pressione arteriosa cruenta e del tempo di coagulazione attivato.
Nel post-operatorio continua il monitoraggio del paziente in terapia intensiva cardiologica avendo attenzione nel valutare tempestivamente l’insorgenza di complicanze e monitorando il punto di accesso femorale.
Francesco Matrone
BIBLIOGRAFIA
Feldman T, Kar S, Rinaldi M, et al. Percutaneous mitral repair with the MitraClip system: safety and midterm durability in the initial EVEREST (Endovascular Valve Edge-to-Edge REpair Study) cohort. J Am Coll Cardiol 2009
MITRACLIP: TECNICA E RISULTATI Gian Paolo Ussia, Valeria Cammalleri, Salvatore Scandura, Corrado Tamburino Divisione Clinicizzata di Cardiologia, Ospedale Ferrarotto, Azienda Policlinico Vittorio Emanuele, Catania
Bedogni, S. Berti et al. Trattamento transcatetere dell’ insufficienza mitralica per i pazienti non eleggibili all’ intervento chirurgico: epidemiologia diagnosi, equità di accesso ed impatto economico. Agosto 2018













Lascia un commento