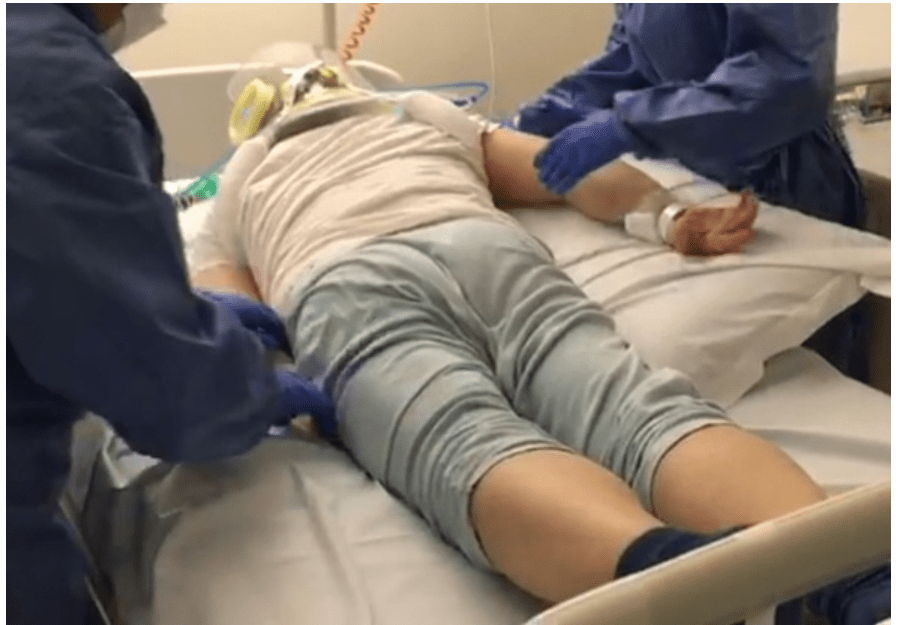
La posizione prona in combinazione con i sistemi non invasivi può essere inserita nel percorso di gestione di alcuni pazienti affetti da covid-19 con ARDS lieve o moderata.
Non intendo proporre un utilizzo sicuramente efficace della manovra, ma descrivere un approccio al suo utilizzo basandomi sulla letteratura scientifica.
L’ARDS è una sindrome complessa caratterizzata da danno polmonare acuto che si esprime con diversi gradi di ipossiemia, in accordo con la definizione di Berlino del 2012. Questa definizione, oltre a prendere in considerazione il timing, l’aspetto radiologico e l’origine dell’edema, classifica la gravità dello stato di ossigenazione utilizzando l’indice di Horowitz (più conosciuto forse come rapporto paO2/FiO2) .
Si parla di ARDS lieve se l’indice di Horowitz è compreso tra 300 mmHg e 200 mmHg, moderata se tra 200 mmHg e 100 mmHg e grave se inferiore a 100 mmHg. Questo rapporto deve essere valutato con PEEP (o CPAP) maggiore o uguale a 5.
Secondo le raccomandazioni per la gestione del paziente critico covid-19 della Società Italiana di Anestesia, Analgesia, Rianimazione e Terapia Intensiva (S.I.A.R.T.I.), la posizione prona è raccomandata nel paziente con tubo endotracheale per almeno 12-16 h/die, meglio se entro 72 ore dall’intubazione nei pazienti con rapporto PaO2/FiO2 inferiore a 150 mmHg.
Nello specifico per quanto concerne la posizione prona a paziente non intubato la S.I.A.R.T.I. consiglia la possibilità di eseguire un trial di autopronazione con il supporto respiratorio non invasivo (qualunque).
Il miglioramento degli scambi respiratori dovuto alla posizione prona è multifattoriale: tra i più importanti fattori vi sono una più omogena distribuzione della pressione transpolmonare e il miglioramento del rapporto ventilazione/perfusione.
Alcuni studi condotti recentemente affermano che l’utilizzo della posizione prona in combinazione con i sistemi non invasivi, HFNC (Cannule Nasali ad alti flussi) o NIV, può aumentare l’indice di Horowitz di 25-35 mmHg, ritardare l’intubazione o nel migliore dei casi evitarla.
La posizione prona nei pazienti non intubati dovrebbe essere riservata ai pazienti con ARDS lieve o moderata e non dovrebbe essere tentata nei pazienti con grave ARDS ritardando l’intubazione.
In caso di carenza di risorse potrebbe essere utilizzata come migliore strategia per prendere tempo e quindi ritardare l’intubazione con la speranza di evitarla e dovrebbe essere considerata solo quando il paziente non ha una MOF (insufficienza multiorgano).
Generalmente i pazienti respirano meglio se proni, per cui il tempo dedicato alla posizione prona dipende da quanto il paziente riesce a tollerare la posizione.
Uno studio cinese raccomanda un minimo di 30 minuti fino a 4 ore di posizione prona più volte al giorno. Durante le manovre bisogna assicurarsi che le linee infusive siano adeguatamente protette e che ci sia un monitoraggio continuo dei parametri vitali.
Il video della manovra
Se il malato peggiora (riduzione dei valori emogasanalitici, iniziali insulti ad altri organi e/o segni di fatica respiratoria) l’intubazione non va ritardata poiché l’ipossiemia porta il paziente ad eseguire intensi sforzi respiratori aumentando il proprio volume inspiratorio e autocausandosi una lesione ai polmoni favorendo lo spostamento dei liquidi verso l’interstizio, questo fenomeno è soprannominato P-SILI (Patient Self Inflicted Lung Injury).
Tanti dubbi e poche certezze sulla gestione del Coronavirus, per adesso la terapia più efficace sembra guadagnare tempo.
Mattia Fama (Infermiere in area critica Dipartimento Terapie Intensive, Anestesiologia e Terapia del Dolore, Azienda Unità Sanitaria Locale di Piacenza, Docente per attività seminariale Dipartimento di Scienze Chirurgiche Università degli studi di Parma)
Bibliografia:
- Bastoni D, Poggiali E, Vercelli A, et al. Prone positioning in patients treated with non invasive ventilation for CoVID-19 pneumonia in an Italian emergency department. Emerg Med J 2020;37:565–6.
- Coppo A, Bellani G, Winterton D, et al. Feasibility and physiological effects of prone positioning in non-intubated patients with acute respiratory failure due to COVID-19 (PRON-COVID): a prospective cohort study. Lancet Respir Med 2020; published online June 19.
- Di Giacinto I, Grasselli G, Maggiore SM, Maugeri J, Pasero D, Viaggi B. RACCOMANDAZIONI PER LA GESTIONE DEL PAZIENTE CRITICO COVID-19. SIARTI. 2020
- Ding L, Wang L, Ma W, He H. Efficacy and safety of early prone positioning combined with HFNC or NIV in moderate to severe ARDS: a multi-center prospective cohort study. Critical Care. 2020;24(1):28.
- Kirk L., Evidence for awake prone positioning in patients with. COVID-19 – A rapid review of the evidence. ANU College of Health and Medicine (06/04/20). COVID-19 Evidence Team, Canberra, Australia
- Spinelli E, Mauri T, Beitler JR, Pesenti A, Brodie D. Respiratory drive in the acute respiratory distress syndrome: pathophysiology, monitoring, and therapeutic interventions. Intensive Care Med. 2020;46(4):606‐618.
- The First Affiliated Hospital (Zhejiang University School of Medicine). Handbook of COVID019 Prevention and Treatment. Zhejiang, China: Zhejiang University School of Medicine; 2020
Ultimi articoli pubblicati
- TCI: la svolta silenziosa che sta cambiando sedazione e anestesia moderna
- Lesioni del midollo spinale: rigenerazione possibile con microrobot bioibridi?
- Como, pacemaker senza fili di ultima generazione impiantato all’ospedale Sant’Anna
- Casa circondariale di Ascoli Piceno, raggiunto accordo per l’erogazione del buono pasto agli infermieri. Nursing Up: “Finalmente!”
- Infermieri con titoli esteri in Lombardia, Nursing Up: “Regione chiarisca chi controlla requisiti”









Lascia un commento