….a cura della Dott.ssa Giuseppina Raimondi
PREMESSA
Il normale meccanismo della respirazione opera in base al principio della pressione negativa nella cavità toracica, inferiore a quella atmosferica, che determina lo spostamento dell’aria verso i polmoni durante l’inspirazione.
Lo spazio pleurico che si trova tra la pleura viscerale e la pleura parietale è uno spazio virtuale, contenente 20 ml di liquido pleurico che contribuisce a lubrificare le pleure. In condizioni fisiologiche la cavità pleurica è virtuale ma diventa reale in particolari condizioni patologiche (pneumotorace, versamento pleurico).
Quando per qualsiasi ragione il torace viene aperto, vi è una perdita di pressione negativa, che può provocare il collasso del polmone. L’accumulo di aria dai polmoni, dall’albero tracheobronchiale o dall’esofago, di liquido (siero, sangue, pus, chilo) o di fibrina, può compromettere la funzione cardiopolmonare e causare anche il collasso del polmone.
L’incisione chirurgica della parete toracica provoca quasi sempre un certo grado di pneumotorace o un emotorace. Aria e liquido si raccolgono nello spazio intrapleurico, limitando l’espansione dei polmoni e riducendo gli scambi gassosi.
In fase post-operatoria o dopo un trauma, il posizionamento di un drenaggio nello spazio pleurico consente di eliminare l’eccesso di aria e/o liquido (sangue), ripristinando la pressione negativa intratoracica necessaria per la riespansione del polmone.
I sistemi di drenaggio sono usati anche nel pneumotorace spontaneo e in quello secondario a trauma.
DRENAGGIO TORACICO
Per definizione un drenaggio è un presidio atto ad eliminare liquidi generalmente patologici da cavità naturali o neoformate. In chirurgia toracica il drenaggio toracico è un presidio atto ad eliminare qualsiasi eventuale accumulo di materiale biologico all’interno dello spazio pleurico, permettendo la riespansione polmonare e gli scambi gassosi.
Le indicazioni al posizionamento del drenaggio toracico (a scopo evacuativo) sono:
- Pneumotorace spontaneo o secondario (traumatico,iatrogeno) dovuto alla presenza di aria tra le pleure.
- Emotorace (da trauma, Post operatorio) accumulo di sangue nello spazio pleurico.
- Empiema pleurico o Piotorace a raccolta purulenta sostenuta da flora batterica.
- Versamento pleurico.
- Controllo della cavità dopo intervento in chirurgia toracica.
La cavità pleurica presenta normalmente una pressione negativa, pertanto qualsiasi drenaggio una volta posto in questa cavità deve essere raccordato a un sistema di raccolta chiuso, in modo che non possano entrare né aria né liquidi.
IL SISTEMA DI DRENAGGIO TORACICO e’ costituito da:
– Il catetere toracico
– Il sistema di connessione
– Il boccione di raccolta
IL POSIZIONAMENTO DEL CATETERE TORACICO
L’introduzione del catetere da drenaggio toracico ha lo scopo di favorire l’evacuazione di materiale che si accumula nella cavità pleurica in seguito ad un processo patologico, un trauma o un intervento chirurgico, per permettere la riespansione polmonare e ripristinare gli scambi gassosi.
L’unità di drenaggio toracico è costituita da un catetere di drenaggio toracico unito mediante un raccordo ad un tubo collettore collegato ad un sistema di evacuazione, dotato di un meccanismo valvolare unidirezionale, connesso il più delle volte ad un sistema di aspirazione.
I cateteri toracici più comunemente usati sono :
- TROKAR, catetere armato e non, con tre quarti metallico, costituito da materiale plastico (P.V.C.), trasparente, termosensibile (cioè dotato di plasticità che aumenta alla temperatura corporea), lungo da 25 a 40 cm secondo il calibro, con indicatori di profondità di 5 cm nella parte terminale del tubo, con due fenestrature in prossimità della punta ed una stria radiopaca per facilitare il riscontro radiologico. Può essere monolume o doppio lume per seguire il lavaggio del cavo pleurico,o introduzione di farmaci sia in modo estemporaneo sia in continuo.
- PLEUROMED, catetere costituito da un tre quarti metallico con inserito il catetere toracico, termosensibile, a lume minimo (Ch 8/10), al termine del tubo c’è la presenza di un raccordo a tre vie a cui è possibile raccordare il sistema di connessione, applicato in caso di Pneumotorace e Versamento pleurico sieroso. Ha il vantaggio d’essere poco traumatico di facile gestione al domicilio e di consentire l’introduzione di farmaci e lo svantaggio che essendo a lume minimo può facilmente ostruirsi (coaguli).

Fig.1 Catetere Trokar
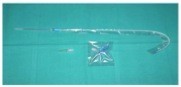
Fig.2 Pleuromed semplice e a doppio lume
Il catetere toracico consiste in un tubo flessibile, sterile in silicone o vinile, della lunghezza di circa 50cm, il calibro può variare da 8 a 40 French.
Per piccole quantità di aria (per i pneumotoraci) si può utilizzare un catetere di piccolo calibro (12-20 French), in genere collegato ad un sistema a valvola unidirezionale.
Per raccogliere liquidi, sangue e controllare la fuoriuscita di aria può essere necessario un catetere di grosso calibro (24-40 Fr), di solito connessi ad un sistema di drenaggio pleurico.
Il calibro può variare anche in base all’ età e al peso del paziente:
– da 8 a 12 Fr neonati e bambini;
– da 16 a 20 Fr bambini e giovani;
– da 24 a 32 Fr adulti;
– da 36 a 40 Fr adulti obesi;
La sede di inserzione del drenaggio toracico è determinata dalla natura del versamento pleurico.
Il drenaggio toracico usato per rimuovere l’aria è di solito inserito nella porzione antero-superiore del torace (secondo-terzo spazio intercostale) sulla linea emiclaveare, poiché l’aria tende a salire nella cavità pleurica.
Per drenare i liquidi viene inserito più in basso (5°/6° spazio intercostale linea ascellare media) o più in basso e più posteriormente, poiché il liquidi tendono a scendere.
Per rendere più sicura la manovra il tubo di drenaggio viene inserito facendolo scivolare sul margine superiore della costa inferiore dello spazio intercostale prescelto, in quanto sul lato inferiore di ogni costa sono localizzati i vasi arteriosi, venosi ed i nervi.
La conoscenza del punto di inserzione è importante per il personale infermieristico, per garantire il corretto posizionamento del paziente che è quasi sempre disposto supino, semiseduto o in decubito laterale, con il braccio del lato da drenare in retropulsione ed abduzione con la mano dietro il capo.
I drenaggi toracici sono di solito inseriti dopo aver eseguito una anestesia locale. È necessaria l’antisepsi della regione cutanea di inserimento, in seguito vengono posizionati dei telini sterili intorno alla zona.
Dopo che il catetere toracico è stato inserito, viene suturato e collegato al sistema di raccolta, per eliminare l’aria e il liquido e consentire la riespansione del polmone. Dopo l’inserimento viene eseguita una radiografia del torace per verificare l’esatta posizione del drenaggio.
Quando il drenaggio toracico è in sede si dice che il paziente è portatore di una toracostomia.
Le Complicanze
Le principali complicanze successive al posizionamento del drenaggio pleurico sono:
– malposizionamento del drenaggio;
– malfunzionamento del sistema per occlusione (coaguli, fibrina);
– dolore (a riposo o durante gli atti respiratori);
– enfisema sottocutaneo;
– emorragia;
– infezione del cavo pleurico;
– lesione parenchimale polmonare;
– lesione diaframmatica e dei visceri addominali;
– lesione cardiaca o vascolare;
– lesione di un nervo intercostale;
– edema polmonare omolaterale da riespansione.
COMPOSIZIONE DEL SISTEMA DI DRENAGGIO
I sistemi di drenaggio utilizzano tre meccanismi per drenare l’aria dalla cavità pleurica:
- La pressione espiratoria positiva: quando la cavità pleurica contiene aria o liquido, durante l’espirazione sviluppa una pressione positiva, che aiuta ad espellere l’aria o il liquido dallo spazio pleurico.
- La forza di gravità: posizionando il drenaggio più in basso rispetto al sito di inserzione, si consente alla forza di gravità di agire come forza di espulsione.
- Aspirazione: caratteristica di alcuni sistemi di drenaggio.
Il drenaggio toracico può essere connesso a una valvola unidirezionale o a un sistema a valvola ad acqua o con tenuta a secco.
Prima dell’introduzione dei dispositivi di plastica e monouso, si utilizzava il tradizionale sistema a tre bottiglioni: il drenaggio a sifone di BULAU,a caduta e a valvola ad acqua. Oggi le bottiglie in vetro non vengono più utilizzate, al loro posto vi è l’impiego di un sistema compatto chiamato “Pleur-evac”, dal nome della prima casa produttrice che lo distribuì, tuttavia il principio di funzionamento è lo stesso delle bottiglie di Bulau.
Attualmente i sistemi monouso sortiscono gli stessi effetti con l’utilizzo di tre camere:
- Camera di raccolta del materiale drenato;
- Una fonte di aspirazione;
- Un dispositivo per impedire all’aria di rientrare nel torace durante l’inspirazione.
Sono disponibili modelli per il controllo dell’aspirazione sia ad acqua che a secco, ma entrambi possono essere posti a caduta senza una fonte di aspirazione.
SITEMI CON VALVOLA AD ACQUA
Il sistema di drenaggio toracico con valvola ad acqua è dotato di tre camere:
– Camera di raccolta del materiale drenato: il tubo toracico del paziente viene collegato a questa Camera. È graduata per consentire di misurare il volume del materiale drenato e può contenere due litri di liquido di drenaggio. Sulla sua superficie l’infermiere deve segnare ora, data e quantità di drenaggio.
– Camera di controllo dell’ aspirazione: è possibile porre il drenaggio a caduta o aggiungere un’aspirazione. Questa camera regola l’entità della pressione negativa applicata al torace, per favorire il drenaggio del liquido o dell’aria, determinata dal livello di acqua che vi viene inserita.
Viene riempita con acqua sterile fino al livello desiderato (di solito 20 cm di acqua), l’aggiunta di acqua determina un aumento dell’intensità di aspirazione.
Dopo l’ avvio dell’ aspirazione, nella camera di controllo dell’aspirazione compare un leggero gorgogliamento, che indica il corretto funzionamento del sistema.
È presente una valvola di sicurezza per la pressione positiva, che si apre all’aumento della pressione positiva dentro il sistema: se il tubo viene inavvertitamente chiuso o attorcigliato, l’aria viene rilasciata all’esterno attraverso questa valvola.
– Camera con valvola ad acqua: funge da valvola unidirezionale, impedendo all’aria di ritornare nel torace quando la persona inspira. Viene riempita con sol. Fisiologica sterile fino a 2cm. In questa camera si può osservare la fluttuazione del menisco liquido, ovvero l’aumento del livello dell’acqua quando la persona inspira e un ritorno a un livello iniziale durante l’espirazione.
Un gorgoglio (produzione di bolle) intermittente nella camera a valvola ad acqua è normale (specialmente se il drenaggio è stato appena inserito), mentre un gorgogliamento continuo può indicare la fuoriuscita d’aria dallo spazio pleurico.
Nei sistemi con un misuratore di perdite d’aria, il grado di perdita può essere misurato osservando la colonna numerata attraverso la quale si vede il gorgoglio.
Il livello di acqua presente nella camera ad acqua rispecchia la pressione negativa che è presente nella cavità intratoracica. Per evitare lo sviluppo di una pressione negativa eccessiva è presente una valvola di sicurezza: tenendo schiacciata la valvola finché il livello dell’acqua ritorna a livello di 2 cm, si elimina la pressione negativa in eccesso, prevenendo il danno ai tessuti.

Fig.3- sistema con controllo dell’aspirazione ad acqua
SISTEMI CON VALVOLA AD ACQUA E ASPIRAZIONE A SECCO
Sono costituiti da:
- Camera di raccolta del materiale drenato;
- Camera con valvola ad acqua;
- Camera di controllo dell’aspirazione a secco: contiene una manopola di regolazione manuale che consente di impostare il livello di aspirazione, quindi l’acqua non è necessaria. Il funzionamento dell’aspirazione viene confermato da un indicatore (es: luce colorata), che ha la medesima funzione del gorgogliamento nel sistema tradizionale, per confermare che l’aspirazione è attiva.

Fig.4- Sistema con aspirazione a secco
I vantaggi di questi sistemi monouso sono molteplici: indicazione del funzionamento dell’aspirazione, controllo e misurazione del gorgoglio dell’aria, presenza di una valvola unidirezionale, presenza di un manico che permette il suo ancoraggio al letto e la deambulazione dell’assistito e la possibilità di mantenere il sistema fino a che la camera di raccolta non sia piena, riducendo così i rischi settici. Un ultimo vantaggio per alcuni è la possibilità di realizzare un’autotrasfusione raccogliendo l’emotorace in una sacca.
SISTEMI DI ASPIRAZIONE A SECCO CON VALVOLA UNIDIREZIONALE
- VALVOLA DI HEIMLICH: valvola unidirezionale che permette all’aria di fuoriuscire dalla cavità toracica, durante l’espirazione, e le impedisce di rientrarvi in fase inspiratoria .
È indicata nei pazienti con pneumotorace, non è predisposta per la raccolta di liquidi, anche se può essere collegata ad un sacchetto di raccolta sterile, se sussiste l’eventuale possibilità di emissione di secrezioni . La valvola di Heimlich offre il vantaggio di permettere la deambulazione dell’assistito, il suo trasporto o la sua evacuazione in ambulanza. Può essere gestito dalla persona assista a domicilio.

Fig.5 – Valvola di Heimlich
- PNEUMOSTAT: utilizza una valvola unidirezionale ed è dotato di una piccola camera di raccolta. Viene utilizzato esclusivamente nelle persone con pneumotorace, che solitamente presentano piccole quantità di liquido.
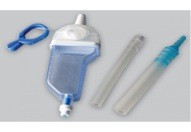
Fig.6 – Pneumostat
OBIETTIVI DELL’ASSISTENZA INFERMIERISTICA
Una corretta gestione del drenaggio toracico prevede manovre assistenziali atte a:
- Mantenere la pervietà del sistema:
o controllo della presenza di eventuali coaguli;
o Regolare la mungitura dei tubi per mezzo della pinza a rullo;
o Controllare che il sistema di prolunga non presenti curvature o inginocchiamenti e che le bottiglie non vengano mai sollevate al di sopra del paziente;
o Se il drenaggio è in aspirazione, controllare il buon funzionamento;
o Verificare l’oscillazione del menisco liquido.
- Valutare la quantità e la qualità del materiale drenato:
o Controllare e trascrivere regolarmente la quantità di materiale drenato sul diario clinico e segnalare ogni eventuale variazione;
o Valutare la qualità del materiale drenato, annotandola sul diario clinico ed effettuare prelievi microbiologici.
- Mantenere la sterilità:
o Utilizzare di materiale sterile;
o Eseguire un’adeguata esecuzione della medicazione;
o Medicare il punto di inserzione ogni volta che si renda necessario o, comunque, ogni 3 giorni;
o Osservare la cute circostante il drenaggio;
o Clampare il sistema per evitare il reflusso di materiale verso la cavità pleurica;
o Eseguire qualsiasi tipo di procedura in rigorosa asepsi.
- Educare la persona a:
o Mantenere il sistema di raccolta in posizione declive rispetto alla zona corporea da drenare;
o Evitare di far passare il drenaggio al di sopra del corpo;
o Accedere correttamente al letto;
o Eseguire ginnastica respiratoria e tosse efficace.
- Posizione del paziente:
o Collocare il malato in posizione di Fowler o Semi Fowler;
o Collocare il malato in decubito laterale sulla parte operata;
o Far variare la posizione ogni 2 ore.
PROCEDURA PER LA GESTIONE DEL DRENAGGIO TORACICO
Materiale occorrente:
- Guanti sterili;
- Guanti monouso;
- Soluzione fisiologica;
- Soluzione antisettica cutanea;
- Due paia di Pinze emostatiche Klem-mer Rochester-Pean rette;
- Cerotto medicato;
- Cerotto a rotolo;
- Garze sterili;
- Siringhe sterili di varia grandezza;
- Aghi;
- Telini sterili;
- Parti di ricambio del kit di drenaggio;
- Vassoio reniforme;
- Vassoio portaoggetti;
- Set di ferri chirurgici sterili per medicazione.
1. MONTAGGIO DEL SISTEMA
Durante la preparazione del drenaggio toracico, l’infermiere deve eseguire una rigorosa tecnica asettica, per prevenire l’ingresso di microrganismi nel sistema e quindi per evitare complicanze settiche per l’assistito.
- Riempire la camera con valvola ad acqua con soluzione fisiologica sterile fino al livello di 2cm. Il drenaggio con valvola ad acqua consente la fuoriuscita dell’aria e del liquido nella camera di raccolta. Tale valvola funziona come valvola unidirezionale, impedendo all’aria di rientrare nello spazio pleurico.
- Se prescritta l’aspirazione, riempire la camera di controllo dell’aspirazione con acqua sterile, fino al livello di aspirazione prescritto (-15 o – 20 cm H2O). Il livello di acqua determina l’entità della pressione negativa. Nei sistemi a secco impostare la manopola di regolazione sul livello di aspirazione prescritta.
- Connettere il tubo di drenaggio al tubo proveniente dalla camera di raccolta delle secrezioni, assicurare con cura i raccordi con un cerotto, al fine di garantire un circuito chiuso.
- Se è prescritta l’aspirazione, connettere il tubo della camera di controllo dell’aspirazione al sistema di aspirazione e avviarla. Un leggero gorgoglio indica un adeguato livello di aspirazione.
- Collocare il sistema più in basso rispetto al torace, fissandolo al letto oppure posizionarlo sul pavimento.
2. GESTIONE DEL CATETERE TORACICO
Obiettivo principale è quello di mantenere la pervietà del tubo di drenaggio. A tal proposito è necessario:
- Controllare che tutte le connessioni siano fissate con un cerotto, questo assicura che il sistema sia chiuso.
- E’ buona norma, onde evitare accidentali dislocamenti, fissare sempre il circuito al torace del paziente e al letto, rendendone possibile la mobilità;il drenaggio non deve mai essere sollevato al di sopra del punto di inserzione.
- Ispezionare il tubo di drenaggio per rilevare attorcigliamenti o torsioni, che possono impedire la fuoriuscita del liquido drenato dallo spazio pleurico.
- Effettuare la “mungitura manuale” o il “rullaggio con pinza” in direzione della camera di raccolta. Le evidenze scientifiche consigliano di eseguire tali manovre solo nel caso in cui siano visibili nel tubo di drenaggio coaguli grossolani e solo in quella porzione di tubo. Da studi fatti si è notato la possibilità di effetti dannosi causati dalla pressione negativa generata dalla manovra (rischio di arrivare fino a – 400 cmH2O).
- Durante gli spostamenti dell’assistito, collocare il sistema di drenaggio più in basso rispetto al torace. Nel caso in cui il tubo si staccasse, tagliare le estremità contaminate sia del catetere sia del tubo di aggancio, inserire un connettore sterile in entrambi i tubi e ricollegare il sistema di drenaggio con manovra asettica. Non schiacciare il tubo durante il trasferimento.
Il dispositivo di drenaggio deve essere tenuto più in basso rispetto al torace del paziente per impedire il reflusso del liquido entro lo spazio pleurico.
3. GESTIONE DELLA CAMERA A VALVOLA D’ACQUA
Assicurarsi che vi sia la fluttuazione del livello di liquido (oscillazione del menisco liquido) nella camera con valvola ad acqua, oppure controllare l’indicatore di perdita d’aria nei sistemi a secco con valvola unidirezionale. La fluttuazione indica che esiste una comunicazione tra la cavità pleurica e la camera di drenaggio e che il sistema è pervio. La fluttuazione è una misura della pressione intrapleurica. Il livello di fluido si innalza quando il paziente inspira e si abbassa quando espira. Nei sistemi a secco, un indicatore di perdite d’aria mostra le variazioni della pressione intratoracica.
L’assenza di fluttuazioni può indicare che:
- Il polmone si è riespanso completamente;
- Un ostruzione del tubo di drenaggio causata da attorcigliamento, torsione, coagulo di sangue o pressione esterna (pz seduto sul circuito);
- L’aspirazione non funziona correttamente.
- Osservare le perdite d’aria nel sistema di drenaggio indicate da un gorgogliamento intermittente nella camera con valvola ad acqua o dall’indicatore di perdite d’aria nei sistemi a secco.
Il gorgoglio intermittente si verifica quando il sistema rimuove aria dallo spazio pleurico, per esempio quando il paziente esegue un respiro profondo o tossisce.
L’assenza del gorgoglio può indicare che il sistema è ostruito oppure che lo spazio pleurico si è sigillato.
Un variazione improvvisa o un gorgogliamento continuo, può suggerire un danneggiamento del sistema (perdita d’aria) e deve essere segnalato immediatamente al medico.
4. GESTIONE DELLA CAMERA DI CONTROLLO DELL’ASPIRAZIONE
Durante la gestione di un drenaggio con controllo ad acqua in aspirazione continua è fondamentale mantenere costante la pressione negativa prescritta all’interno della camera di controllo dell’aspirazione.
L’infermiere deve verificare almeno ogni 8 ore che il livello dell’acqua corrisponda all’entità di pressione desiderata (es. 20 cmH2O), infatti l’entità dell’aspirazione dipende dal livello dell’acqua.
Deve controllare la presenza del gorgogliamento nella camera di controllo dell’aspirazione, molto diverso da quello visibile nella camera con valvola ad acqua. Un gorgoglio delicato indica la giusta pressione di aspirazione, tuttavia esso non dovrebbe essere eccessivo in quanto provocherebbe una precoce evaporazione della colonna d’acqua, al tempo stesso il gorgogliamento non dovrebbe essere troppo debole, altrimenti l’aspirazione risulterebbe inefficace.
5. GESTIONE DELLA CAMERA DI RACCOLTA DELLE SECREZIONI
- Ispezionare il contenitore di raccolta almeno ogni 30 minuti nelle due ore successive al posizionamento del tubo di drenaggio e successivamente ogni 2 ore.
- Ogni 8 ore segnare l’ora, la data e la quantità di materiale drenato con un nastro adesivo applicato al contenitore o con un pennarello indelebile.
- Verificare e documentare la quantità e la qualità del materiale drenato.
In questo modo è possibile valutare la quantità di liquido drenato e la sua velocità di raccolta nel sistema di drenaggio. Nell’immediato postoperatorio il liquido drenato sarà francamente ematico; gradualmente diventerà sieroso. Di solito il liquido drenato diminuisce progressivamente nel corso delle prime 24 ore. È necessario avvisare tempestivamente il medico se il materiale drenato eccede 100 ml/h ed è di colore rosso vivo, in quanto potrebbe esserci un’emorragia in atto; segnalare altresì la presenza di un liquido di drenaggio purulento.
6. ASSISTENZA AL PAZIENTE
- Effettuare la valutazione del drenaggio e dei parametri vitali ad intervalli stabiliti, in particolar modo nell’immediato postoperatorio (ogni 15 min nella prima ora e poi ogni due ore).
- Rilevare e segnalare immediatamente tachipnea, cianosi, senso di oppressione toracica, enfisema sottocutaneo, sintomi di emorragia e cambiamenti significativi dei parametri vitali. Molte condizioni cliniche possono produrre segni e sintomi simili, tra queste pneumotorace iperteso, spostamento mediastinico, emorragia, dolore in sede dell’incisione chirurgica, embolia polmonare,tamponamento cardiaco. Allertare subito il medico.
- Incoraggiare il paziente ad assumere una posizione confortevole e a mantenere un buon allineamento del corpo. Quando è coricato sul fianco, assicurarsi che i tubi non siano compressi dal peso del suo corpo. Il letto deve essere regolato in posizione fowler o semi-fowler per favorire una migliore ventilazione ed un efficace drenaggio dei liquidi intrapleurici. Un cambio posturale almeno ogni due ore favorisce la respirazione e migliora gli scambi gassosi .
- Incoraggiare il paziente ad eseguire esercizi di respirazione profonda e di tosse efficace, a intervalli frequenti, garantendo preventivamente un’adeguata analgesia. Occorre inoltre educare il paziente all’utilizzo della spirometria incentiva (almeno ogni quattro ore). La respirazione profonda e la tosse contribuiscono ad incrementare la pressione intrapleurica, facilitando il drenaggio del liquido accumulato, l’eliminazione delle secrezioni dall’albero tracheobronchiale, favorendo così la riespansione polmonare e prevenendo la formazione di atelettasie.
- Far eseguire, più volte al giorno, all’arto superiore e alla spalla gli esercizi di movimento completo, per prevenire l’anchilosi, il malessere e dolore post-operatorio.
- È di fondamentale importanza un adeguato controllo del dolore, che, se troppo intenso, espone l’assistito a maggiori rischi di complicazioni come atelettasia e polmonite. L’infermiere ne valuta la qualità e la quantità attraverso la somministrazione delle scale per la valutazione del dolore.
I farmaci analgesici possono essere somministrati prima che il paziente esegua esercizi di respirazione profonda e colpi di tosse. Se opportuno richiedere la prescrizione di una pompa per la PCA (Patient- Controlled- Analgesia).
L’infermiere educa il paziente a mantenere il drenaggio sempre più in basso rispetto al torace, anche durante la deambulazione, in modo da evitare il possibile reflusso di liquido all’interno della cavità pleurica.
7. LE MEDICAZIONI
Durante il primo post-operatorio, la medicazione del punto di inserzione del drenaggio toracico dovrebbe essere effettuata giornalmente; le evidenze scientifiche indicano che, nei giorni successivi, può essere effettuata ogni 48/72 ore o ogni qualvolta la ferita risulti sporca o non perfettamente adesa alla cute.
L’infermiere dovrà garantire il mantenimento dell’assoluta sterilità durante le manovre di manipolazione e controllo del sito di inserzione del drenaggio, così da prevenire contaminazioni batteriche e infezioni della ferita stessa.
Durante il cambio di medicazione è necessario ispezionare attentamente il sito di inserzione, valutando l’eventuale presenza di segni di flogosi e la tenuta dei punti di sutura.
La pulizia intorno al punto di inserzione del catetere va eseguita utilizzando garza sterile imbevuta di soluzione antisettica. Al termine della procedura il punto d’introduzione del drenaggio va protetto con una garza sterile tagliata a “Y” e coperta da cerotto.
Controllare la medicazione, per rilevare presenza di trasudato o di essudato nei pressi della sede di inserzione del drenaggio. Nel caso in cui sia presente del materiale riconducibile ad infezione batterica, medicare la zona dell’infezione, assicurando una detersione completa della ferita chirurgica.
Rilevare la presenza di segni di enfisema sottocutaneo. Palpare intorno alla medicazione del punto di ingresso del drenaggio, per rilevare eventuali crepitii , indicativi di enfisema sottocutaneo. Esso può derivare da un aderenza inadeguata (perdita d’aria) in corrispondenza del sito di inserzione del drenaggio. L’enfisema non rappresenta un’emergenza, ma deve essere riferito al medico e documentato. Questo dovrebbe riassorbirsi in pochi giorni.
8. ASSISTENZA DURANTE LA RIMOZIONE DEL DRENAGGIO TORACICO
La rimozione del drenaggio rappresenta una procedura molto dolorosa, per tanto è necessario garantire un’adeguata analgesia.
Quando si collabora alla rimozione del drenaggio bisogna istruire l’assistito a eseguire la manovra di Valsalva, ovvero l’espirazione contro la glottide chiusa.
Dopo che il drenaggio è stato rimosso, applicare immediatamente la garza di petrolato e coprirla con garze sterili e cerotto.
L’ infermiere dovrà valutare le reazioni del paziente dopo la rimozione del drenaggio: rilevando i parametri vitali ogni 15 minuti per la prima ora, auscultando i rumori polmonari ogni ora per le prime 4 ore per verificare se il polmone rimane riespanso, rilevare eventuali segni di pneumotorace.
9. DOCUMENTAZIONE INFERMIERISTICA
La cartella infermieristica è il mezzo più efficace che gli infermieri hanno a disposizione per documentare il processo di assistenza infermieristica, essenziale per l’innalzamento della qualità assistenziale. Documentare è un preciso dovere etico, giuridico e professionale.
L’infermiere dovrà registrare sulla documentazione infermieristica i segni rilevati: pervietà del drenaggio, quantità e qualità del materiale drenato, le caratteristiche del sito di inserzione, la presenza di fluttuazioni, i parametri vitali e tutte le procedure infermieristiche eseguite.
COMPLICANZE LEGATE ALLA GESTIONE ERRATA DEL DRENAGGIO PLEURICO
In seguito ad una non corretta osservanza dei principi per la corretta gestione del drenaggio toracico, potrebbe verificarsi un malfunzionamento dello stesso che comprometterebbe l’evacuazione del cavo pleurico dalle raccolte liquide e gassose e, di conseguenza, la riespansione polmonare. Inoltre, non solo non viene risolta la patologia di base, ma potrebbe persino evolvere in situazioni più gravi. Pertanto un pneumotorace iperteso non drenato può evolvere in insufficienza respiratoria, così come un’infezione del sito di inserzione del drenaggio può causare una sepsi, fino allo shock settico. Risoluta quindi determinante una corretta gestione infermieristica, al fine di garantire un’adeguata assistenza e prevenire le complicanze. È inoltre fondamentale che l’infermiere conosca le principali complicanze e le manifestazioni cliniche dell’assistito, per impostare un piano di assistenza personalizzato e per gestire eventuali situazioni di emergenza.
CONCLUSIONE
L’infermieristica italiana è stata protagonista, negli ultimi decenni, di un processo di crescita ed evoluzione frutto di tanti sacrifici e investimenti culturali che ha permesso di raggiungere importanti traguardi normativi: il D.M. 739/94 istitutivo del profilo professionale, la legge 42/99 che sancisce l’autonomia e la responsabilità delle professioni sanitarie e il codice deontologico del 2009.
In linea con questi cambiamenti legislativi, deve far seguito l’evoluzione professionale e culturale degli infermieri, che ancora oggi fatica ad affermarsi in molti contesti lavorativi italiani.
È necessario partire dalla presa di coscienza del proprio ruolo “attivo” nell’ambito del percorso assistenziale del paziente, che si erige su una serie di conoscenze, competenze, essendo l’infermiere direttamente responsabile del risultato conseguito.
È evidente, pertanto, l’importanza e l’insostituibilità del ruolo infermieristico nella corretta gestione di un sistema ad alta complessità tecnica come il drenaggio toracico. Inoltre, piena autonomia significa sviluppare una coscienza professionale che collabora con la figura medica per garantire l’efficacia del sistema di drenaggio, la prevenzione e l’assenza delle complicanze per l’assistito che resta sempre il fulcro centrale del processo di cura.
Bibliografia
1. Brunner L.S.;Suddarth D.S, “ Nursing medico chirurgico”, casa Editrice Ambrosiana, Milano, 2001;
2. Berman A., Snyder S., Jackson C., “Nursing Clinico-Tecniche e Procedure di Kozier”, casa editrice EdiSES, Napoli,2012.
3. AA.VV., “Il paziente critico”, casa Editrice Ambrosiana, Milano, 1993;
4. Spairani C.; Lavalle T., “Procedure protocolli e linee guida di assistenza infermieristica”, casa Editrice Masson, Milano, 2000;
5. Costa Angeli M.,Bolognesi L., “I drenaggi del torace”, Nursing oggi”. n1, 1997, pag 26-43;
6. Ravini M., Magni L., ”Il drenaggio pleurico”, Edizioni Auriga, Milano, 1991;
7. Protocollo Unità operativa di chirurgia dell’Azienda Sanitaria Locale 3 di Torino: “La gestione dei drenaggi chirurgici”.
Sitografia:
www.chirurgiatoracica.org Ultimo accesso 30/11/2014
www.thoracicsurgery.it Ultimo accesso 30/11/2014














Lascia un commento