Il sangue è un tessuto costituito da acqua, Sali minerali, Enzimi, Vitamine, Ormoni Molecole nutritive; il siero sanguigno è il risultato di un liquido formato da plasma (fase liquida del sangue) senza fibrinogeno, fattore VIII, fattore V e protrombina
Il processo emostatico è un meccanismo di difesa del nostro organismo messo in atto per evitare perdite di sangue.
L’emostasi consiste in una serie di reazioni biochimiche e cellulari, sequenziali e sinergiche, che hanno lo scopo di riparare le lesioni vasali e arrestare la perdita di sangue dai vasi (emorragia)
L’emostasi può essere vista come la successione di eventi separati ma correlati:
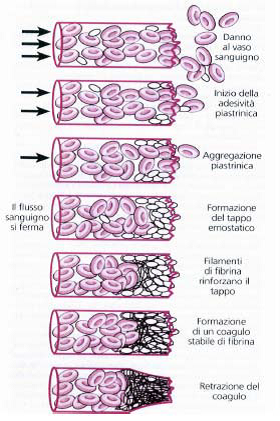
L’emostasi può essere primaria o secondaria.
A monte la vasocostrizione, che riduce l’afflusso del sangue limitandone la perdita, viene innescata dalla serotonina e da altri composti liberati dalle piastrine circolanti laddove l’endotelio che riveste la superficie interna dei vasi sanguigni risulta danneggiato. Il restringimento del vaso favorisce l’agglomerarsi delle piastrine e la formazione del tappo piastrinico.
EMOSTASI PRIMARIA, per l’appunto, si realizza con la formazione di un tappo piastrinico a livello della lesione (Trombo bianco) che avviene in pochi secondi ed è fondamentale per arrestare la fuoriuscita di sangue dai vasi capillari e dalle venule.
L’endotelio secerne il fattore di Von Willebrand (vWF), che fa aderire ad esso le piastrine, che a loro volta liberano ADP e TROMBOSSANO A2, con l’effetto di richiamare altre piastrine.
L’iniziale danno alla superficie interna del vaso provoca il rilascio da parte delle cellule dello stesso tessuto di alcuni fattori chiamati ENDOTELINE, che inducono il restringimento del vaso a livello della lesione, in modo tale da contrastare l’eventuale perdita di materiale.
L’EMOSTASI SECONDARIA si realizza in quanto il Tappo piastrinico non è in grado di ostruire la lesione per il tempo necessario alla ricostituzione dell’integrità delle pareti del vaso.
Per tale motivo, sostituito dal più resistente coagulo, la cui formazione avviene attraverso una sequenza di reazioni e richiede l’intervento coordinato di fattori già presenti nel plasma. La formazione della fibrina rafforza il trombo emostatico primario che richiede alcuni minuti per l’attivazione.
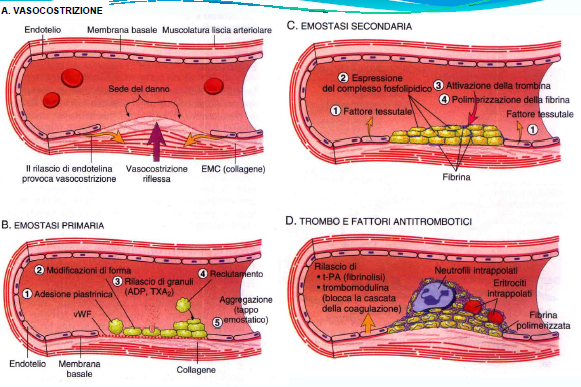
La coagulazione costituisce la fase più complessa del processo di emostasi, attraverso il quale avviene l’arresto spontaneo di una emorragia, cioè del sanguinamento dai vasi lesionati in corrispondenza di una ferita. La stabilizzazione dell’aggregato piastrinico avviene grazie all’attivazione della FIBRINA.
La fibrina si trova normalmente sotto forma di FIBRINOGENO che non può dar luogo ad un aggregato.
Per far sì che il fibrinogeno venga attivato esistono due vie, una INTRINSECA ed una ESTRINSECA; ma la divisione tra queste non è così netta, poiché elementi dell’una possono influenzare l’attivazione dell’altra.
Queste due vie differiscono tra di loro principalmente per:
- l’agente iniziale che le attiva;
- il numero di fattori coinvolti nella cascata.
Le due vie si congiungono, originando la via comune, che ha inizio con l’attivazione del fattore X.
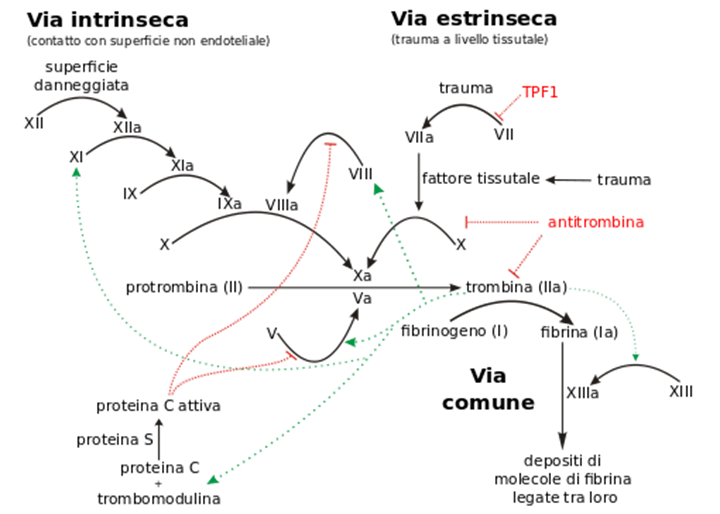
La VIA ESTRINSECA è più rapida per il minor numero di fattori che vi prendono parte.
Essa viene attivata quando una lesione di un vaso sanguigno produce la liberazione, dalle cellule danneggiate, di fosfolipidi e di un complesso proteico detto FATTORE TISSUTALE o TROMBOPLASTINA TISSUTALE.
I fattori attivati, oltre il fattore tissutale, sono i fattori plasmatici VII, X e V.
La VIA INTRINSECA è più lenta, perché comprende, oltre i tre fattori dell’altra via, anche i fattori XII, XI, IX e VIII, tutti fattori plasmatici.
Questa via è innescata dall’attivazione del FATTORE XII, o fattore di HAGEMAN la quale si verifica quando il sangue entra a contatto con la matrice extracellulare, in particolare con le macromolecole di collagene.
Ovviamente una lesione tissutale attiva entrambe le vie della coagulazione.
Infatti, la lesione non solo determina la liberazione della tromboplastina tissutale, ma anche, danneggiando i vasi sanguigni, consente al sangue di venire a contatto con superfici diverse da quelle endoteliali.
I difetti o le alterazioni della coagulazione possono essere studiati mediante esami di laboratorio che possono essere:
Di sceening:
- Emocromo (Conta Piastrinica);
- Aggregazione Piastrinica;
- Tempo di Protrombina (PT);
- Tempo di Tromboplastina Parziale Attivato (aPTT).
Di approfondimento:
- Tempo di Trombina (TT);
- Dosaggio del Fibrinogeno (Fib), del D-dimero(DD), altri Fattori.
I test di aggregazione piastrinica si eseguono utilizzando sostanze che stimolano o inducono l’aggregazione delle Piastrine.
Il TEMPO DI PROTROMBINA (PT) è un Test che viene eseguito su plasma Citrato povero di piastrine e si definisce come il Tempo necessario (9-10 sec.) affinchè un’aliquota di plasma coaguli in seguito all’aggiunta di un estratto Tessutale di origine umana o animale (Tromboplastina) e ioni Calcio a 37°C. Esplora la VIA ESTRINSECA (Deficit in malattie congenite).
Il TEMPO DI PROTROMBINA (PT) identifica i deficit acquisiti o congeniti dei fattori VII, X,V, protrombina (II) e fibrinogeno (I).
E’ utile per il monitoraggio della terapia anticoagulante orale con dicumarolici ed il Warfarin che inibiscono l’attività dei fattori VII, IX, X e della protrombina.
Il PT corto è privo di significato patologico ma PT lungo lo si ritrova in caso di epatopatia, deficit vitamina K , CID (Coagulazione intravasale disseminata), sindrome nefrotica, farmaci.
Il TEMPO DI TROMBOPLASTINA PARZIALE ATTIVATO (aPTTaPTTo PTT) indica il Tempo medio di coagulazione del campione rispetto ad un campione di riferimento (progressione della coagulazione nel Tempo).
Si definisce come il Tempo necessario (secondi) affinchè un’aliquota di plasma povero di piastrine, coaguli in seguito all’aggiunta di un Attivatore della fase di contatto, di fosfolipidi (al posto delle piastrine) e di ioni Calcio a 37°C. Esplora la VIA INTRINSECA ed è utile in caso di deficit in emopatie.
Identifica i deficit acquisiti o congeniti dei fattori IX, VIII, e XI ed è utile anche per il monitoraggio della terapia anticoagulante orale con eparina. Identifica con minor sensibilità del PT deficit dei fattori X, V, protrombina e fibrinogeno.
Rilevare un aPTT corto è privo di significato patologico ma un aPTT lungo indica deficit di fattori , presenza di inibitori (anti-fattore, VIII), terapia con eparina .
In definitiva le principali condizioni per le quali sia PT che aPTT si alterano sono:
- Epatopatiagrave
- CID
- Deficit di fattore X, II, V
- Deficit di fibrinogeno
- Diluizione post-trasfusionale
- Inibitori dei fattori della via comune
CALABRESE Michele
Fonte:












Lascia un commento