Il documento finale del tavolo tecnico ministeriale sui nuovi modelli assistenziali ha elaborato quattro ambiti specifici per gli infermieri: infermieristica di famiglia-comunità; assistenza infermieristica domiciliare; assistenza infermieristica ambulatoriale; ospedali di comunità.
Il tavolo tecnico per la professione infermieristica voluto e insediato al ministero della Salute a inizio estate dal sottosegretario alla Salute Vito De Filippo ha concluso la sua prima fase di lavoro con l’elaborazione di un documento di sintesi inviato ufficialmente dal sottosegretario alle direzioni generali del ministero competenti (Risorse umane, Programmazione sanitaria, Ricerca scientifica e Prevenzione) e al Gabinetto del ministro e che dopo il ministero sarà condiviso con le Regioni.
Esamianiamo i quattro ambiti previsti dal documento partendo dall’evoluzione della risposta assistenziale territoriale
In un quadro sociale articolato come l’attuale, vi è la necessità di affrontare la complessità delle diverse espressioni sociali e sanitarie anche equilibrando il sistema sanitario nelle sue diverse espressioni sia di tipo ospedaliero che di tipo territoriale.
Il riorientamento consistente di competenze, professionalità, attività e servizi deve rivolgersi verso la prevenzione e le attività di tipo territoriale, al fine di creare un sistema di assistenza e di cura “di prossimità“, in grado di garantire una presa in carico globale del cittadino e una risposta ai problemi prevalenti di salute, evitando che tali problemi trovino risposta inappropriata in ambito ospedaliero caratterizzandosi, conseguentemente, per medicalizzazione e tecnicizzazione spinta (1).
Si impone in modo ormai improrogabile il ripensamento dell’intera offerta sanitaria e socio sanitaria; entrambe devono essere volte non solo ad assicurare adeguate risposte agli eventi acuti correlati all’aumento della prevalenza e dell’incidenza di patologie cronico-degenerative, ma anche a garantire efficaci strategie preventive e pro-attive, attraverso l’attivazione di setting assistenziali che consentano di affrontare e gestire, in un’ottica di continuità delle cure, le problematiche di salute connesse agli esiti già manifesti della cronicità.
La presa in carico di soggetti affetti da patologia cronica degenerativa, spesso portatori di problematiche correlate alla non piena autosufficienza e a molteplici bisogni socio-assistenziali, non può che avvenire all’interno di team multidisciplinari e multiprofessionali, con uno stile di lavoro caratterizzato dalla integrazione, dalla interprofessionalità e dalla pari valorizzazione e dignità.
Sanità di Iniziativa
Riprogettare o cambiare un’organizzazione sanitaria, soprattutto in un’ottica di scarsità di risorse, significa ricercare e trovare un delicato equilibrio tra l’efficienza e l’efficacia del sistema e la sua equità (Baraldi et al., 2015).
L’equilibrio si ottiene definendo nuove regole organizzative e delineando le attitudini professionali, le competenze trasversali degli attori che si muovono all’interno del sistema.
L’approccio alla cronicità è differente da quello utilizzato per l’acuzie e richiede un diverso ruolo delle cure primarie – basato sulla “sanità di iniziativa” – e attenzione ai determinanti sociali della salute.
Un adeguato sistema di cure primarie è il mezzo ideale per il miglioramento globale della salute (Sen, AK & Rigamonti, 2005). L’approccio di tipo multidisciplinare e multiprofessionale caratteristico della sanità di iniziativa punta al miglioramento dell’assistenza dei pazienti cronici attraverso collegamenti efficaci tra i diversi sistemi di cure.
L’evidenza dell’efficacia di un approccio di questo tipo è documentato dall’esperienza ormai storica del “Chronic Care Model” (Coleman et a., 2009) e dalla sua versione evoluta Expanded Chronic Care Model (ECCM).
Secondo tale modello tutti i cittadini che soffrono di patologie croniche dovrebbero avere un piano di assistenza e di cura personalizzato e finalizzato al mantenimento della propria condizione clinico-assistenziale e alla prevenzione delle sue complicanze.
L’organizzazione di tale modello richiede necessariamente l’attivazione di team che includano vari professionisti, ognuno con il proprio ruolo all’interno di un percorso integrato, in grado di prendere in carico il paziente.
Secondo le esperienze regionali un sistema di questo tipo potrebbe anche garantire iniziative di prevenzione e promozione della salute e dei corretti stili di vita per incidere precocemente sui determinanti di salute, per ridurre sia l’incidenza delle malattie croniche, sia la progressione della malattia già esistente, per potenziare a livello territoriale la presa in carico delle dimissioni difficili, attraverso l’impegno di tutti i professionisti coinvolti.
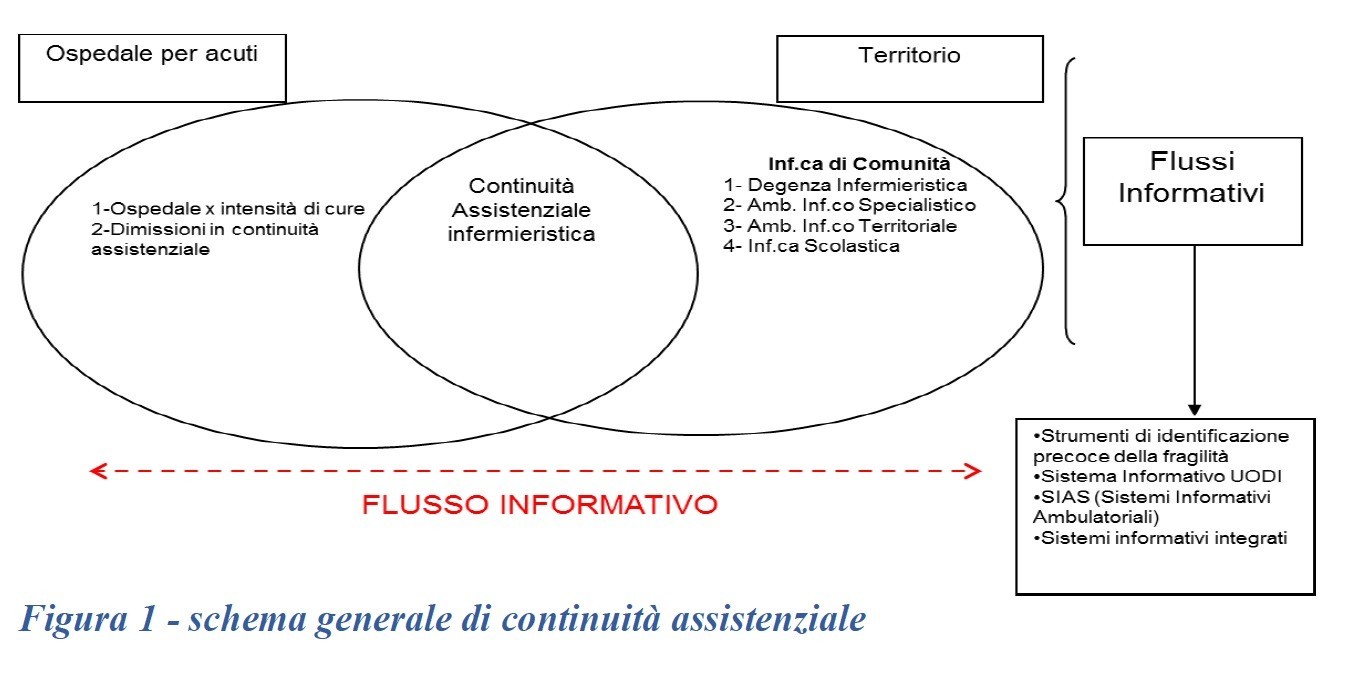
In tale modello l’insieme delle cure intermedie si pone come uno dei nodi chiave della rete dei servizi destinati a soggetti con problematiche assistenziali complesse e articolate, quali possono essere le persone in situazione di non autosufficienza più o meno grave. I diversi “ambienti assistenziali” devono essere in grado di dialogare ed essere funzionali ai bisogni del cittadino (figura 1).
 Secondo il documento del Canadian Academy of Health Sciences,“Transforming care for Canadians with chronic health conditions” (Nasmith L, Ballem P, Baxter R, et al. ,2010), il punto di partenza del Chronic care Model è sollevare l’orizzonte del sistema sanitario dalla malattia, alla persona e alla popolazione.
Secondo il documento del Canadian Academy of Health Sciences,“Transforming care for Canadians with chronic health conditions” (Nasmith L, Ballem P, Baxter R, et al. ,2010), il punto di partenza del Chronic care Model è sollevare l’orizzonte del sistema sanitario dalla malattia, alla persona e alla popolazione.
Vi è un consenso generale internazionale sul fatto che per migliorare l’assistenza alle persone con condizioni croniche, sia necessario un approccio ampio (American College of Physicians, 2006).
Secondo il Chronic care Model il periodo di ospedalizzazione deve essere breve e solo per il tempo necessario alla risoluzione dell’evento acuto affinché il paziente cronico, risolta l’urgenza, possa essere assistito a livello territoriale.
L’erogazione dell’assistenza è focalizzata sui bisogni individuali della persona inserita nel suo contesto sociale; le cure primarie sono il punto centrale dei processi assistenziali.
In tale organizzazione è necessario che sia realmente pianificata e garantita – per essere compiutamente esercitata – la “continuità assistenziale” intesa come l’attivazione di specifici percorsi di cura attraverso l’adozione di opportuni strumenti in grado di raccordare i diversi ambienti assistenziali ossia: l’utilizzo della valutazione multidimensionale (VMD) e la conseguente adozione di Piani assistenziali individualizzati (PAI) con la finalità di restituire alla persona le migliori condizioni di qualità di vita ottenibili anche facendo ricorso all’infermieristica di comunità (2).
Come proposto dall’Agenzia Nazionale per i Servizi Sanitari Regionali, sarà opportuno, condividere il modello proposto per la gestione della cronicità, attraverso un approccio metodologico orientato alla valutazione della qualità delle cure erogate. Gli esiti sensibili all’infermieristica, possono essere infatti definiti come i cambiamenti misurabili nella condizione del paziente (Donabedian, A.,).
Gli indicatori saranno opportunamente scelti per ogni contesto specifico, estratti da database disponibili a livello centrale e potranno essere ampliati in relazione alla definizione degli obiettivi scelti.
La strutturazione professionale dell’assistenza infermieristica si inserisce efficacemente nel su declinato panorama per la poliedricità che è in grado di manifestare, chiaramente definita dall’International Council of Nurses: “L’assistenza infermieristica comprende l’assistenza a persone di tutte le età, a famiglie, gruppi e comunità, sia malati che in buona salute, in tutti i contesti, sia in autonomia che in collaborazione. L’assistenza infermieristica include la promozione della salute, la prevenzione delle malattie, l’assistenza ai malati, ai disabili e alle persone morenti. Altri ruoli chiave dell’assistenza infermieristica sono l’advocacy, la promozione di un ambiente sicuro, la ricerca, la partecipazione alle scelte di politica sanitaria, gestione dei pazienti e dei servizi sanitari e la formazione” (ICN, 2002).
L’assistenza infermieristica – che viene definita “di comunità” – diviene parte attiva e propositiva di programmi di intervento tesi alla costruzione di un sistema di cure e alla realizzazione di un sistema di benessere che vede il coinvolgimento attivo di tutti i soggetti della società civile.
L’infermieristica di famiglia/comunità
L’infermieristica di famiglia/comunità è una modalità di approccio di tipo olistico finalizzata all’assistenza della persona inserita nel suo ambiente di vita (Sasso, 2005; Dickinson, 2004; Goddard, 1981).
Consiste in forme di assistenza e di supporto erogate nella comunità. Ha come obiettivo la realizzazione di un servizio di assistenza volto a persone, famiglie e comunità durante tutto il continuum assistenziale (Burleton, 2013; Elliott, Kennedy, & Raeside, 2013; Gulzar, Faheem, & Somani, 2012; Henderson, Koehne, Verrall, Gebbie, & Fuller, 2013).
L’infermieristica di famiglia/comunità si struttura in un modello teorico-pratico che ripensa il sistema dei servizi a livello delle comunità locali e propone un nuovo modo di progettarli ed attivarli, intendendoli come reti integrate di intervento che si basano sull’incontro creativo e collaborativo fra soggetti primari (famiglie, gruppi, associazioni,) e servizi organizzati (sia pubblici che privati) mediante relazioni di reciprocità sinergica.
L’infermieristica di famiglia/comunità trova attuazione nei distretti, nei servizi territoriali, a domicilio, nelle scuole etc. e può contribuire a potenziare e sviluppare tutti gli interventi di primary care necessari per “fare” prevenzione, garantire accesso alle cure, realizzare continuità delle cure, erogare assistenza infermieristica generale e specialistica, promuovere livelli di benessere e diffondere pratiche di autocura (Pace, 2013).
Nell’ambito della rete dei servizi sanitari e socio sanitari l’infermieristica di comunità può essere declinata, con modalità integrate e di continuità, in tre principali ambiti:
- il domicilio (assistenza domiciliare),
- gli ambulatori (assistenza ambulatoriale),
- le degenze di prossimità (ospedali di comunità).
Allo svolgersi integrato e a rete dei percorsi e dei processi infermieristici di comunità attivati, sviluppati e resi continuativi in un determinato territorio, si aggiungono con modalità “di iniziativa” visite domiciliari, incontri informativi ed educativi, conferenze, incontri, dibattiti ed ogni altra iniziativa che possa aumentare la consapevolezza della comunità sui determinanti di salute di quell’ambiente e sulle variabili che ogni individuo con la sua storia sanitaria deve conoscere e presidiare.
Fonte: Ipasvi
Articoli correlati
Documento finale tavolo tecnico ministeriale: l’assistenza infermieristica domiciliare
Documento finale tavolo tecnico ministeriale: assistenza infermieristica ambulatoriale
Documento finale tavolo tecnico ministeriale: gli ospedali di comunità
- 29 luglio 2004 “Accordo fra il Ministro della Salute, le Regioni e le Province autonome di Trento e di Bolzano sugli indirizzi progettuali per le Regioni per l’anno 2004“… Fermo restando l’autonomia delle singole Regioni rispetto ai propri modelli organizzativi del Servizio Sanitario regionale, l’attivazione di collegamenti a rete dei servizi presenti sul territorio, la valutazione multidimensionale e multidisciplinare sono gli strumenti indispensabili per sviluppare un’assistenza di qualità alle persone non autosufficienti e ai soggetti affetti da patologie croniche. Strategica è in tal senso l’attivazione di un coordinamento tra strutture sanitarie presenti sul territorio a diverse intensità di diagnosi e cura per garantire che il paziente cronico venga preso in carico e gestito così da ottenere in ogni momento la prestazione più appropriata, nel luogo più appropriato”.
- 9 marzo 2007 “Accordo, ………. tra il Governo, le Regioni e le Province autonome di Tento e di Bolzano in materia di obiettivi di carattere prioritario e di rilievo nazionale per l’attuazione del Piano Sanitario nazionale 2006-2008” Allegato A punto 2 “Riorganizzare le cure primarie:…..garantire la tempestiva presa in carico del paziente da parte della rete territoriale, la valutazione multidimensionale del paziente, l’elaborazione del piano personalizzato di assistenza… garantire la valutazione multidimensionale dei pazienti fragili e l’attuazione del piano personalizzato di assistenza tramite il concorso di professionalità sanitarie e sociali per affrontare i bisogni complessi …”;














Lascia un commento