La maggior parte dei neonati sottoposti a rianimazione alla nascita migliora senza l’aiuto di terapia farmacologica di emergenza, ma in una piccolissima percentuale di casi (circa 1-3 su 1.000 nati a termine e late preterm) si dovrà far ricorso all’uso di farmaci. Prima di somministrare farmaci, comunque, è bene assicurarsi che si stia eseguendo correttamente sia la ventilazione a pressione positiva (PPV) che le compressioni toraciche (MCE).
I farmaci di emergenza più frequentemente utilizzati, in ambito neonatale al momento della nascita sono l’adrenalina e gli espansori di volume e tra questi ultimi è raccomandata la soluzione fisiologica (NaCl 0,9%).

1. ADRENALINA
L’adrenalina, dal latino ‘ad rene’ (dal rene) o epinefrina (termine derivato dalla Denominazione Comune Internazionale – DCI), è una sostanza che, fisiologicamente, viene prodotta nella midollare del surrene. L’adrenalina è una catecolamina o catecolammina, che è un composto chimico caratterizzato da un gruppo amminico e dalla presenza di un anello fenolico del tipo catecolo. Sono catecolamine anche la noradrenalina e la dopamina che sono i precursori dell’adrenalina.
Effetti dell’adrenalina
Aumenta la gittata cardiaca e la pressione arteriosa sistolica, determina vasocostrizione periferica ma vasodilatazione coronarica, broncodilatazione e aumento del metabolismo.
Indicazione all’utilizzo
È indicata se la frequenza cardiaca rimane <60 bpm nonostante 30 secondi di ventilazione a pressione positiva, possibilmente attraverso un tubo endotracheale o una maschera laringea correttamente posizionati, e altri 60 secondi di compressioni toraciche coordinate con la ventilazione e con ossigeno al 100%.
Dosaggio e via di somministrazione
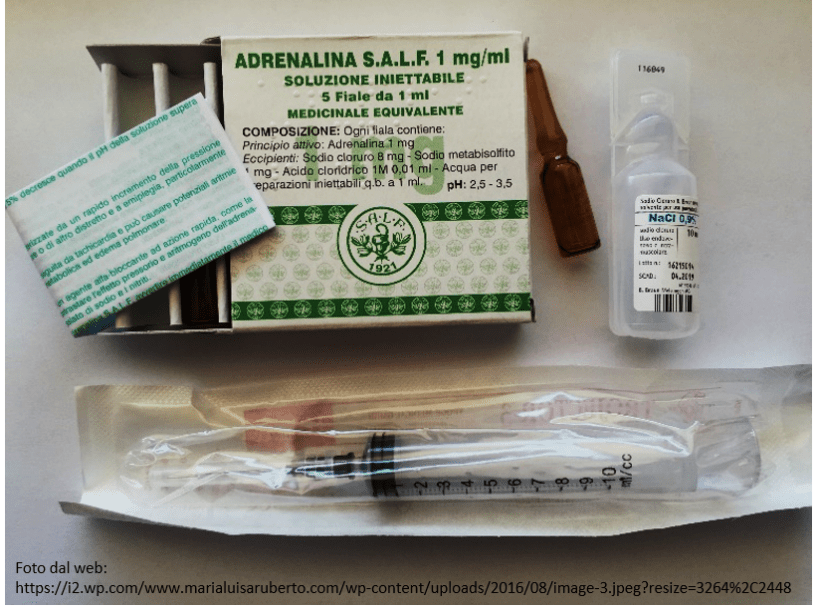
La concentrazione di adrenalina da utilizzare, nel neonato, è 1:10.000 (0,1 mg/ml). In commercio in Italia la fiala di adrenalina ha una concentrazione di farmaco di 1 mg/ml (1:1.000) e per tale motivo è necessario opportunamente diluirla. Le fiale di adrenalina vanno conservate in frigo.
La dose da somministrare in bolo rapido è 0.01-0.03 mg/Kg in vena ombelicale seguita da un push con 0.5-1ml di fisiologica. La via intraossea, viene utilizzata in caso non sia reperibile la via endovenosa. La dose di adrenalina è ripetibile dopo 3-5 minuti se la frequenza cardiaca rimane <60 bpm. La somministrazione in emergenza di adrenalina nel tubo endotracheale, alla dose di 0.05-0.1 mg/Kg è consigliata se non si hanno a disposizione altre vie. Questo dosaggio così elevato è raccomandato solo in caso di somministrazione endotracheale.
Preparazione
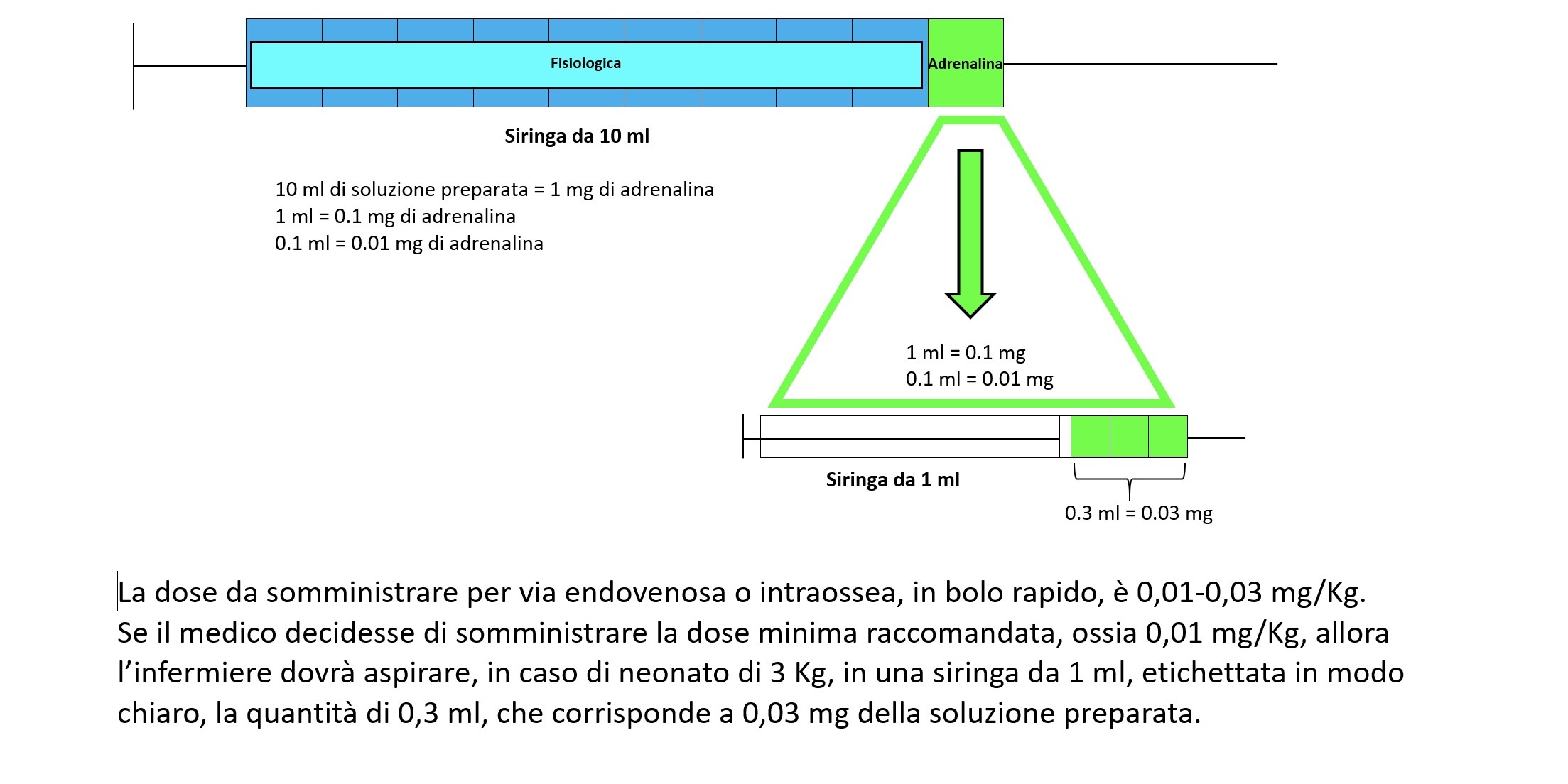
Utilizzare una siringa da 10 ml e aspirare 9 ml di fisiologia + 1 fl (1 ml = 1 mg) di adrenalina, per ottenere, così, una soluzione di 10 ml in cui è diluito 1 mg di adrenalina. Quindi se 10 ml di soluzione contiene al suo interno 1 mg di adrenalina 0.1 ml ne conterrà 0.01 mg.
La dose raccomandata, come riportato in precedenza, da somministrare per via endovenosa o intraossea in bolo rapido è di 0.01-0.03 mg/Kg e se il medico decidesse di somministrare la dose minima, ossia 0.01 mg/Kg, allora si dovrebbe aspirare, in caso di neonato di 3 Kg, in una siringa da 1 ml etichettata in modo chiaro, la quantità di 0.3 ml, che corrisponderebbe a 0.03 mg della dose di adrenalina prescritta.
2. SOLUZIONE FISIOLOGICA (NaCl 0,9%)
Se il neonato presentasse, in modo persistente, una frequenza cardiaca < 60 bpm, pallore, polsi deboli e ritardato riempimento capillare (TRC > 3 secondi), segni di uno stato di shock ipovolemico per emorragia acuta feto-materna (vasa previa, lacerazione della placenta, perdita ematica dal cordone), prolasso o giro stretto del cordone bisognerebbe considerare l’utilizzo di soluzione fisiologica (NaCl 0,9%) come espansore di volume ematico.
Si deve ricordare che il neonato in stato di shock difficilmente risponde ai trattamenti rianimatori, come la ventilazione a pressione positiva, le compressioni toraciche e la somministrazione di adrenalina, necessitando di un rimpiazzo volemico di emergenza.
La dose iniziale di fisiologica raccomandata è di 10 ml/Kg in 5-10 minuti, da somministrare più lentamente nei neonati pretermine < 30 sett. per evitare di aumentare il rischio di emorragia intracranica. La dose di fisiologica è ripetibile se il neonato non migliora. I globuli rossi concentrati andrebbero considerati in caso di diagnosi di anemia grave prima della nascita.
RIFERIMENTI
• Gruppo di studio di Rianimazione Neonatale della SIN (2015) Raccomandazioni per la rianimazione neonatale. Editore BioMedia (Milano).
• Weiner, G. M. (2017) Manuale di Rianimazione Neonatale. 7 ª edizione italiana. Editore Antonio Delfino (Roma).
A cura di Dentico Domenico, Burdi Maria Teresa e Capristo Giuseppe (Infermieri di Terapia Intensiva Neonatale)


 2. SOLUZIONE FISIOLOGICA (NaCl 0,9%)
2. SOLUZIONE FISIOLOGICA (NaCl 0,9%)









Lascia un commento