La tubercolosi è una malattia infettiva grave ma, con un’opportuna terapia, può essere curata. Si trasmette per via aerea attraverso minuscole goccioline di saliva, contenenti il batterio Mycobacterium tuberculosis, diffuse con colpi di tosse, e/o starnuti di persone infette.
Colpisce prevalentemente i polmoni (in tal caso si parla di tubercolosi polmonare) ma può interessare anche altre parti del corpo quali ad esempio, ghiandole, ossa e sistema nervoso (in tal caso si parla di tubercolosi extra-polmonare).
Prima dell’introduzione degli antibiotici la tubercolosi era uno dei principali problemi sanitari a livello mondiale. Oggi, grazie alla disponibilità di tali farmaci, è diventata relativamente rara.
Negli ultimi anni il numero dei casi è aumentato progressivamente, in particolare nelle popolazioni che vivono in paesi in via di sviluppo dove la tubercolosi è più comune.
Secondo le stime dell’Organizzazione Mondiale della Sanità (OMS) “Global tuberculosis report 2018”, nel 2017 nel mondo si sono verificati 10 milioni di nuovi casi di tubercolosi e 1,6 milioni di morti (dei 10 milioni di nuovi casi stimati, ne sono stati notificati all’OMS solo 6.4 milioni).
I dati dell’OMS indicano che in Italia, nel 2017, sono stati notificati 3944 casi di tubercolosi. Il numero di nuovi casi (incidenza) stimato è stato pari a 6,3 ogni 100.000 abitanti, valore che pone l’Italia tra i Paesi a bassa incidenza di tubercolosi.
È stato stimato che circa 1/4 della popolazione mondiale è esposto al Mycobacterium tuberculosis (micobatterio della tubercolosi) ma, in determinate condizioni, soltanto il 10 % sviluppa la malattia. Il restante 90% non avrà mai i segni dell’infezione (tubercolosi latente) né potrà trasmetterla ad altri.
Nei primi decenni del 1900 è stato prodotto un vaccino per la tubercolosi polmonare, il vaccino di Calmette-Guérin, costituito da micobatteri vivi, attenuati (cioè “più deboli”), di tubercolosi bovina. Benché sia efficace nei bambini, negli adulti l’efficacia del vaccino nel prevenire la malattia varia dallo 0% all’80%.
Attualmente, la vaccinazione è fortemente raccomandata alle persone ad alto rischio di ammalarsi di tubercolosi come, ad esempio, i bambini che vivono in zone in cui la malattia è diffusa, come alcune aree dell’Africa, della Russia, della Cina, del Sud America.
SINTOMI
I disturbi (sintomi) causati dalla tubercolosi variano in base all’organo colpito.
La tubercolosi attacca soprattutto i polmoni provocando tosse con catarro (a volte con sangue) che dura oltre le tre settimane e una difficoltà di respiro che peggiora gradualmente.
La tubercolosi extra-polmonare è meno comune, colpisce vari organi come linfonodi, ossa, articolazioni, apparato digerente, vescica, apparato riproduttivo e sistema nervoso centrale. I disturbi (sintomi) causati dalla tubercolosi extra-polmonare variano e possono includere linfonodi ingrossati, dolore addominale, dolore e perdita di movimento dell’arto o dell’articolazione colpita, senso di confusione, mal di testa persistente, convulsioni.
La tubercolosi extra-polmonare è più comune nelle persone con il sistema di difesa dell’organismo (sistema immunitario) compromesso come, ad esempio, coloro che sono affetti da AIDS.
L’evoluzione della malattia è lenta e i disturbi (sintomi) possono iniziare a manifestarsi dopo mesi, o perfino anni, dall’iniziale contatto con il batterio. In alcune persone l’infezione non causa alcun fastidio (è asintomatica). In questi casi, le persone colpite non contagiano gli altri e potrebbero non ammalarsi mai per il resto della vita (tubercolosi latente).
Se, invece, compaiono una serie di disturbi (sintomi) come mancanza di appetito, perdita di peso, febbre, sudorazione notturna, stanchezza ed affaticamento, si parla di tubercolosi attiva.
Tali disturbi, però, potrebbero avere anche un’altra origine e non essere necessariamente riconducibili alla tubercolosi.
CAUSE
La tubercolosi è una malattia infettiva, che si trasmette per via aerea in seguito al contatto con il Mycobacterium tuberculosis presente nelle minuscole goccioline di saliva, e/o nelle secrezioni bronchiali provenienti da colpi di tosse e/o starnuti di persone infette.
La tubercolosi non si trasmette facilmente. Il contagio avviene in seguito a una lunga permanenza in ambienti chiusi in cui sono presenti uno o più individui malati.
L’ambiente domestico e lavorativo rappresenta, quindi, la sede più comune di diffusione soprattutto in condizioni di sovraffollamento, di inadeguato ricambio d’aria e di precarie condizioni igieniche. La malattia non viene contratta semplicemente sedendosi in autobus o in treno vicino ad una persona infetta.
Non tutti coloro che sono malati di tubercolosi sono in grado di diffondere la malattia ad altri. In genere, la tubercolosi extra-polmonare non è trasmessa da chi ne è colpito.
Il sistema immunitario, nella maggior parte delle persone sane, è in grado di distruggere il batterio responsabile della tubercolosi. Solo il 10-15% di coloro che sono stati infettati sviluppa la malattia (tubercolosi attiva). Ciò si verifica dopo settimane o mesi dal contagio.
Tutti possono contrarre la tubercolosi ma le persone maggiormente a rischio sono coloro che:
- vivono o provengono da zone in cui la tubercolosi è diffusa
- stanno per lungo tempo a stretto contatto con persone malate
- vivono in ambienti sovraffollati
- hanno il sistema immunitario compromesso, come ad esempio le persone affette da AIDS
- stanno facendo una terapia a base di corticosteroidi e chemioterapici
- utilizzano alcuni farmaci biologici, come avviene nella cura dell’artrite reumatoide
- sono molto giovani o molto anziani, perché il sistema immunitario è più debole rispetto a quello delle persone adulte
- vivono senza fissa dimora, e quindi sono in cattive condizioni di salute
- fanno uso di droghe
DIAGNOSI
Per accertare (diagnosticare) la tubercolosi sono disponibili esami (test) che variano a seconda dell’organo colpito.
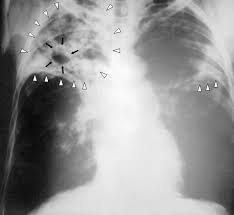
Per diagnosticare la tubercolosi polmonare deve essere eseguita una radiografia del torace per evidenziare la malattia, laddove presente. Inoltre, deve essere eseguito anche un esame microbiologico dell’espettorato sia batterioscopico (cioè mettere in evidenza la presenza di micobatteri al microscopio) che colturale (cioè crescere su terreni adatti il micobatterio ed eseguire test di sensibilità agli antibiotici).
Per la tubercolosi extra-polmonare gli esami indicati sono:
- tomografia computerizzata (TAC)
- risonanza magnetica nucleare (RM)
- ecografia
- endoscopia e/o laparoscopia
- analisi del sangue e analisi delle urine
- biopsia
Inoltre, tramite la puntura lombare, è possibile analizzare il liquido che bagna il cervello e il midollo spinale (liquido cerebro-spinale) per verificare se la malattia ha colpito il sistema nervoso centrale. Anche in questo caso è importante eseguire un esame microbiologico per rivelare la presenza di Mycobacterium tuberculosis.
A volte, anche in assenza dei disturbi tipici della tubercolosi, può essere necessario verificare se sia in corso un’infezione latente attraverso degli esami di controllo (screening). La tubercolosi latente può verificarsi nelle persone che sono state a stretto contatto con malati di tubercolosi, oppure sono vissute per lungo tempo in paesi in cui la malattia è molto diffusa.
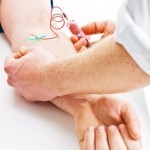
Il test di Mantoux, detto anche test alla tubercolina, è il principale esame per verificare la presenza del micobatterio in persone prive di disturbi. Consiste nell’iniettare la tubercolina, una sostanza che deriva dal micobatterio, sotto lo strato superficiale della pelle utilizzando una siringa con un ago sottilissimo. Se è presente l’infezione, la pelle è sensibile alla tubercolina e nell’arco di 48-72 ore, nel punto dell’iniezione si sviluppa un rigonfiamento abbastanza duro. La reazione se è forte, è consigliabile eseguire una radiografia del torace per verificare la presenza di una infezione attiva.
Se, al contrario, il test alla tubercolina non produce alcun effetto (è negativo) vuol dire che il sistema di difesa dell’organismo (sistema immunitario) non è venuto a contatto con il batterio della tubercolosi.
Attualmente per accertare (diagnosticare) la tubercolosi latente si utilizza sempre più spesso un esame del sangue, chiamato Interferon Gamma Release Assay (IGRA) perché considerato più specifico per il Mycobacterium tuberculosis. Si effettua nei seguenti casi:
- persone con risposta positiva al test di Mantoux
- individui vaccinati per la tubercolosi
- persone provenienti da paesi in cui la tubercolosi è molto diffusa
- individui da sottoporre a cure che indeboliscono il sistema immunitario
- operatori sanitari
TERAPIA
La tubercolosi è una malattia seria ma, se curata correttamente con i farmaci appropriati, può essere sconfitta.
La cura (terapia) anti-tubercolare più adatta è stabilita dal medico sulla base dello stato di salute della persona e dei risultati delle analisi (test di sensibilità agli antibiotici eseguiti su Mycobacterium tuberculosis ottenuto dalle colture microbiologiche). I farmaci utilizzati sono gli antibiotici che devono essere somministrati per lungo tempo, dai 6 ai 18-24 mesi.
Nel caso della tubercolosi polmonare la terapia ha una durata di 6 mesi e prevede la somministrazione di quattro antibiotici per i primi 2 mesi (isoniazide, rifampicina, pirazinamide e etambutolo) per poi proseguire per 4 mesi con 2 antibiotici (isoniazide e rifampicina).
I primi segni del miglioramento compaiono soltanto dopo alcune settimane o mesi dall’inizio della terapia e dipendono dallo stato generale di salute e dalla gravità della malattia. La cura con i farmaci antitubercolari, una volta iniziata, deve essere seguita scrupolosamente nei minimi dettagli e deve essere accompagnata da esami di controllo che forniscano informazioni sull’andamento della malattia. Se non si seguono queste indicazioni o si interrompe la cura prescritta dal medico, il batterio della tubercolosi può sviluppare una resistenza agli antibiotici rendendo più difficile e lungo il percorso verso la guarigione.
Per la cura della tubercolosi extra-polmonare vanno somministrati, per circa 12 mesi, gli stessi antibiotici utilizzati per la tubercolosi polmonare. Inoltre, se l’infezione è presente a livello del cervello o della membrana che riveste il cuore (pericardio), oltre agli antibiotici sarà necessario utilizzare anche i corticosteroidi allo scopo di ridurre l’infiammazione presente.
Anche in questo caso l’assunzione dei farmaci deve avvenire in modo costante e regolare.
In seguito all’assunzione dei farmaci antitubercolari possono comparire vari disturbi come stanchezza, colorazione gialla della pelle e delle mucose (ittero), formicolio e intorpidimento delle mani e dei piedi, prurito, visione offuscata. In tal caso è necessario avvertire immediatamente il medico curante.
Redazione NurseTimes
Fonte: ISS
Rimani aggiornato con NurseTimes, seguici su:
Telegram https://t.me/NurseTimes_Channel
Instagram https://www.instagram.com/nursetimes.it/
Facebook https://www.facebook.com/NurseTimes.NT
- In sanità sbaglia il sistema. A pagare è sempre il cittadino
- Lecce, infermiere aggredito in Pronto soccorso. La denuncia Fials: “Telecamere fuori uso e sicurezza assente”
- Carenza di personale al NOA di Massa: 50 infermieri del Pronto soccorso scrivono all’Usl Toscana Nord Ovest
- Foggia, concorso per autista di ambulanza sospeso in extremis. La diffida USB: “Revocare il provvedimento e ricalendarizzare la prova”
- Salute mentale: al via il primo Sportello di ascolto infermieristico per caregiver in Toscana











Lascia un commento