Se ne parla spesso, si ricorre al loro uso in maniera comune e frequente nell’arco della vita professionale infermieristica
Eppure, quest’ultimi s’identificano come presidi medico-chirurgici che meritano un adeguato approfondimento e soprattutto un’immensa padronanza da parte nostra. Il loro campo d’applicazione è di grande rilevanza, l’asepsi della cute e delle mucose, sia del paziente e/o del professionista che va ad eseguire degli interventi diretti sull’assistito (vi sono innumerevoli casi, l’inserimento di un accesso venoso periferico, l’inserimento di un catetere vescicale, la gestione di una ferita chirurgica/ferita aperta, la gestione di un drenaggio, l’applicazione di una medicazione in LDP/ulcere venose/ulcere diabetiche, ecc.).
Un primo e chiaro esempio dell’importante uso di questi presidi è stato ed è tutt’ora il poster presente in tutte le strutture ospedaliere italiane sull’importanza dell’igiene delle mani per la prevenzione dell’infezioni nosocomiali, introdotto nell’ottobre del 2006 da parte del Ministero della Salute e del Centro nazionale per la prevenzione e il controllo delle Malattie.
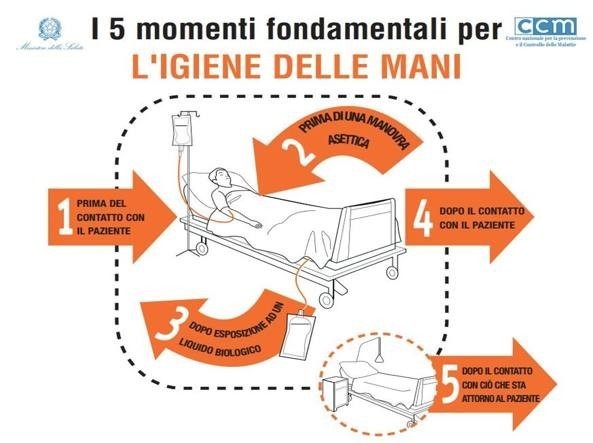
Secondo l’Ecdc, in Europa sono circa 4,1 milioni i pazienti che contraggono ogni anno un’infezione correlata all’assistenza (Ica), circa il 7% dei ricoveri ospedalieri. Il numero di decessi, come conseguenza diretta di queste infezioni, è di almeno 37mila l’anno.
Bisogna pur sempre ricordarsi che sulla nostra cute è presente una flora batterica residente (apparentemente innocua) e una flora batterica transitoria, costituita prevalentemente da: enterobatteri, pseudomonas, streptococchi, enterococchi e strafilococchi.
Dalle prime indicazioni storiche sull’asepsi date da uomini come Ignac Semmelweis (definito “il salvatore delle madri”) con la soluzione con cloruro di calcio, e Joseph Lister con l’acido fenico, si è giunti ai giorni nostri con le attuali soluzioni antisettiche maggiormente usate, soggette anche a numerosi studi clinici per verificarne l’efficacia e l’efficienza.
Bisogna innanzitutto ricapitolare alcuni concetti chiave per poter poi procedere con l’analisi approfondita delle principali soluzioni antisettiche.
Prima di parlare effettivamente e nel dettaglio dei vari prodotti antisettici, è necessario evidenziare un importante criterio di distinzione: il livello d’attività microbiologica. Quest’ultimo è utile per capire fin dove gli antisettici giungono a colpire i microrganismi:
- Basso: batteri vegetali, funghi, virus lipofili;
- Medio: batteri vegetali, micobatteri, funghi, spore fungine, virus lipofili e virus idrofili;
- Alto: tutti i precedenti + endospore batteriche
Clorossidante elettrolitico 0,05-0,1%
Più comunemente conosciuto con il marchio AMUKINE MED, il Clorossidante Elettrolitico è una preparazione di sodio ipoclorito caratterizzato da un elevato grado di purezza, stabilità e istocompatibilità, ottenuta mediante elettrolisi parziale a partire da una soluzione di cloruro di sodio. L’efficacia microbiologica del clorossidante elettrolitico è dovuta all’acido ipocloroso indissociato (HOCl) che possiede potenti proprietà ossidanti e, grazie all’assenza di carica elettrica ed alle modeste dimensioni molecolari, si diffonde facilmente attraverso la membrana microbica. Una volta penetrato all’interno della cellula l’acido ipocloroso espleta la sua azione inattivando diversi gruppi funzionali ed in particolare ossidando irreversibilmente i gruppi sulfidrilici delle proteine. Particolarmente sensibili risultano i sulfidril-enzimi dei sistemi enzimatici necessari per il metabolismo delle cellule microbiche, che quando inattivati dall’acido Gli effetti tossici sugli esseri umani dipendono dalla concentrazione della soluzione. La International Agency for Research on Cancer (IARC) ha collocato la sostanza nel Gruppo 3 (non classificabile come cancerogeno per l’uomo), sulla base di assenza di dati nell’uomo e prove insufficienti di cancerogenicità sugli animali da laboratorio.
I Micobatteri necessitano di percentuali elevate di cloro disponibile. Alcune specie sporigene come il clostridium tetani necessitano sia di concentrazioni elevate che di tempi di contatto prolungati. I valori di pH di 7,6 risultano essere i migliori per l’attività sporicida. La loro attività viene ridotta dalla presenza di sangue, pus e sostanze organiche ed è influenzata dal pH.
Iodiopovidone, Polivinilpirrolidone-Iodio 10%
Lo Iodopovidone è attivo contro i germi gram-positivi, gram-negativi, lieviti, psicrofili, termofili, spore e virus. Contiene il 10% circa di iodio libero disponibile che viene rilasciato gradualmente in seguito a contatto con il substrato. L’antisepsi viene esplicata dallo Iodio libero con un’azione ossidante diretta.
Il suo meccanismo d’azione s’esplica attraverso Inibizione della sintesi proteica, mediante ossidazione dei gruppi sulfidrilici, formazione di N-iododerivati e probabile inattivazione di altri gruppi fondamentali. Il prodotto è di esclusivo uso esterno: l’impiego, specie se prolungato, dei prodotti ad uso topico, può dare origine a fenomeni di ipersensibilizzazione.
In tal caso interrompere il trattamento e consultare il medico per un’idonea terapia. Evitare l’utilizzo del prodotto su superfici eccessivamente estese. Non applicare con bendaggio occlusivo. In età pediatrica usare solo in caso di effettiva necessità e sotto controllo medico; un altro aspetto da tenere in considerazione dello iodiopovidone è che può interferire con le prove d’intolleranza della funzionalità tiroidea e che soprattutto non andrebbe usato con soggetti affetti da patologie tiroidee.
Non devono essere usati a temperature superiori a 43°C, causa l’indebolimento del complesso iodio-trasportatore che promuove una massiva liberazione dello iodio con conseguente rapida inattivazione e tossicità. Attività ridotta a pH basico ed in presenza di alcali e di quantità di materiali organici. Incompatibilità con acetone, acqua ossigenata e composti del mercurio. In tutto ciò vi sono delle resistenze accertate a Pseudomonas cepacia, Pseudomonas aeruginosa, alcuni ceppi di Staphylococcus.
Clorexidina 0,5%
La clorexidina è un disinfettante appartenente al gruppo delle biguanidi, utilizzata da anni sia nel settore umano che in quello veterinario. L’azione battericida è correlata alla concentrazione ed al tempo di contatto; l’attività si svolge grazie all’azione di legame con i fosfolipidi di membrana che provoca un’alterazione della permeabilità ed una riduzione dell’azione degli enzimi della parete batterica.
L’attività battericida, se la concentrazione di principio attivo risulta sufficiente, si esplica rapidamente sia nei confronti dei batteri Gram positivi che di quelli Gram negativi, mentre l’attività antimicotica è minore. Solamente a concentrazioni elevate (4-5 mg/ml) e con tempi di contatto di almeno un’ora si ottiene infatti la sterilità totale per Microsporum canis, mentre nelle medesime condizioni sopravvivono ancora colonie di Aspergillus niger.
E’ attiva contro: Stafilococchi, Streptococchi, Escherichia coli, Pseudomonas aerugunosa, (su cui ha azione battericida, nel caso di Pseudomonas solo a partire da una concentrazione pari al 4%), Mycobacterium tubercolosys, Bacillus subtilis, Clostridium perfrigens, Salmonella typhi, Klebsiella pneumonite, Proteus mirabilis Possiede inoltre attività antimicotica ed antivirale. Rispetto ai composti iodofori ha uno spettro antimicrobico più ampio, una durata d’azione maggiore (non alterata dalla presenza di alcool o soluzioni di lavaggio) e non è inattivata dalla presenza di materiale organico (es: sangue, pus).
Perossido d’idrogeno 3%
Soluzioni concentrate di Perossido d’idrogeno (6% ed oltre) sono estremamente reattive, ossidanti e corrosive. La preparazione comunemente usata per l’antisepsi e la disinfezione ha una concentrazione del 3% peso/volume (Acqua Ossigenata).
L’attività di questa viene tradizionalmente espressa come Volume totale di ossigeno che è in grado di liberare (3%= 10 volumi, 6%= 20 volumi, 30%= 100 volumi). È un potente biocida sui materiali inanimati, ma ha un’attività molto più blanda sui tessuti viventi. L’attività battericida è da ricondursi alla quota di radicali liberi che si producono a contatto con gli ioni metallici presenti nel substrato o prodotti dal metabolismo dei batteri stessi.
La minore efficacia sui tessuti viventi, invece dipende dalla presenza dalla catalasi tissutale che scinde il perossido d’idrogeno in acqua ed ossigeno impedendo la formazione dei radicali liberi. Virus e Miceti sono inattivati con tempi di contatto elevati e/o a concentrazioni superiori al 3%. Le soluzioni più concentrate non vanno applicate sulla cute come tali ma diluite, in quanto possono provocare “ustioni” della cute, con formazione di un’escara bianca. Il prodotto deve essere usato esclusivamente per uso esterno.
Questi analizzati, sono i più comuni e i maggiormente usati in ambito sanitario; bisogna tuttavia ricordarsi che l’applicazione di questi prodotti è relegato ad aggiornate linee guida di riferimento e ai vari protocolli aziendali che ne consigliano le varie modalità d’uso.
Spero di essere stato esaustivo con questa lieve illustrazione dei principali antisettici presenti nell’universo sanitario.
Alla prossima colleghi.
Pasquale Fava
FONTI
1) Schede tecniche dei vari prodotti.
2) Linee guida per il corretto utilizzo degli antisettici – disinfettanti (Edicom, Milano).
- Rapporto annuale ISTAT 2026: SSN con più capitale umano, ma accesso alle cure e risorse territoriali restano diseguali
- Liste d’attesa: quando il “recupero” diventa la normalità del fallimento
- Infermiere di ricerca clinica: il decreto IRCCS lo riconosce ufficialmente
- Taranto, sportello Opi alla Biblioteca Acclavio: orientamento per i futuri infermieri
- Parla Natascia Maraniello, l’infermiera napoletana che ha salvato un uomo sul campo da padel: “Tutti dovrebbero saper usare il defibrillatore”













Lascia un commento