Conoscere i vari tipi di cannula tracheostomica è molto importante per gli infermieri che si ritrovano ad assistere pazienti complessi portatori di tale via aerea avanzata. Ciò accade ormai da diversi anni non solo in ambiente protetto, ovvero in ospedale, ma anche sul territorio vista la tendenza crescente di gestire i pazienti cronici stabilizzati (seppur complessi) a domicilio. Conoscere le caratteristiche della cannula può aiutare il professionista a risolvere dei problemi, ad evitare complicanze, a non provocare danni e ad intervenire correttamente in situazioni di urgenza-emergenza.
Per tracheostomia si intende la creazione chirurgica di un’apertura permanente della trachea mediante abboccamento della breccia tracheale alla cute del collo, con conseguente contatto diretto delle vie aeree inferiori con l’ambiente esterno. Viene confezionata in quei pazienti che, a causa di diverse patologie e/o situazioni di emergenza, presentano: incapacità di mantenere un’accettabile clearance tracheobronchiale con alterazioni del riflesso della tosse, grave insufficienza respiratoria, necessità di ventilazione meccanica a lungo termine, disfagia con alterato riflesso di deglutizione (e conseguente costante rischio di inalazione), demolizioni del cavo orale e chirurgia laringea. Le cannule tracheostomiche, che vengono posizionate in trachea tramite lo stoma, realizzano una via di comunicazione diretta e stabile con l’ambiente esterno.
Svolgono diverse funzioni:
- consentono un corretto e sicuro collegamento del respiratore automatico per la ventilazione artificiale;
- isolano (se sono cuffiate) le vie aeree inferiori da quelle superiori, impedendo di fatto l’inalazione;
- riducono lo spazio morto anatomico fino a 50 ml;
- eludono le resistenze ai flussi dei gas delle vie aeree superiori;
- permettono una valida pulizia tracheobronchiale;
- consentono la fonazione.
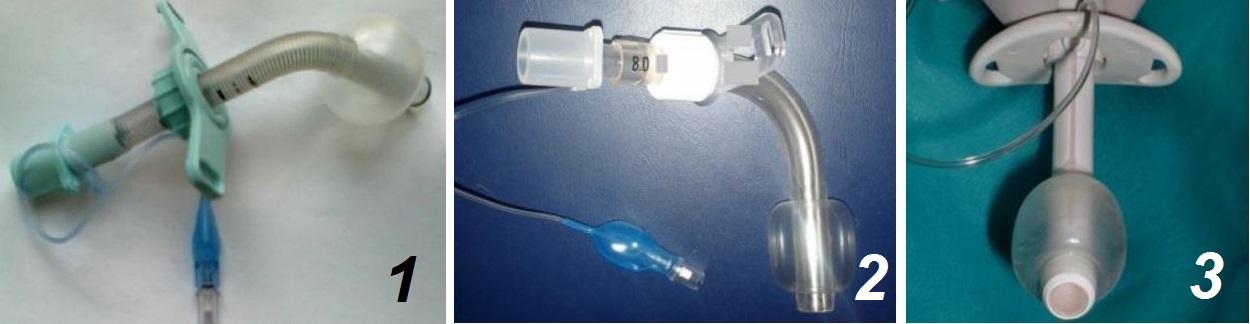
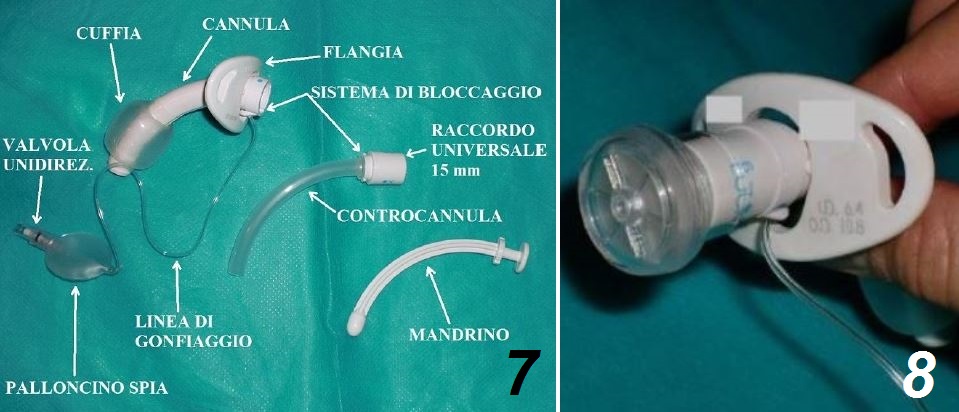
Le cannule tracheostomiche sono di diverse misure, modelli differenti e sono fabbricate da varie aziende produttrici. Le parti principali che le compongono sono:
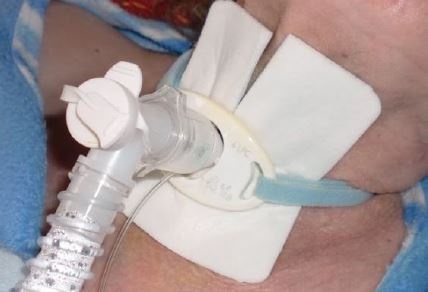
- la cannula, che mantiene la tracheostomia pervia consentendo una normale respirazione. La parte curva/angolata del tubo è posizionata in trachea, mentre la flangia è posta nella parte esterna;
- la flangia, che è una lamina morbida e orientabile, perpendicolare alla cannula. Costituisce il limite oltre il quale questa non può essere inserita in trachea. Attraverso i fori della flangia vengono fatte passare delle fettucce di fissaggio, che hanno la funzione di mantenere la cannula nella posizione corretta, evitando spostamenti accidentali durante i movimenti del capo e della deglutizione;
- il mandrino, che, posto all’interno della cannula, serve esclusivamente a facilitarne l’introduzione attraverso la stomia, evitando potenziali lesioni (la punta arrotondata, fuoriuscendo dalla parte distale “troncata” della cannula, non ne permette il contatto con la mucosa). Viene immediatamente tolto dopo il posizionamento e, se la cannula in situ è una doppia cannula, si inserisce poi la controcannula;
- la controcannula (non sempre presente, a seconda del tipo di cannula tracheale utilizzata) che, inserita nel lume della cannula dopo il suo posizionamento, serve a mantenerla pulita e libera da incrostazioni. In alcuni modelli di cannula è la controcannula ad essere dotata del raccordo universale (15 mm) che permette la connessione ai dispositivi per la ventilazione meccanica e l’applicazione di accessori quali tappi, nasi artificiali e valvole fonatorie.
Le cannule tracheostomiche possono essere fatte di materiali diversi: metallo (argento o acciaio inossidabile) o di plastica (polivinilcloruro o silicone). Quelle in metallo sono poco usate per la loro eccessiva rigidità, i loro costi, l’impossibilità di avere una cuffia e la mancanza di un connettore universale da 15 mm per la connessione al mount e ai circuiti di ventilazione.
Le cannule in plastica sono invece quelle più utilizzate:
- polivinilcloruro. Termolabile, si ammorbidisce con la temperatura corporea, adattandosi alla conformazione anatomica del paziente;
- silicone. Morbido, non termolabile. Le cannule fatte di questo materiale sono spesso armate con una spirale metallica di rinforzo al proprio interno.
Le dimensioni delle cannule tracheostomiche vengono espresse mediante determinate misure, che devono essere considerate dal medico nella scelta del presidio:
- diametro interno (ID, inner diameter). È l’ampiezza del lume “funzionale” della cannula, ovvero della zona attraverso cui l’aria passa dall’ambiente esterno alle vie aeree inferiori e viceversa. Va scelto con molta attenzione, in quanto un ID troppo piccolo per il paziente causa un aumento della resistenza dell’aria attraverso la cannula, fa sì che la clearance delle vie aeree sia più difficile e rende necessario un eccessivo aumento della pressione della cuffia (se la cannula è cuffiata) per riuscire a isolare le vie aeree inferiori da quelle superiori. Per ID di un modello con doppia cannula si intende il diametro interno della controcannula;
- diametro esterno (OD, outer diameter). È la misura esterna del tubo, la parte più larga. Anche la scelta di questo parametro va valutato con attenzione, in quando un OD troppo ampio può rendere difficoltoso e/o traumatico l’inserimento della cannula attraverso lo stoma, può far diminuire il passaggio dell’aria esternamente alla cannula nel caso in cui la cuffia sia assente o appositamente sgonfiata per la fonazione;
- lunghezza (lenght). Le cannule tracheostomiche possono presentare lunghezza standard o extra. Quelle lunghe possono avere una lunghezza maggiore a livello: distale, usate nei pazienti con tracheomalacia o con anomalie tracheali che bisogna superare per poter gonfiare la cuffia o prossimale, che ne facilita il posizionamento nei pazienti obesi e in quelli che hanno il collo di dimensioni importanti.
Alcune cannule extra lunghe sono in silicone, presentano al proprio interno una spirale metallica di rinforzo e sono costruite con una flangia regolabile in modo che si possa decidere ed impostare la lunghezza della porzione di cannula da inserire all’interno della trachea. È in commercio una cannula la cui lunghezza (extra) distale è accompagnata da due cuffie che, gonfiate in modo alternato, riducono il rischio di lesioni da pressione e di infiammazioni della mucosa tracheale.
Possono poi essere scelte cannule curve o angolate, per far sì che la loro forma sia il più possibile vicina all’anatomia delle vie aeree del paziente.
Di solito quelle curve tendono ad adattarsi di meno all’anatomia della trachea, essendo quest’ultima un tubo fondamentalmente dritto. Quelle angolate presentano invece una porzione curva e una dritta, conformazione che gli conferisce diversi vantaggi: la cannula, infatti, durante il suo posizionamento, entra in trachea con un angolo meno acuto di quella curva ed esercita quindi meno pressione sulla stomia; la porzione “dritta” va poi a centrarsi in trachea seguendo la naturale anatomia delle vie aeree, diminuendo così anche il rischio di lesioni da pressione e di danni della parete tracheale.
Le cannule tracheostomiche possono essere provviste di cuffia oppure no. Questa, altro non è che un sistema di isolamento (non è un sistema di ancoraggio!): una volta che la cannula è posizionata in trachea, infatti, il gonfiaggio della cuffia ha la funzione di separare ciò che la precede da ciò che la segue. Le cannule tracheostomiche cuffiate, quindi, oltre a consentire la clearance delle vie aeree come le altre, proteggono il paziente dall’inalazione (di saliva, di materiale alimentare o di provenienza gastrica) e sono le più indicate in ventilazione meccanica, in quanto eliminano le perdite d’aria dalle vie aeree superiori.
Quelle non cuffiate consentono la clearance, quando possibile la fonazione, ma non possono essere usate in ventilazione meccanica e non offrono nessuna protezione dall’inalazione; vengono infatti utilizzate in quei quadri patologici nei quali il paziente sia in respirazione spontanea e non presenti alterazioni del meccanismo deglutitorio.
Le cannule tracheostomiche cuffiate possono essere dotate di diversi tipi di cuffia:
- ad alto volume/bassa pressione. La pressione di perfusione capillare della mucosa tracheale è normalmente circa 25-35 mmHg. Ne deriva che un’eccessiva pressione esercitata in modo continuativo dalla cuffia sulla mucosa può provocare ischemia e quindi danno alla parete tracheale. Visto che la pressione trasmessa dalla cuffia alla mucosa è di solito meno di quella misurata all’interno della cuffia stessa, si è generalmente d’accordo che la massima pressione di gonfiaggio debba essere 25 mmHg (34 cmH2O). La pressione all’interno della cuffia deve essere monitorata/registrata regolarmente e soprattutto: dopo ogni spostamento/mobilizzazione del paziente, nel caso in cui la tensione del palloncino spia sia diminuita, quando la posizione della cannula non è corretta e se si sospetta una perdita. Per misurare, controllare e regolare la pressione all’interno della cuffia si possono utilizzare una siringa, un rubinetto e un manometro che vengono connessi al palloncino spia. Tecniche che prevedono la connessione diretta del manometro al palloncino spia sono sconsigliate, in quanto causano una notevole perdita d’aria dalla cuffia. Se il volume d’aria necessario ad eliminare sfiati ed inalazioni supera il volume nominale della cuffia, potrebbe significare che il diametro della cannula è troppo piccolo, che la cannula non è posizionata correttamente, la trachea si è allargata (sfiancamento, tracheo-malacia) o che si sta usando una cuffia a basso volume/alta pressione.
- basso volume/alta pressione. Questo tipo di cuffia minimizza le ostruzioni al flusso dell’aria intorno alla parte esterna della cannula quando la cuffia è sgonfia. Viene utilizzata in quei pazienti che hanno bisogno del gonfiaggio della cuffia a intermittenza. È di silicone e andrebbe gonfiata con acqua sterile, in quanto a causa della permeabilità dei gas attraverso di esso, la cuffia tende a sgonfiarsi;
- di schiuma. Consiste in una cuffia ad alto volume fatta di schiuma di poliuretano, coperta da una guaina di silicone. È progettata per far fronte ai problemi di eccessiva pressione sulla mucosa tracheale. Prima dell’inserimento della cannula, l’aria nella cuffia viene aspirata con una siringa connessa al tubo pilota; dopodiché si posiziona la cannula e, una volta che questa è in situ, si rimuove la siringa per far sì che la schiuma di poliuretano si riespanda contro le pareti della trachea. Il tubo pilota rimane poi aperto, in modo che la pressione all’interno del dispositivo si mantenga ai livelli di quella atmosferica.
Alcuni modelli di cannula tracheostomica, molto diffusi, sono dotati di controcannula.
Questa altro non è che un tubo trasparente interno alla cannula, che può essere tolto per essere pulito, disostruito o sostituito. La controcannula può essere usa e getta o riutilizzabile e può essere dotata di un dispositivo di bloccaggio (per prevenire la dislocazione durante la tosse o durante i movimenti). Utilizzando le cannule con controcannula, vi è il vantaggio di poter risolvere un’ostruzione solamente sganciando/sfilando la cannula interna e sostituendola. L’eventualità di un’ostruzione è comunque più remota in questo tipo di dispositivi, in quanto la sostituzione di routine della controcannula rende difficile questa situazione di emergenza.
In alcuni casi il raccordo universale da 15 mm per la connessione al ventilatore, al catheter mount o al pallone autoespandibile è direttamente sulla controcannula; quindi il posizionamento di questa in situ è spesso necessario per poter connettere il paziente ai vari presidi.
Le cannule tracheostomiche fenestrate sono costruite in modo simile a quelle standard, ma presentano una o più aperture nella loro porzione convessa.
Possono essere cuffiate o non cuffiate ed in genere sono fornite di un tappo di decannulazione e di due controcannule, una fenestrata e l’altra non fenestrata. Con la cuffia sgonfia (o assente), la controcannula fenestrata inserita e l’applicazione di una valvola fonatoria, il paziente può inspirare attraverso la cannula, lo spazio intorno ad essa, naso/bocca e può espirare attraverso la fenestrazione e le vie aeree superiori: l’aria in uscita dall’albero respiratorio passa così nella laringe e quindi attraverso le corde vocali, permettendo la fonazione. Con la cuffia gonfia e la controcannula non fenestrata inserita, è invece possibile collegare il paziente al ventilatore meccanico o ventilarlo manualmente: con quella fenestrata in sede, infatti, l’aria insufflata prenderebbe in parte la strada delle vie aeree superiori (tramite i fori), causando importanti sfiati e diminuendo il volume corrente.
Anche l’aspirazione tracheobronchiale necessita della presenza in situ di una controcannula non fenestrata, in quanto, con una fenestrata in sede, il sondino da aspirazione rischierebbe di uscire dai fori e di andare a ledere la mucosa tracheale.
Purtroppo le fenestrazioni possono ostruirsi a causa della formazione di tessuto di granulazione, soprattutto se la cannula non è alloggiata correttamente. Per questo motivo la sua posizione e quella dei suoi fori rispetto alle vie aeree andrebbero regolarmente ispezionate dal medico specialista; durante ogni rimozione/sostituzione della controcannula da parte del personale assistenziale, è altresì opportuno controllare che non vi siano striature di sangue sulla stessa (segno di probabile formazione di granulazioni a ridosso delle aperture). Le cannule fenestrate sono anche più soggette alla contaminazione batterica del lume interno, ad ostruzione/blocco e comunque, a causa del rischio di inalazione, possono essere utilizzate solo quando i meccanismi di difesa a protezione delle vie aeree (tosse e deglutizione) siano efficienti.
Le valvole fonatorie da tracheostomia sono dispositivi collegabili al raccordo universale da 15 mm delle cannule tracheostomiche, che permettono al paziente di parlare.
Sono valvole a chiusura positiva unidirezionale, ovvero bloccano il flusso d’aria espiratorio che attraversa la cannula. Possono essere utilizzate sia con cannule fenestrate (con controcannula fenestrata in situ) sia con cannule non fenestrate. In quest’ultimo caso, però, è necessario che la cuffia (se presente) sia totalmente sgonfia e che sia a basso volume/alta pressione; in modo da minimizzare le resistenze al flusso d’aria.
In inspirazione, la valvola si apre permettendo il passaggio dell’aria nella cannula tracheostomica e nei polmoni; al termine dell’inspirazione, la valvola si chiude e rimane chiusa (senza perdite) per tutta l’espirazione. Ciò fa sì che il flusso d’aria venga spinto fuori tramite lo spazio intorno alla cannula, la fenetrazione e quindi attraverso laringe e faringe, permettendo così la fonazione e spingendo le secrezioni verso l’alto. Oltre al ripristino del fisiologico passaggio del flusso d’aria attraverso le vie aeree superiori ed alla fonazione, la chiusura della valvola in espirazione permette:
- la creazione di una colonna d’aria all’interno della cannula non fenestrata che impedisce alle secrezioni di risalirne il lume e di creare occlusioni;
- la riacquisizione di una pressione sottoglottidea positiva in grado di favorire la deglutizione e un aumento della pressione delle vie aeree (una PEEP naturale), agevolando la ventilazione.
La valvola fonatoria deve essere usata solo previa prescrizione medica. Il rischio di aspirazione, la deglutizione e la capacità o meno di controllare le secrezioni vanno attentamente valutati prima del suo utilizzo. È infatti controindicata in caso di ostruzione delle vie aeree superiori e di condizioni instabili che necessitino di un supporto ventilatorio importante. Vanno poi usate con cautela nelle persone con secrezioni dense, con alterazioni del sensorio e a rischio di inalazione.
Redazione Nurse Times
Articoli correlati:
Nursing della Tracheostomia: un “MIX” tra conoscenze, capacità e competenze
Bibliografia:
- Biondino A., Scagnetti T. Assistenza Respiratoria Domiciliare – Il paziente adulto tracheostomizzato in ventilazione meccanica a lungo termine. Ed Universitalia, 2013.
- Hess D.R., “Tracheostomy tubes and related appliances”, Respiratory Care Journal, April 2005, 50(4): 497-510
- Higgins D. “Tracheostomy care 2 – how to change an inner tube”, Nursing Times, February 2009, 10-16; 105(5): 12-13
- Lagambina S., Weinhouse G.L., Nuccio P., “Tracheostomy care: a clinician’s guide”, Hospital Practice, August 2011, 39(3): 161-167, DOI:10.3810/hp.2011.08.591
- Morris L.L. “Capping a cuffed tracheostomy tube”, Critical Care Nurse, April 2012, 32(2): 12; author reply 12-3, DOI:10.4037/c cn2012391
- Muscedere J., Dodek P., Keenan S. et al. “Comprehensive evidence-based clinical practice guidelines for ventilator associated pneumonia: prevention”, Journal of Critical Care, March 2008, 23(1): 126-37, DOI:10.1016/j.jcrc.2007.11.014
- Nava N., Baiocchi M., Lucchini A. “Nursing della tracheotomia”, Minerva Anestesiologica, Minerva Medica, 2002, 68: 463-469
- Passy Muir Inc, Manuale di istruzioni per le valvole vocali e per deglutizione da tracheostomia per ventilazione spontanea o assistita Passy Muir, 1998-2008, Passy Muir Inc, www.passy-muir.com
- Siela Debra. “Evaluation standards for management of artificial airways”, Critical Care Nurse, 2010, 30: 76-78, American Association of Critical-Care Nurses, DOI:10.4037/ccn2010306
- Smulders K., Van Der Hoeven H., Weers Pothoff I. et al., A randomized clinical trial of intermittent subglottic secretion drainage in patients receiving mechanical ventilation, Chest Journal, 2002, 121(3): 858-862, DOI:10.1378/chest.121.3.858












Lascia un commento