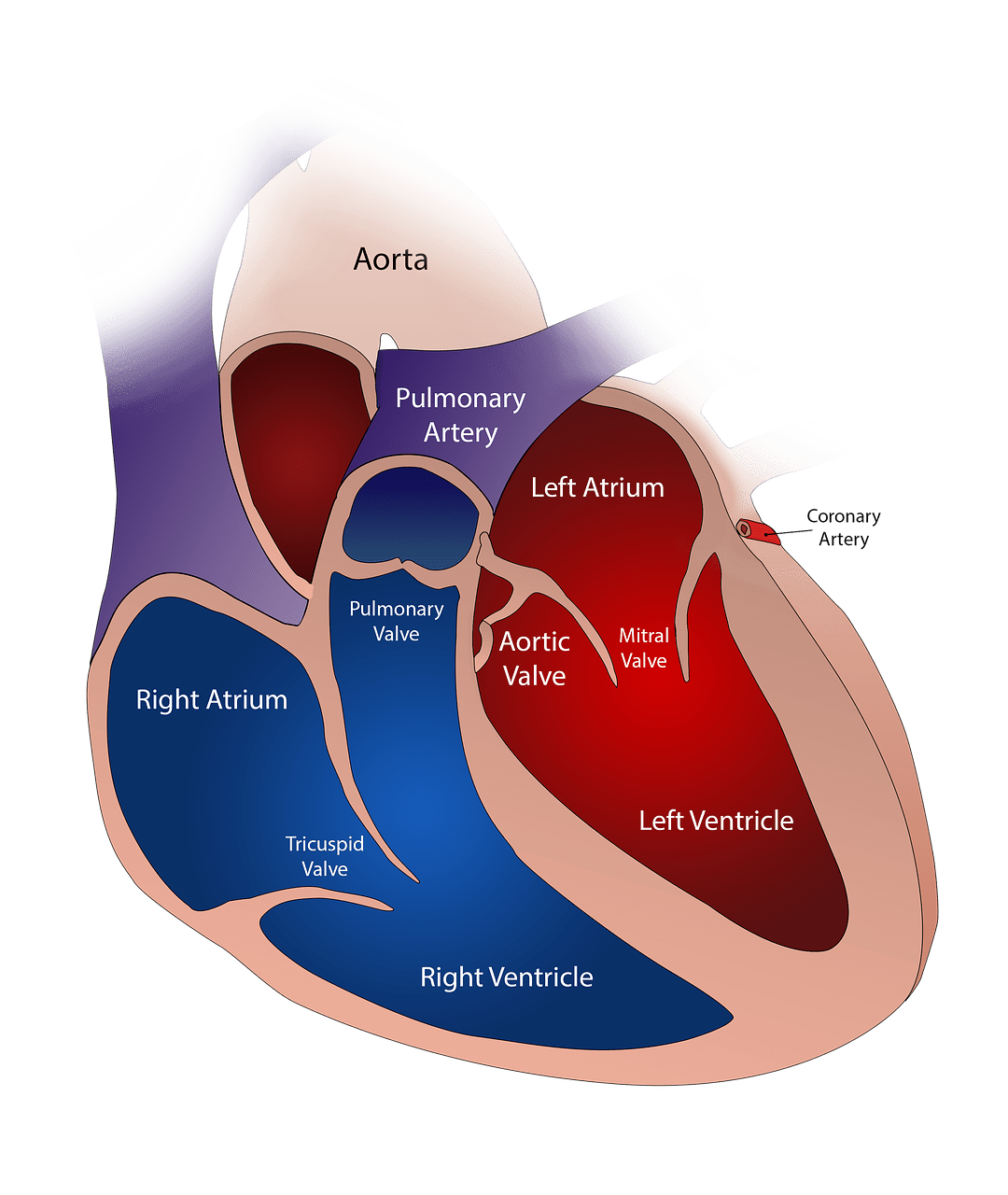
Il prolasso valvolare mitralico (PVM) o prolasso della valvola mitrale consiste in un malfunzionamento nella chiusura della valvola che controlla, permettendone o impedendone il passaggio, il flusso di sangue che dall’atrio sinistro, quando il cuore si contrae (sistole), passa nel ventricolo sinistro.
Durante la contrazione la valvola mitrale si chiude ermeticamente bloccando il passaggio del sangue all’indietro e impedendone la risalita dal ventricolo verso l’atrio.
La chiusura risulta ermetica, garantendo un funzionamento ottimale, quando sono integre tutte le parti di cui la valvola è costituita:
- anello, struttura circolare di tessuto connettivo che circonda l’apertura e collega i due lembi alla parete delle cavità cardiache nel punto di unione tra l’atrio e il ventricolo
- orifizio, struttura aperta di 30 millimetri circa di diametro
- due lembi detti cuspidi (per questo la valvola è detta bicuspide) ancorati, in alto, all’anello, in basso alle pareti del ventricolo sinistro per mezzo delle corde tendinee. Costituiti da tessuto connettivo ricco di fibre elastiche e collagene, i lembi si uniscono perfettamente per bloccare il passaggio del sangue anche grazie alla saldatura dei loro bordi nel punto in cui si incontrano: le cosiddette commissure, simili agli angoli della bocca
- muscoli papillari, prolungamenti della muscolatura del ventricolo
- corde tendinee, che uniscono i lembi ai muscoli papillari da cui sono sostenute, sono simili a stecche che legano i lembi alle pareti del ventricolo impedendone il loro rovesciamento all’indietro (verso l’atrio) al momento della chiusura
In condizioni di perfetto funzionamento, affinché la valvola si chiuda, i lembi si incontrano fino a combaciare perfettamente al di sotto del piano (immaginario) che separa l’atrio dal ventricolo.
Quando, nella maggioranza dei casi per un difetto genetico, il tessuto connettivo, di cui è in gran parte costituita la valvola, è danneggiato, possono a catena danneggiarsi tutte le sue componenti (dilatazione dell’anello, allungamento delle corde tendinee, accrescimento e dilatazione dei lembi).
Ne consegue che l’unione tra i due lembi, non più tesi verso il basso ma gonfi verso l’alto, non avviene più sotto il piano ideale ma sempre più vicino ad esso causando una chiusura imperfetta della valvola e determinando una condizione detta billowing (fluttuante, prima fase della malattia).
Se, invece, essi superano il piano, toccandosi a malapena, si determina una condizione definita prolasso (alterazione dalla sua collocazione naturale, seconda fase della malattia).
La situazione più grave è rappresentata dalla rottura delle corde tendinee (anche solo una) che determina la perdita della capacità dei lembi di unirsi determinando una condizione detta flail (attività incontrollata, terza fase della malattia).
Più è significativo il malfunzionamento, maggiore è la quantità di sangue che torna indietro nell’atrio sinistro (rigurgito di sangue) e più grave è il grado della malattia.
Se l’ecocardiogramma (esame di riferimento per questa patologia) fosse un esame di routine, evidenzierebbe in più del 20% delle persone ad esso sottoposte una condizione di billowing. Ciò, comunque, non significa che tutti i casi riscontrati nel tempo si trasformino in un prolasso vero e proprio o nella condizione più grave (flail).
IL PVM costituisce uno tra i più frequenti problemi delle valvole del cuore: ne è colpito circa il 5-10% della popolazione totale.
Sintomi
Nell’ambito del prolasso valvolare mitralico (PVM) convivono molteplici condizioni, da quelle che si possono considerare semplici varianti della norma, fino a quelle ad alto rischio di gravi complicazioni.
Fin quando i lembi, anche se dilatati, riescono a chiudersi e la valvola riesce a svolgere ancora la sua funzione di controllo del flusso di sangue, non si manifesta alcun problema e la condizione si può considerare un’anomalia benigna o, addirittura, una caratteristica fisica della valvola che non incide in alcun modo sulla qualità della vita.
La condizione di prolasso vero e proprio può comprendere casi da moderata a severa gravità in cui si possono manifestare vari disturbi (sintomi) correlati anche alle diverse complicazioni che possono subentrare.
Quando le corde tendinee si rompono e i lembi si rovesciano verso l’alto e non arrivano più a toccarsi, insorgono condizioni più o meno gravi.
I disturbi più frequenti del PVM sono:
- mancanza di respiro (dispnea), prima solo dopo uno sforzo fisico poi anche a riposo
- batticuore (cardiopalmo)
- mancanza di forze (astenia)
- dolore toracico
- inondamento di liquido nei polmoni (edema polmonare)
Cause
La causa principale del prolasso della mitrale (PVM) è costituita dalla degenerazione mixomatosa (dovuta a mixoma, un tumore benigno) della valvola: le fibre di collagene che costituiscono il tessuto connettivo di cui è in gran parte costituita la valvola si allungano e assottigliano, pertanto l’anello si dilata, le corde tendinee si allungano, i lembi si gonfiano.
Nel tempo l’assottigliamento delle fibre potrebbe provocare la rottura di una delle corde e il distacco dei lembi che a questo punto inizierebbero a fluttuare nell’atrio, perdendo completamente la capacità di unirsi (la valvola non riesce più a chiudersi) e di bloccare la risalita di sangue dal ventricolo all’atrio (rigurgito). In questo caso si parla di PVM primario.
Il PVM si può riscontrare anche in associazione con:
- malattie che danneggiano il tessuto connettivo
- sindrome di Marfan
- sindrome di Ehlers-Danlos
- malattia del rene policistico dell’adulto
- osteogenesi imperfetta
- pseudoxantoma elastico
- lupus eritematoso sistemico
- poliarterite nodosa
- distrofie muscolari
oppure come manifestazione secondaria (in questo caso viene definito PVM secondario) a:
- cardiopatie con squilibrio tra volume ventricolare sinistro ed anatomia valvolare
- cardiopatie caratterizzate da una bassa capacità di contrarsi del ventricolo sinistro (miocarditi, endocardite reumatica, sindrome di Wolff-Parkinson-White, cardiomiopatia dilatativa)
- cardiopatia ischemica, che include tutte le condizioni in cui c’è un insufficiente apporto di sangue nel cuore
Diagnosi
I segnali caratteristici del prolasso della valvola mitrale (PVM) sono un rumore particolare (click) o un soffio nella fase finale della contrazione del cuore (soffio telesistolico), rilevabili durante una semplice visita dal proprio medico curante o da un cardiologo; l’esame strumentale per confermare il sospetto del prolasso della valvola mitrale è l’ecocardiogramma.
Altri esami potrebbero essere richiesti in relazione alla presenza di disturbi (sintomi) che fanno sospettare l’associazione del PVM ad altre condizioni.
Terapia
La terapia più indicata viene scelta dal medico in base alla gravità del prolasso valvolare mitralico, alle condizioni di salute generali, alla storia familiare.
Se il prolasso è:
- lieve, potrebbe non essere richiesto alcun tipo di farmaco
- moderato o severo, potrebbero essere necessari farmaci β-bloccanti e altri medicinali specifici per prevenire eventuali complicazioni e, in alcuni casi, anche l’intervento chirurgico
In caso di rottura delle corde tendinee è consigliabile ricorrere alla chirurgia per evitare il rischio di gravi alterazioni del battito del cuore (aritmie); l’intervento, inoltre, è indicato in caso di fibrillazione atriale.
Oggi, nella maggior parte dei casi, è possibile riparare la valvola senza sostituirla con una protesi.
La riparazione può essere eseguita con:
- plastica tradizionale, eseguita a cuore aperto con l’apertura del torace e la circolazione extracorporea
- impianto di mitralclip, ossia posizionamento di una clip (bottone) tra i due lembi della valvola. La mitralclip è trasportata al cuore attraverso un catetere fatto passare nella vena femorale
- tecnica Neochord, impianto di nuove corde attraverso uno strumento che raggiunge la valvola attraverso un piccolo taglio nel torace
- sistema Cardioband, consistente nell’inserimento di un dispositivo attraverso la vena femorale e nel posizionamento di un anello che regoli la dimensione dell’anello mitrale, spesso eseguito anche a completamento dell’impianto di nuove corde
Le tecniche utilizzate in alternativa all’intervento più tradizionale vengono definite mininvasive e rappresentano un’alternativa vantaggiosa per tutti ma, soprattutto, per coloro che correrebbero rischi importanti con l’intervento a cuore aperto.
Prevenzione
Poiché nella maggioranza dei casi la causa principale del prolasso della valvola mitrale (PVM) è costituita da un difetto genetico, non esiste una prevenzione di alcun tipo per evitare questa condizione.
Dopo averne accertato (diagnosticato) la presenza è consigliabile seguire le indicazioni del medico curante riguardo le terapie e i controlli da effettuare per valutare l’evoluzione del PVM e evitare un aggravamento delle condizioni.
Complicanze
La complicazione più frequente del prolasso della valvola mitrale è l’insufficienza mitralica.
Il prolasso con insufficienza mitralica può causare scompenso cardiaco, endocardite infettiva e fibrillazione atriale con tromboembolia.
Si sta ancora indagando se il prolasso della valvola mitrale, senza essere necessariamente accompagnato da insufficienza mitralica e dalla fibrillazione atriale, possa causare ictus o endocardite.
Nell’ambito del prolasso valvolare mitralico (PVM) o prolasso della valvola mitrale è possibile individuare molteplici condizioni, da quelle considerate semplici varianti della norma, fino a quelle ad alto rischio di gravi complicazioni.
Ognuna di esse costituisce un caso a sé da valutare nella visione di un quadro più generale e familiare, tuttavia, nella maggioranza dei casi, il PVM è considerato un’anomalia benigna o, addirittura, una caratteristica fisica della valvola che non incide in alcun modo sulla qualità della vita.
In assenza di disturbi (sintomi), soprattutto se si tratta di adulti senza altri casi in famiglia, per i quali difficilmente ci sarà un’evoluzione verso un aggravamento delle condizioni, ci si potrebbe limitare a periodici controlli ecografici, senza alcun tipo di terapia.
Soprattutto per i giovani con altri casi di prolasso in famiglia, già nella prima fase della malattia (billowing) o ancor di più in caso di vero e proprio prolasso, anche se con insufficienza lieve, è consigliabile effettuare dei controlli ecografici per controllare costantemente la situazione, valutare la velocità di variazione delle condizioni nel tempo e, in caso di aggravamento, valutare l’opportunità di un intervento chirurgico.
Prolasso della valvola mitrale (PVM) negli atleti
In ambito sportivo di alto livello (agonistico), la valutazione del PVM ai fini dell’idoneità sportiva, è condizionata da due elementi: il grado della disfunzione della valvola e l’associazione ad altre condizioni.
Per tutti i casi in cui esso può essere considerato una semplice variazione della norma, non è prevista alcuna restrizione.
Nei casi di PVM mixomatoso e ridondante dei lembi ma con rigurgito di sangue lieve potrà essere rilasciata l’idoneità agonistica solo per alcuni sport con l’obbligatorietà di controlli cardiologici completi almeno ogni 6 mesi, considerato che nel tempo potrebbe peggiorare.
Potrebbe esserci un atteggiamento restrittivo nel rilascio dell’idoneità sportiva se il prolasso della valvola mitrale è associato ad aritmie, in particolare se favorite dallo sforzo.
L’idoneità agonistica viene negata agli atleti che hanno avuto episodi di sincopi senza spiegazione, che hanno avuto familiari morti improvvisamente in giovane età, che hanno insufficienza della valvola mitralica da moderata a severa; che hanno tachiaritmie sopraventricolari ripetute o aritmie ventricolari complesse sia a riposo, sia da sforzo.
Gli esami previsti per gli atleti con PVM sono:
- ecocardiogramma
- test ergometrico
- holter cardiaco, comprendente una seduta di allenamento (sotto sforzo)
Redazione NurseTimes
- La sanità ha paura del cambiamento. Ed è questo il vero problema
- “Professioni sanitarie tra riforma e sostenibilità”: a Salerno un confronto su competenze, modelli organizzativi e staffing
- Nasce l’Associazione Marisa Cantarelli: custodire la memoria per costruire il futuro dell’infermieristica
- Corso Ecm (10 crediti) Fad gratuito per infermieri: “Cosa c’è di nuovo sulla sclerosi multipla? Reload 2026”
- Asp Palermo: avviso di selezione pubblica per incarichi da oss












Lascia un commento