Autori: Dott. Cosimo Della Pietà, Dott. Francesco Germini, Dott.ssa Arianna Buongallino; Dott.ssa Viviana Gariuolo
ABSTRACT
I DSA (disturbi specifici dell’apprendimento) costituiscono un bisogno sanitario emergente e la maggiore percentuale di accesso alle U.O.C di Neuropsichiatria dell’Infanzia e dell’Adolescenza. Per tale motivo si è deciso di condurre un’analisi del processo operativo per la diagnosi di DSA nell’U.O.C. di NPIA di Ginosa (ASL Taranto) tramite un approccio Lean al problem solving, partendo dalla realizzazione dell’A3 report (riportato successivamente).
L’analisi della situazione attuale condotta mediante Flow Chart, VSM e Spaghetti Chart e l’identificazione delle cause alla radice del problema mediante diagramma di Ishikawa, hanno messo in evidenza come la mancanza di un percorso standardizzato e condiviso, l’utilizzazione errata delle risorse umane e strutturali e la compilazione parallela della cartella clinica cartacea e digitale determinino una dilatazione del tempo del processo diagnostico dei DSA, con conseguente ritardo di interventi rispetto al bisogno e ripercussioni emotive-psico-sociali riflettendo, in tal modo, una riduzione della qualità delle performance assistenziali.
INTRODUZIONE
Secondo la letteratura più recente, i DSA sono disturbi specifici e persistenti nella lettura, nella scrittura e/o nel calcolo che determinano conseguenze importanti sulla vita dei bambini: la carriera scolastica è costellata di fallimenti, i ragazzi sono ripetutamente bocciati e spesso interrompono gli studi al termine della scuola dell’obbligo, con importanti ripercussioni emotive- psico-sociali.
Il monitoraggio ha messo in evidenza il numero crescente di primi accessi per sospetto DSA e di diagnosi di DSA, crescita dovuta ad una maggiore informazione/formazione degli insegnanti che, più di tutti, consigliano alle famiglie di fare approfondimenti diagnostici.
In particolare, alla sede della U.O.C. NPIA di Ginosa (ASL Taranto), che raccoglie le richieste di valutazione dei minori residenti nei comuni appartenenti al DSS TA 01 – GINOSA (Ginosa, Castellaneta, Laterza, Palagianello) e al DSS TA 02 – MASSAFRA (Massafra, Mottola, Palagiano, Statte) sono pervenute nell’anno 2018 109 richieste di visita per sospetto DSA, mentre nell’anno 2019 125 richieste, con un incremento di circa il 13%.
Tuttavia si riscontra discrepanza tra il numero delle richieste di intervento e le risorse umane esistenti, con difficoltà a dare risposte quantitativamente soddisfacenti alle famiglie, lunghi tempi di attesa e ritardo di interventi rispetto al bisogno.
MATERIALI E METODI
Il progetto realizzato ha previsto l’analisi del processo operativo per la diagnosi di DSA nell’U.O.C. di NPIA di Ginosa (ASL Taranto) condotta soffermandosi sul percorso diagnostico del paziente con sospetto DSA, dall’entrata in struttura alla restituzione della diagnosi, tralasciando il tempo di attesa che intercorre dalla segnalazione da parte della famiglia alla prima visita in struttura (in media 147 giorni) poiché fortemente influenzato dal numero e dalla tipologia delle richieste di visita che giungono al servizio (es. la valutazione delle urgenze psichiatriche è prioritaria rispetto alla valutazione dei DSA).
Dal punto di vista metodologico, l’analisi organizzativa dell’U.O. C. oggetto di studio si è svolta in tre fasi:
- La prima fase ha previsto la creazione di una Flow Chart per comprendere la sequenzialità del processo diagnostico dei pazienti con DSA presso la NPIA di Ginosa, che avviene nel rispetto delle Linee Guida sui DSA;
- La seconda fase ha previsto l’utilizzo della Value Stream Map (VSM) per evidenziare il flusso di persone, informazioni e materiali, identificare i tempi di azione e individuare gli sprechi e i punti di miglioramento;
- La terza fase ha previsto lo studio della Spaghetti Chart della struttura per individuare locali inutilizzati da riassegnare.
1. FLOW CHART
La presa in carico dei DSA è di tipo multisciplinare al fine di esaminare i criteri di esclusione e di inclusione necessari per fare diagnosi. A tal proposito, è stato necessario suddividere in fasi il processo diagnostico della NPIA di Ginosa mediante l’aiuto della seguente flow chart.

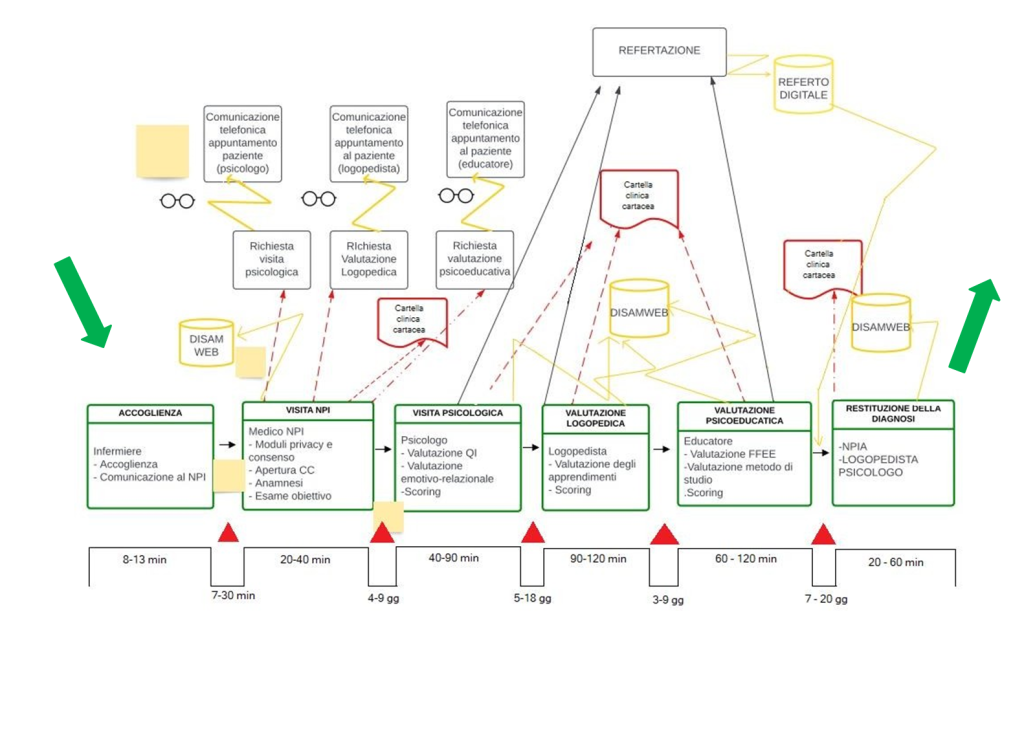
1. VSM CORRENTE
La raccolta dati per la realizzazione del progetto è stata condotta predisponendo un foglio di raccolta dati e prendendo in considerazione il periodo di tempo tra il 13 giugno 2022 e il 24 giugno 2022.
La flow chart illustrata precedentemente ha permesso di suddividere il processo diagnostico nelle sue fasi, analizzate successivamente mediante VSM:
- Accoglienza del paziente
- Visita NPI
- Visita psicologica
- Visita logopedica
- Visita educativa
- Restituzione della diagnosi
Sono stati considerati come “TEMPI A VALORE” i range temporali dell’accoglienza del paziente, delle visite specialistiche e della restituzione della diagnosi (con un tempo massimo di 120 minuti), mentre come “TEMPI NON A VALORE” i tempi di attesa che nella programmazione delle visite successive alla prima possono arrivare anche ad un massimo di 20 giorni (es. agenda piena per le priorità, professionisti assenti, indisponibilità delle famiglie). Sono state inserite anche le attività off-line che rallentano il flusso operativo (ad esempio, compilare sia la cartella clinica che quella computerizzata mediante database DISAMWEB).
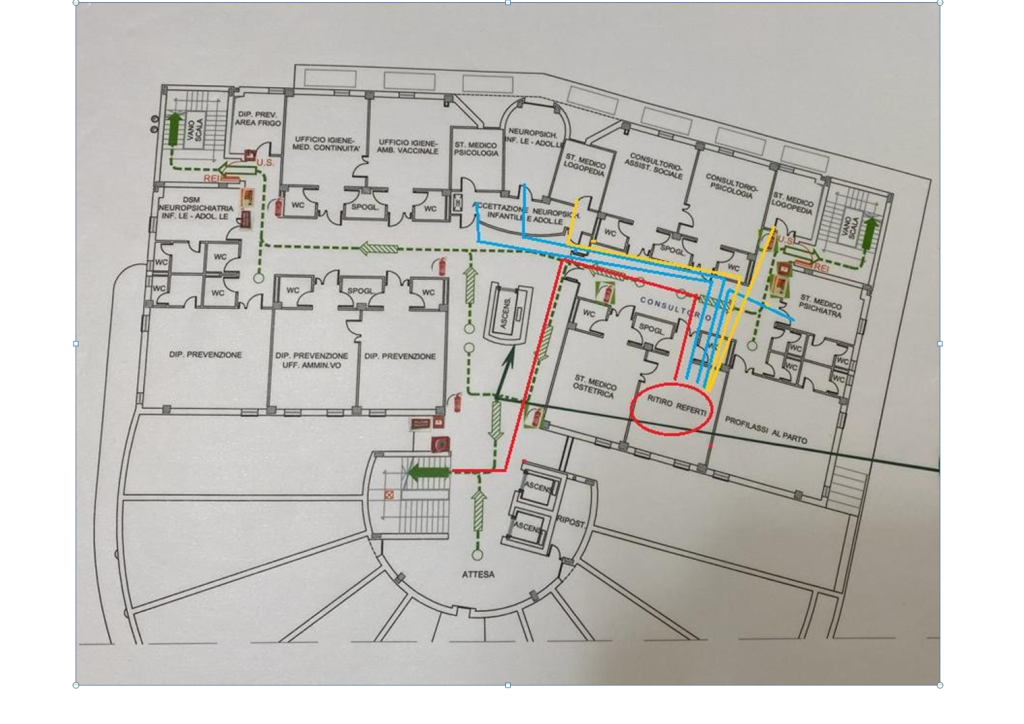
1. SPAGHETTI CHART
Nell’ultimo step, si è svolta un’attenta analisi dell’organizzazione degli spazi strutturali al fine di individuare locali non utilizzati e riassegnarli alla NPIA. Il locale “Ritiro referti” del Consultorio, infatti, è inutilizzato. Data la posizione strategica rispetto agli ambulatori dei medici NPI e dello psicologo (con i quali avviene un frequente confronto) e a quelli dei logopedisti (per il reperimento del materiale testistico) la soluzione proposta prevedrebbe l’utilizzo di questo locale da destinare principalmente alle valutazioni logopediche essendo, rispetto alle altre visite, quelle con maggior tempo di attesa e avendo in dotazione organica 4 logopedisti per soli 2 ambulatori.
RISULTATI
La mancanza di un percorso standardizzato e condiviso, l’utilizzazione poco ottimale della figura dell’infermiere e la compilazione parallela della cartella clinica cartacea e digitale determinano una dilatazione del tempo del processo diagnostico dei DSA.
Dall’analisi della VSM corrente, l’indice di flusso del processo, dato dal rapporto tra il tempo ciclo ed il Lead Time e che rappresenta un indicatore di efficienza del processo, è pari a 55,6 nel worst case e a 35,5 nel best case. Esso, nel processo operativo analizzato, non potrà mai essere pari a 1 poiché la presa in carico è di tipo multidisciplinare e richiede la somministrazione di test in più giorni. Per tale motivo, l’obiettivo perseguito è quello di minimizzare quanto più possibile tale valore nella VSM futura.
Tali tempi, dall’analisi della Spaghetti Chart, vengono ulteriormente dilatati dalla presenza di spazi strutturali non utilizzati.
DISCUSSIONE
L’implementazione del diagramma di Ishikawa, nella fase di Root Cause Analysis, evidenzia come le diverse criticità rilevate comportino, nella loro complessività, un netto incremento delle tempistiche del percorso diagnostico del DSA.

Al fine di ridurre le tempistiche del percorso diagnostico di DSA, vengono stabilite le seguenti contromisure a cui seguono la mappatura del flusso di valore ideale, priva di sprechi inutili e quanto più dedicata al valore.
| CONTROMISURE PROPOSTE | |
| CAUSA RADICE | AZIONE |
| Comunicazione caotica degli appuntamenti successivi al primo con sovrapposizione | Stabilire che tutti gli appuntamenti successivi (visita logopedica, visita educativa, colloquio finale) vengano fissati dall’infermiere nella stessa giornata della I visita NPI |
| Doppia compilazione della cartella clinica (cartacea e digitale) | Eliminazione della cartella clinica cartacea |
| Compilazione della documentazione amministrativa da parte del medico | Stabilire che l’infermiere si occupi di compilare il consenso informato e il consenso al trattamento dei dati sanitari in fase di accoglienza |
| Allocazione disordinata del materiale testistico | Organizzare il materiale testistico in maniera ordinata e intuitiva |
| Mancata utilizzazione degli spazi disponibili | Ridefinizione degli spazi con assegnazione dell’ambulatorio inutilizzato ai logopedisti |
| Disdetta degli appuntamenti senza adeguato preavviso o ritardo agli appuntamenti | Stabilire che l’infermiere debba ricordare l’appuntamento il giorno prima al paziente mediante comunicazione telefonica |
| Malcontento delle famiglie per scarsa chiarezza del percorso diagnostico | Il percorso diagnostico deve essere chiarificato dal primo incontro mediante cartelli in reparto e comunicazione diretta al paziente |
| Numerosi appuntamenti per il paziente (con rischio di drop-out) | Stabilire che venga effettuata nella stessa giornata la I visita NPI e la valutazione psicologica |
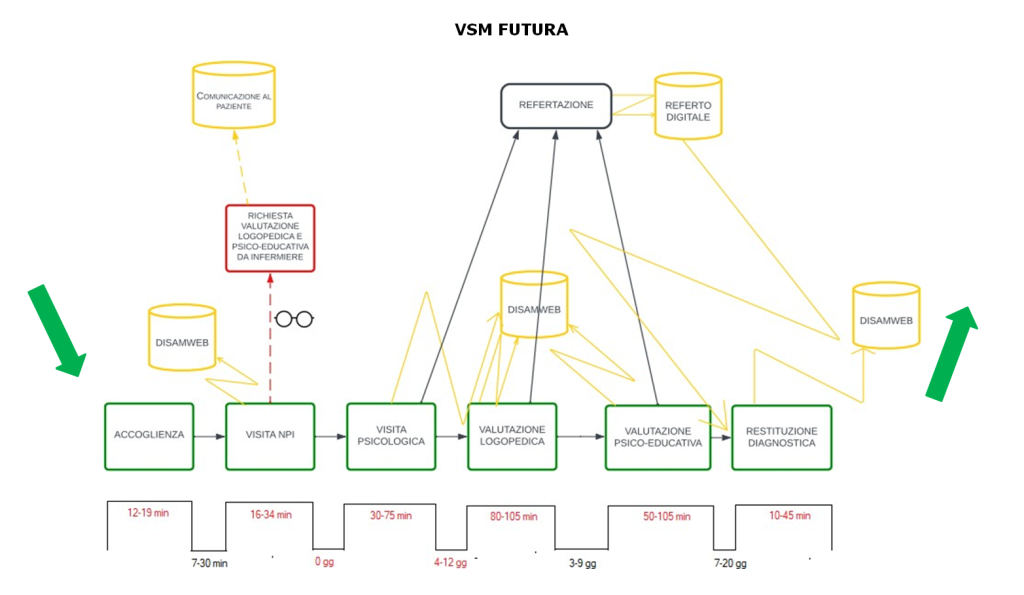
È chiaro già visivamente quanto il processo si sia “snellito” nella VSM futura rispetto alla VSM corrente. Il calcolo dell’indice di flusso, inoltre, ci mostra una riduzione di circa il 15% nel worst case e di circa il 10% nel best case.
| T1 | T2 | Var.%= | |
| IF iniziale worst case= 24.665/ 443= 55,6 | VS | IF futuro worst case= 18.125/383= 47,3 | -14,928 |
| IF iniziale best case= 8.453/238=35,51 | VS | IF futuro best case= 6.253/ 198= 32,06 | -9,716 |
Le fasi operative e la pianificazione delle attività, relative alla proposta di miglioramento elaborata, sono riassunte nel seguente diagramma da Gannt:

Il piano di miglioramento, quindi, prevede:
- L’addestramento del personale infermieristico ai nuovi compiti: compilazione del consenso informato e del consenso al trattamento dei dati sanitari in fase di accoglienza, prenotazione delle visite successive alla prima con detenzione dell’agenda unica, promemoria alla famiglia dell’appuntamento previsto per il giorno successivo;
- L’espletamento della visita psicologica successivamente all’apertura della cartella da
parte del NPI, nella stessa giornata;
- La riorganizzazione degli spazi strutturali (con assegnazione dell’ambulatorio per “Ritiro referti” del Consultorio ai logopedisti) e del materiale testistico (in maniera intuitiva ed ordinata):
- L’eliminazione della cartella clinica cartacea con compilazione esclusiva su Disamweb;
- La creazione di cartelli che esplicitano il percorso diagnostico mediante diagrammi di flusso.
Si è inoltre ipotizzato un periodo di tempo di circa 6 mesi per l’implementazione e la valutazione dell’impatto del progetto, al termine del quale verrà effettuata una nuova rilevazione dei tempi di attraversamento del percorso diagnostico.
Tale valutazione verterà sulla misurazione dei seguenti indicatori:
- INDICATORI DI STRUTTURA
- Aumento delle valutazioni logopediche per DSA del 33%, in seguito alla ridefinizione degli spazi
- INDICATORI DI PROCESSO
- Tempi di conclusione del processo diagnostico dalla segnalazione da parte della famiglia < 6 mesi (standard definito nell’Accordo Stato Regioni del 25 luglio 2012)
- INDICATORI DI ESITO
- Soddisfazione del paziente mediante compilazione di questionari anonimi sulla qualità percepita
- Riduzione dei tempi del percorso diagnostico
- % pazienti diagnosticati
- 𝑁°𝑝𝑎𝑧𝑖𝑒𝑛𝑡𝑖 𝑑𝑖𝑎𝑔𝑛𝑜𝑠𝑡𝑖𝑐𝑎𝑡𝑖 𝐷𝑆𝐴 𝑛𝑒𝑙𝑙′𝑎𝑛𝑛𝑜 / 𝑁° 𝑝𝑎𝑧𝑖𝑒𝑛𝑡𝑖 𝑐ℎ𝑒 ℎ𝑎𝑛𝑛𝑜 𝑓𝑎𝑡𝑡𝑜 𝑟𝑖𝑐ℎ𝑖𝑒𝑠𝑡𝑎 𝑑𝑖 𝑣𝑎𝑙𝑢𝑡𝑎𝑧𝑖𝑜𝑛𝑒 𝑛𝑒𝑙𝑙′𝑎𝑛𝑛𝑜 * 100
La conduzione di una SWOT Analysis del piano di miglioramento proposto, infine, ha permesso di evidenziare i rispettivi punti di forza e debolezza, opportunità e minacce.

CONCLUSIONI
L’utilizzo degli strumenti Lean ha messo in luce i lati oscuri e le zone grigie del percorso diagnostico per i DSA. La nostra attenzione infatti, prima d’ora, si concentrava sui tempi di attesa che intercorrevano dalla segnalazione della famiglia alla prima visita NPI, senza considerare che questo tempo poteva ridursi indirettamente agendo sul processo operativo dall’accoglienza in struttura alla restituzione della diagnosi.
Il presente lavoro ci ha permesso di comprendere come strutturando un percorso standardizzato e condiviso, ottimizzando le risorse umane, in particolare la figura dell’infermiere, riassegnando gli spazi strutturali non utilizzati e digitalizzando completamente la cartella clinica sia possibile migliorare la qualità dei processi organizzativi e incrementare la risposta al bisogno di salute.
Riconoscendone i limiti, ci auspichiamo che il progetto proposto sia fonte motivazionale per le unità operative che riscontrano le medesime carenze e criticità, a vantaggio di possibili e raggiungibili benefici organizzativi, assistenziali ed aziendali.

Ultimi Articoli
- TCI: la svolta silenziosa che sta cambiando sedazione e anestesia moderna
- Lesioni del midollo spinale: rigenerazione possibile con microrobot bioibridi?
- Como, pacemaker senza fili di ultima generazione impiantato all’ospedale Sant’Anna
- Casa circondariale di Ascoli Piceno, raggiunto accordo per l’erogazione del buono pasto agli infermieri. Nursing Up: “Finalmente!”
- Infermieri con titoli esteri in Lombardia, Nursing Up: “Regione chiarisca chi controlla requisiti”










Lascia un commento