L’evento nascita: considerazioni iniziali
Il passaggio dalla vita intrauterina a quella extrauterina, noto come periodo di transizione, avviene quasi sempre senza difficoltà, anche se un 10% di neonati può aver bisogno di un certo grado di assistenza per iniziare a respirare e l’1% può richiedere misure di rianimazione intensive, come intubazione, compressioni toraciche e uso di farmaci.
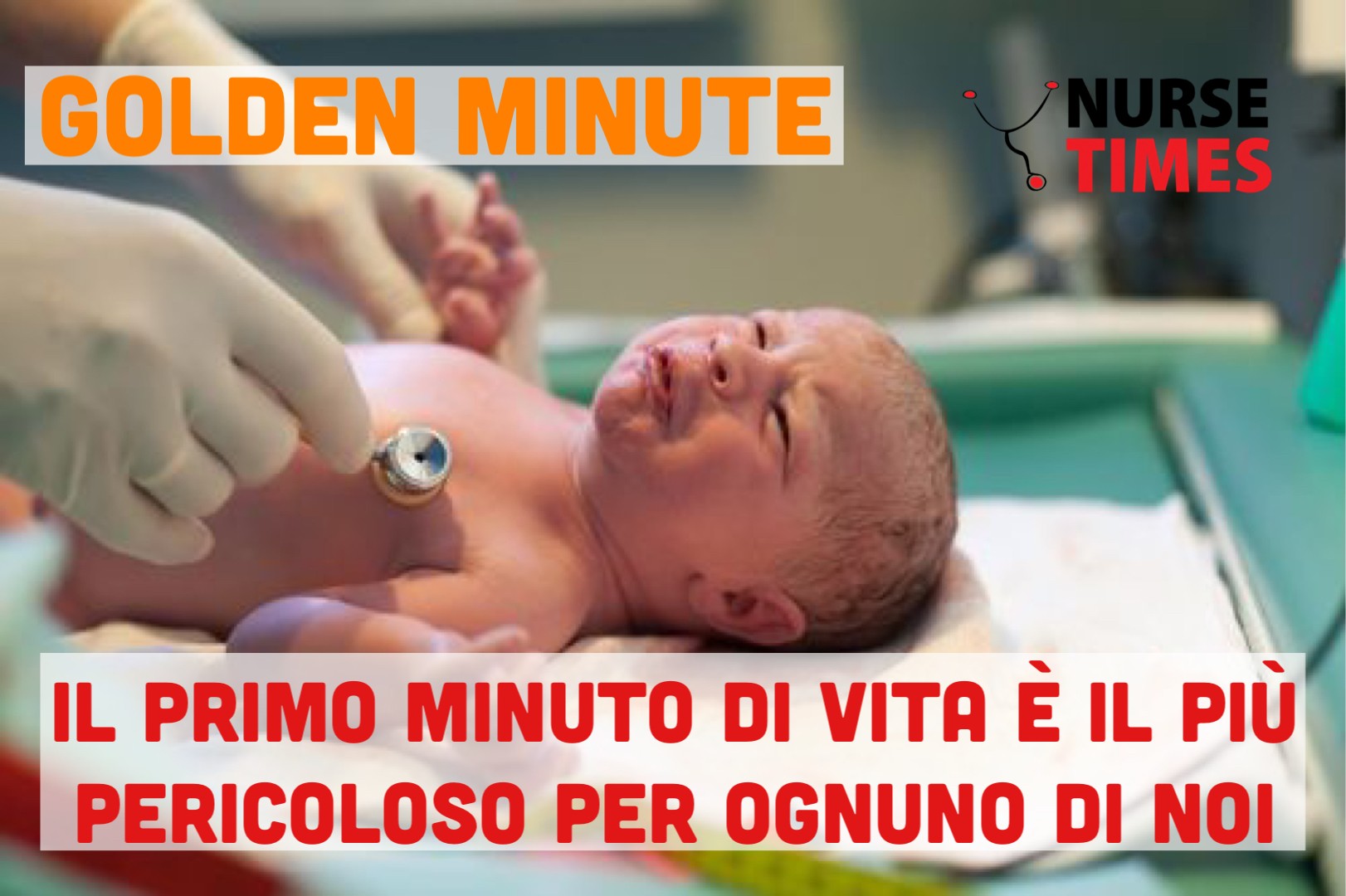
Il primo minuto di vita, con ogni probabilità, rappresenta il momento più pericoloso della vita che ogni essere umano deve affrontare ed è per questo che viene definito ‘Golden minute’. La necessità di assistenza non può essere sempre prevista per cui è fondamentale che il team assistenziale in sala parto deve essere formato e preparato ad erogare interventi salvavita in modo rapido ed efficace garantendo la sicurezza ad ogni neonato. Anche il controllo della presenza del materiale necessario e la funzionalità delle strumentazione (Check–list) riveste un ruolo importante per una corretta gestione di qualsiasi tipo di situazione.
La transizione dalla vita fetale a quella neonatale
Prima della nascita i vasi ematici polmonari sono costretti e il dotto di Botallo è pervio. Dopo la nascita il liquido presente negli alveoli deve essere riassorbito e i polmoni riempirsi d’aria contenente ossigeno al 21%. I vasi sanguigni nei polmoni devono rilassarsi per perfondere gli alveoli e assorbire ossigeno. Il dotto di Botallo comincia a chiudersi e il sangue proveniente dal ventricolo destro fluisce verso i polmoni, l’ossigeno entra nel sangue e la cute del neonato cambia colore dal grigio/blu al roseo.1- L’aria sostituisce il liquido negli alveoli
2- I vasi sanguigni polmonari iniziano a dilatarsi
Il sangue così raggiunge gli alveoli e il neonato inizia ad utilizzare i polmoni al posto della placenta per gli scambi gassosi (l’ossigeno viene introdotto e l’anidride carbonica viene eliminata).
3- Chiusura funzionale del dotto di Botallo
Le fasi iniziali in una normale transizione avvengono entro pochi minuti dalla nascita ma l’intero processo può concludersi in qualche ora o pochi giorni. Nella normale transizione del neonato a termine possono essere necessari fino a 10’ per raggiungere una saturazione di ossigeno del 90%. L’interruzione della normale transizione può verificarsi per sforzo respiratorio irregolare o assente (apnea), per respirazione rapida (tachipnea, bradicardia o tachicardia), ipotonia (da ridotto apporto di ossigeno al cervello e ai muscoli), saturazione di ossigeno bassa (cianosi) e bassa pressione sanguigna.
Il neonato che non inizia a respirare deve essere rapidamente stimolato e può necessitare di ventilazione a pressione positiva con Ambu, T-piece resuscitator (es. Neo Puff, Inspire r-PAP o Neo-Tee). Nei casi in cui, durante le manovre rianimatorie, si debba far ricorso alla ventilazione invasiva sarebbe, comunque, più vantaggioso disporre, in Sala Parto, di un ventilatore meccanico neonatale. E’ fortemente raccomandato l’utilizzo di monitors respiratori (es. Florian o Monivent) per il controllo dei parametri ventilatori compreso il controllo del volume erogato (Volume Corrente o VT) anche se si utilizza il pallone di ventilazione.
Tanto più a lungo il neonato sarà in condizioni di compromissione quanto maggiore sarà il tempo per il ripristino della respirazione e questo per il sopraggiungere della caduta della pressione arteriosa.
Fisiopatologia dell’asfissia neonatale
I processi fisiopatologici conseguenti all’ipossia sono stati descritti da vari studi come quello di Dawes del 1968. Dopo lo stimolo ipossico/asfittico si evidenzia una sucessione di eventi in rapporto alla durata dello stimolo stesso e cioè:1- Atti respiratori rapidi.2- Apnea primaria (apnea + bradicardia).3- Gasping, ovvero respiri profondi ed irregolari.4- Apnea secondaria (apnea + bradicardia + ipotensione arteriosa).
Durante l’apnea primaria, stimoli come asciugare o massaggiare, porteranno a ripresa della respirazione, mentre durante l’apnea secondaria, le stimolazioni tattili non saranno più sufficienti, ma sarà necessaria la ventilazione assistita. Spesso è difficile sapere da quanto tempo il neonato non respiri rendendo indistinguibile, così, l’apnea primaria da quella secondaria ed è per questo che alla nascita un neonato che non respira e che non risponde agli stimoli va considerato sempre in apnea secondaria e necessita di ventilazione a pressione positiva.
Una insufficienza respiratoria può presentarsi sia prima che dopo la nascita. La maggior parte dei neonati che necessiti di intervento rianimatorio ha un cuore sano, per cui sostenendo la ventilazione nella maggior parte dei casi si ha anche la ripresa dell’attività cardiaca, a differenza di quanto possa accadere nell’adulto in cui nonostante si proceda ad una buona ventilazione, in diversi casi, non si registra la ripresa dell’attività miocardica a causa di un cuore compromesso (es. trauma o patologia cardiaca).
Modificazione della frequenza cardiaca e della pressione ematica durante l’apnea primaria e secondaria.
La conoscenza, inoltre, dei fattori di rischio sia antepartum che intrapartum è di primaria importanza per identificare, per quanto possibile, l’eventuale necessità di assistenza rianimatoria, aspetto che richiederebbe una efficace collaborazione tra neonatologi ed ostetrici.
Riferimenti• Manuale di Rianimazione Neonatale di Gary M. Weiner, edizione italiana a cura di Giuseppe Capozzoli e Francesco Baldinelli, Antonio Delfino Editore 2017.• Raccomandazioni per la rianimazione neonatale ‘Gruppo di studio di Rianimazione Neonatale’ SIN, Biomedia Editore 2015.• Sintesi dell’American Heart Association 2020
Immagini tratte da Neonatal Resuscitation Textbook 2011.
Autori: Dentico Domenico e Manzari Raffaele.











Lascia un commento