Riceviamo e pubblichiamo un comunicato stampa a cura della Fnopi.
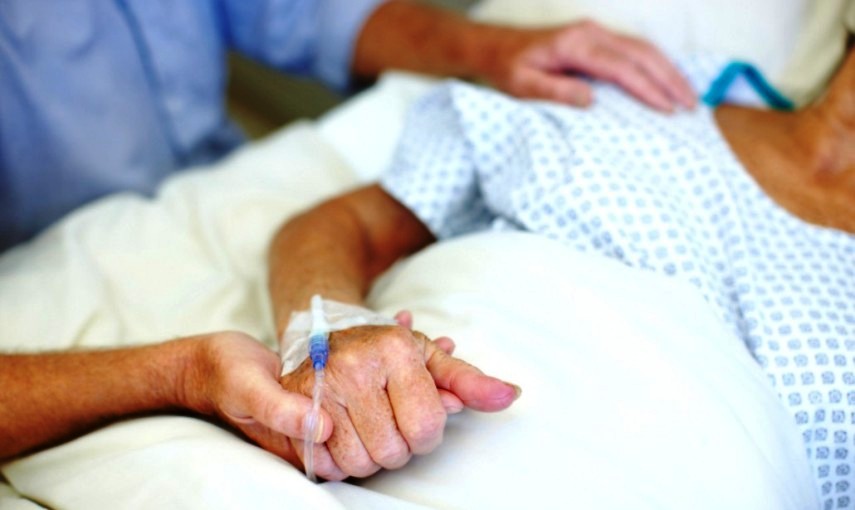
Cure palliative: oggi all’infermiere è richiesto un impegno sempre più orientato al supporto delle problematiche etiche nella giungla di percorsi organizzativi tesi a garantire i diritti delle persone, dentro un sistema complesso e spesso frammentato, convulso e poco chiaro ai cittadini. In quest’ottica la Legge n. 38 del 2010 in materia di accesso alle cure palliative e alla terapia del dolore ha individuato gli infermieri tra le figure professionali con specifiche competenze ed esperienza.
Il Codice deontologico in vigore, ma anche il nuovo, in via di definizione, che lo sostituirà, parla chiaro quando prescrive come ogni professionista “si attiva per prevenire e contrastare il dolore e alleviare la sofferenza; si adopera affinché l’assistito riceva tutti i trattamenti necessari”. Una regola per chi ogni giorno si coordina per aiutare i malati.
L’attenzione si focalizza sull’individuo piuttosto che sulla malattia, per dare vita ai giorni piuttosto che giorni alla vita, per garantire la sua autoderminazione, per accogliere la sua unica e irripetibile singolarità, i suoi unici e irrepetibili bisogni.
Per questo è indispensabile che gli infermieri siano coinvolti in prima persona, oltre che nell’assistenza, anche nell’informazione e nell’educazione ai malati, e siano messi in condizione di essere parte attiva nell’attivazione dei percorsi che la Legge prevede. Dare appropriatezza al percorso assistenziale che l’infermiere compie di fronte a questi malati è non solo la manifestazione più evidente del suo dovere professionale, ma anche di quello morale e civico che ha deciso di fare proprio nel momento stesso in cui ha scelto la professione.
“Gli infermieri – ha detto Ausilia Pulimeno, vicepresidente Fnopi, intervenendo alla conferenza di presentazione dei dati dell’Osservatorio volontario per contribuire al miglioramento dell’accessibilità, erogazione, diffusione dei servizi di terapia del dolore e delle cure palliative, organizzato oggi dalla la Fondazione Gigi Ghirotti, in collaborazione con la Conferenza delle Regioni – sanno ascoltare i pazienti, li sanno capire e li aiutano, oltre che dal punto di vista clinico, anche da quello emotivo, che in momenti di grave criticità rappresenta una componete essenziale dell’assistenza. Gli infermieri da sempre non si limitano ad anamnesi cliniche assistenziali, ma in questi contesti a vere e proprie anamnesi biografiche, che fanno la differenza”.
Gli infermieri chiedono, vista l’ancora scarsa conoscenza della legge e delle possibilità che offre con i centri antidolore e le cure palliative, di essere messi in condizione di esigere, a tutela della popolazione, il rispetto della norma. La cultura del sollievo, per gli infermieri, è non solo una necessità per soddisfare i bisogni dei pazienti più fragili, ma un dovere morale. E far sì che essa si propaghi e sia compresa è un compito non solo meritorio dal punto di vista umano, ma professionalmente caratterizzante per chi, come gli infermieri, ha deciso di dedicare la propria vita al “prendersi cura”.
In questo senso le competenze distintive sono le caratteristiche intrinseche e salienti della professione rispetto alle cure palliative, e il lavoro sulle core competence rappresenta un’importantissima guida per chi si occupa di questo settore. La terapia del dolore è ormai inserita nei Livelli essenziali di assistenza, ma deve essere presente sia a livello domiciliare sia come specializzazione, e gli infermieri sono pronti a farsene carico.
La prospettiva infermieristica del lavoro in cure palliative si configura in alcuni punti essenziali:
- Il prendersi cura, che supera il concetto di trattamento e di intervento terapeutico. Ha come base di riferimento il farsi presenza attiva nel promuovere la qualità della vita del malato, cioè la percezione dell’individuo della propria posizione nella vita, nel contesto dei sistemi culturali e dei valori di riferimento nei quali è inserito, e in relazione ai propri obiettivi, aspettative, standard e interessi.
- La valorizzazione delle risorse della persona assistita e della famiglia, oltre che del tessuto sociale in cui sono inseriti.
- Il lavoro in team multiprofessionali e non professionali (volontariato) coinvolti nel piano di cura.
- Il pieno rispetto dell’autonomia e dei valori della persona malata, considerando che per esprimere la propria autonomia è necessario che la persona abbia a disposizione le informazioni sulla propria situazione e sulle prospettive di cura e di assistenza.
- La forte integrazione tra professionisti e il pieno inserimento dell’assistenza infermieristica nella rete dei servizi sanitari e sociali.
- L’intensità e la complessità delle cure, che devono essere in grado di dare risposte pronte ed efficaci al mutare dei bisogni del malato e della sua famiglia.
- La continuità della cura fino all’ultimo istante.
- La qualità delle prestazioni erogate come concorrente alla qualità delle cure complessive.
“Il risultato – conclude Pulimeno – deve essere quello di un professionista formato, evoluto, competente. Di ciò ha bisogno il mutato quadro epidemiologico, e purtroppo economico, dell’assistenza sanitaria. Rendere testimonianza e partecipare a scelte importanti per il paziente e i suoi cari è la naturale evoluzione della professione. Permettere che ogni professionista sia messo in condizione di esercitare il proprio dovere professionale e morale è quindi un imperativo per tutelare i diritti di ogni assistito”.
Redazione Nurse Times












Lascia un commento